Raksta medicīnas eksperts
Jaunas publikācijas
Goodpasture sindroms: cēloņi, simptomi, diagnoze, ārstēšana
Pēdējā pārskatīšana: 12.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Gudpāstures sindroms ir autoimūns sindroms, kas ietver alveolāru plaušu asiņošanu un glomerulonefrītu, ko izraisa cirkulējošas anti-GBM antivielas. Gudpāstures sindroms visbiežāk attīstās cilvēkiem ar ģenētisku predispozīciju, kuri smēķē cigaretes, taču ogļūdeņražu ieelpošana un vīrusu elpceļu infekcijas ir iespējami papildu faktori. Gudpāstures sindroma simptomi ir aizdusa, klepus, nogurums, hemoptīze un/vai hematūrija. Aizdomas par Gudpāstures sindromu rodas pacientiem ar hemoptīzi vai hematūriju, un to apstiprina anti-GBM antivielu klātbūtne asinīs. Gudpāstures sindroma ārstēšana ietver plazmas apmaiņu, glikokortikoīdus un imūnsupresantus, piemēram, ciklofosfamīdu. Prognoze ir laba, ja ārstēšana tiek uzsākta pirms elpošanas vai nieru mazspējas attīstības.
Gudpāstures sindromu pirmo reizi aprakstīja Gudpāsture 1919. gadā. Gudpāstures sindroms ir glomerulonefrīta un alveolāras asiņošanas kombinācija anti-GBM antivielu klātbūtnē. Gudpāstures sindroms visbiežāk izpaužas kā difūzas alveolāras asiņošanas un glomerulonefrīta kombinācija, bet dažreiz izraisa izolētu glomerulonefrītu (10–20%) vai plaušu iesaistīšanos (10%). Vīrieši tiek skarti biežāk nekā sievietes.
Kas izraisa Gudpāstera sindromu?
Slimības cēlonis nav precīzi noteikts. Tiek pieņemta ģenētiska predispozīcija Gudpāstera sindromam, par tā marķieri tiek uzskatīta HLA-DRW2 klātbūtne. Pastāv viedoklis par iepriekšējas vīrusu infekcijas (A hepatīta vīruss un citas vīrusu slimības), darba risku un medikamentu (galvenokārt D-penicilamīna) iespējamo lomu.
Gudpāstūra sindroma patoģenēzes pamatā ir autoantivielu veidošanās pret nieru glomerulu kapilāru bazālajām membrānām un alveolām. Šīs antivielas pieder pie IgG klases, tās saistās ar bazālo membrānu antivielām komplementa C3 komponenta klātbūtnē, izraisot sekojošu nieru un plaušu alveolu imūnā iekaisuma attīstību.
Anti-GBM antivielas ir vērstas pret IV tipa kolagēna 3. ķēdes nekolagēna (NC-1) domēnu, kas visaugstākajā koncentrācijā ir atrodams nieru un plaušu kapilāru bazālajās membrānās. Vides faktoru iedarbība - smēķēšana, vīrusu izraisītas ARI un hidrokarbonātu suspensiju ieelpošana (biežāk) - un retāk pneimonija aktivizē alveolu kapilāru antigēnu prezentāciju cirkulējošām antivielām cilvēkiem ar iedzimtu predispozīciju (visbiežāk tie ir HLA-DRwl5, -DR4 un -DRB1 alēļu nesēji). Cirkulējošās anti-GBM antivielas saistās ar bazālajām membrānām, fiksē komplementu un izraisa šūnu iekaisuma reakciju, izraisot glomerulonefrīta un/vai plaušu kapilārīta attīstību.
Iespējams, ka nieru glomerulāro kapilāru bazālās membrānas un alveolu autoantigēniem ir zināma kopība. Autoantigēns veidojas etioloģiskā faktora kaitīgās ietekmes ietekmē. Nezināms etioloģiskais faktors bojā un maina nieru un plaušu bazālo membrānu struktūru. Iegūto nieru glomerulāro bazālo membrānu noārdīšanās produktu izdalīšanās palēninās un samazinās, kad tās tiek bojātas, kas dabiski rada priekšnoteikumus nieru un plaušu autoimūnu bojājumu attīstībai. Joprojām nav pilnībā zināms, kura bazālās membrānas sastāvdaļa kļūst par autoantigēnu. Pašlaik tiek pieņemts, ka tā ir nieru glomerulārās bazālās membrānas iekšējā strukturālā sastāvdaļa - 4. tipa kolagēna α3 ķēde.
Izveidojušies imūnkompleksi nogulsnējas gar glomerulu kapilāru bazālajām membrānām, kas noved pie imūna iekaisuma procesa attīstības nieru glomerulos (glomerulonefrīts) un alveolās (alveolīts). Galvenās šūnas, kas iesaistītas šī imūna iekaisuma attīstībā, ir T-limfocīti, monocīti, endoteliocīti, polimorfonukleārie leikocīti, alveolu makrofāgi. Mijiedarbību starp tiem nodrošina molekulārie mediatori, citokīni (augšanas faktori - trombocītiem līdzīgie, insulīnam līdzīgie, b-transformējošie; interleikīns-1, audzēja nekrozes faktors utt.). Liela loma imūna iekaisuma attīstībā ir arahidonskābes metabolītiem, brīvajiem skābekļa radikāļiem, proteolītiskajiem enzīmiem, adhēzijas molekulām.
Alveolāro makrofāgu aktivācijai ir liela nozīme alveolīta attīstībā Gudpāstūra sindroma gadījumā. Aktivētā stāvoklī tie izdala aptuveni 40 citokīnus. I grupas citokīni (ķemotaksīni, leikotriēni, interleikīns-8) pastiprina polimorfonukleāro leikocītu plūsmu plaušās. II grupas citokīni (augšanas faktori - trombocīti, makrofāgi) veicina fibroblastu pārvietošanos plaušās. Alveolārie makrofāgi ražo arī aktīvās skābekļa formas - proteāzes, kas bojā plaušu audus.
Gudpāstera sindroma patomorfoloģija
Gudpāstera sindroma galvenās patomorfoloģiskās izpausmes ir:
- dominējošs bojājums nieru un plaušu mikrocirkulācijas gultnē. Plaušās novēro venulīta, arteriolīta, kapilarīta ainu ar izteiktām destrukcijas un proliferācijas parādībām; kapilāru bojājumi galvenokārt novērojami starpalveolārajās starpsienās, attīstās alveolīts ar hemorāģisku eksudātu alveolās. Nieru bojājumus raksturo ekstrakapilāra proliferatīva glomerulonefrīta attīstība ar sekojošu hialinozes un fibrozes veidošanos, kas noved pie nieru mazspējas attīstības;
- izteiktas intraalveolāras asiņošanas;
- dažādas smaguma pakāpes plaušu hemosiderozes un pneimonisko sklerozes attīstība alveolīta evolūcijas rezultātā.
Gudpāstera sindroma simptomi
Slimība visbiežāk izpaužas ar plaušu patoloģijas klīniskām izpausmēm. Hemoptīze ir visizteiktākais simptoms; tomēr hemoptīze var nebūt hemorāģisku izpausmju gadījumā, un pacientam var būt tikai infiltratīvas izmaiņas krūškurvja rentgenogrammā vai infiltrāts un elpošanas distress un/vai mazspēja. Bieži sastopama aizdusa (galvenokārt pie slodzes), klepus, nespēks, samazināta darbspēja, sāpes krūtīs, drudzis un svara zudums. Līdz pat 40% pacientu ir makrohematūrija, lai gan plaušu asiņošana var notikt pirms nieru izpausmēm vairākas nedēļas vai pat gadus.
Hemoptīzes laikā var pastiprināties elpas trūkums.Bažas rada arī vājums un samazināta darba spēja.
Gudpāstūra sindroma simptomi laika gaitā mainās, sākot no skaidrām plaušām auskultācijas laikā līdz sprēgājošiem un sausiem trokšņiem. Dažiem pacientiem anēmijas dēļ ir perifēra tūska un bālums.
Izmeklēšanas laikā uzmanība tiek pievērsta bālai ādai, gļotādu cianozei, sejas pastozitātei vai izteiktam pietūkumam, samazinātam muskuļu spēkam un svara zudumam. Ķermeņa temperatūra parasti ir paaugstināta līdz febrilam līmenim.
Perkusējot plaušas, plašiem plaušu asiņošanas perēkļiem var noteikt perkusijas skaņas saīsināšanos, taču tas tiek novērots reti; biežāk perkusijas skaņā nav izmaiņu.
Gudpāstera sindroma raksturīga auskultatīva pazīme ir sausa un mitra sēkšana, kuras skaits ievērojami palielinās hemoptīzes laikā vai pēc tās.
Pārbaudot sirds un asinsvadu sistēmu, tiek atklāta arteriāla hipertensija, iespējams, relatīvās sirds blāvuma robežas palielināšanās pa kreisi, apslāpētas sirds skaņas, maigs sistoliskais troksnis un perikarda berzes troksnis, attīstoties smagai nieru mazspējai. Progresējoša nieru bojājuma gadījumā uz ievērojamas arteriālas hipertensijas fona var attīstīties akūta kreisā kambara mazspēja ar sirds astmas un plaušu tūskas ainu. Parasti šāda situācija attīstās slimības terminālajā stadijā.
Parasti nieru bojājumi izpaužas vēlāk, pēc noteikta laika pēc plaušu simptomu rašanās. Raksturīgas nieru patoloģijas klīniskās pazīmes ir hematūrija (dažreiz makrohematūrija), strauji progresējoša nieru mazspēja, oligūrija, arteriāla hipertensija.
10–15% gadījumu Gudpāstera sindroms sākas ar nieru patoloģijas klīniskām pazīmēm – parādās glomerulonefrīta klīniskā aina (oligūrija, tūska, arteriāla hipertensija, izteikta bālums), un pēc tam pievienojas plaušu bojājuma simptomi. Daudziem pacientiem var būt mialģija, artralģija.
Neatkarīgi no sākuma variantiem, Gudpāstūra sindroms vairumā gadījumu ir smags, slimība pakāpeniski progresē, attīstās smaga plaušu un nieru mazspēja. Pacientu paredzamais dzīves ilgums no slimības sākuma svārstās no vairākiem mēnešiem līdz 1-3 gadiem. Visbiežāk pacienti mirst no urēmijas vai plaušu asiņošanas.
Kas tevi traucē?
Gudpāstera sindroma diagnoze
Gudpāsture sindroma diagnozei nepieciešama seruma anti-GBM antivielu noteikšana, izmantojot netiešo imunofluorescenci vai, ja iespējams, tiešo enzīmu imūnsorbcijas testu (ELISA) ar rekombinantu cilvēka NC-1 a3. Citi seroloģiskie testi, piemēram, antinukleāro antivielu (ANA) tests, tiek izmantoti SLE noteikšanai, un antistreptolizīna-O titrs, lai noteiktu poststreptokoku glomerulonefrītu, kas var būt daudzu plaušu-nieru sindroma gadījumu cēlonis. ANCA ir pozitīva (perifērajos paraugos) 25% Gudpāsture sindroma gadījumu. Nieru biopsija var būt indicēta, ja ir glomerulonefrīts (hematūrija, proteinūrija, sarkano asinsķermenīšu nogulsnes urīna analīzē un/vai nieru mazspēja). Gudpāsture sindroma un visu citu plaušu-nieru sindroma cēloņu gadījumā biopsijā tiek konstatēts strauji progresējošs fokāls segmentāls nekrotizējošs glomerulonefrīts ar progresējošu gaitu. Nieru vai plaušu audu imunofluorescences krāsošana klasiski atklāj lineāru IgG nogulsnēšanos gar glomerulārajiem vai alveolārajiem kapilāriem. To novēro arī diabētiskā nieru un fibrilārā glomerulonefrīta gadījumā, kas ir reta slimība, kura izraisa plaušu-nieru sindromu, taču GBM antivielu noteikšana šajos traucējumos nav specifiska.
Plaušu funkcionālie testi un bronhoalveolārā skalošana nav Gudpāstūra sindroma diagnostikas līdzekļi, bet tos var izmantot, lai apstiprinātu difūzu alveolāru asiņošanu pacientiem ar glomerulonefrītu un plaušu infiltrātiem, bet bez hemoptīzes. Skalošanas šķidrums, kas pēc vairākām skalošanas reizēm saglabājas hemorāģisks, var apstiprināt difūzu hemorāģisko sindromu, īpaši, ja vienlaikus samazinās hematokrīts.
 [ 3 ]
[ 3 ]
Gudpāstera sindroma laboratoriskā diagnostika
- Vispārēja asins analīze. Raksturīgās pazīmes ir dzelzs deficīta hipohroma anēmija, hipohromija, anizocitoze, eritrocītu poikilocitoze. Tiek novērota arī leikocitoze, leikocītu formulas nobīde pa kreisi un ievērojams ESR pieaugums.
- Vispārēja urīna analīze. Urīnā tiek konstatētas olbaltumvielas (proteinūrijas pakāpe var būt ievērojama), cilindri (granulāri, hialīni, eritrocīti), eritrocīti (var rasties makrohematūrija). Progresējot hroniskai nieru mazspējai, urīna relatīvais blīvums samazinās, un Zimņicka testā attīstās izohipostenūrija.
- Bioķīmiskā asins analīze. Paaugstināts urīnvielas, kreatinīna, haptoglobīna, seromukoīda, α2 un gamma globulīnu līmenis asinīs, samazināts dzelzs saturs.
- Imunoloģiskie pētījumi. Var konstatēt T-limfocītu supresoru skaita samazināšanos, tiek atklāti cirkulējošie imūnkompleksi. Antivielas pret glomerulāro un alveolāro kapilāru bazālo membrānu tiek atklātas ar netiešas imunofluorescences vai radioimunoloģiskām metodēm.
- Krēpu analīze. Krēpas satur daudz eritrocītu, tiek atklāti hemosiderīns, siderofāgi.
Gudpāstera sindroma instrumentālā diagnostika
- Plaušu rentgena izmeklēšana. Raksturīgas rentgena pazīmes ir plaušu infiltrāti saknes rajonā, kas izplatās uz plaušu apakšējo un vidējo daļu, kā arī progresējoši, simetriski, divpusēji mākoņveida infiltrāti.
- Ārējās elpošanas funkcijas izpēte. Spirometrija atklāj ierobežojošu elpošanas mazspējas veidu (samazināta dzīvotspēja), slimībai progresējot, pievienojas obstruktīva elpošanas mazspējas veids (samazināts FEV1, Tifenau indekss).
- EKG. Tiek atklātas smagas anēmiskas un hipoksiskas ģenēzes miokarda distrofijas pazīmes (T viļņu amplitūdas un ST intervāla samazināšanās daudzos elektrodos, visbiežāk kreisajā krūšu kurvja elektrodos). Ar smagu arteriālu hipertensiju parādās kreisā kambara miokarda hipertrofijas pazīmes.
- Asins gāzu analīze atklāj arteriālu hipoksēmiju.
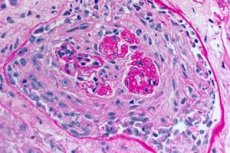
- Plaušu un nieru biopsiju izmeklēšana. Ja slimību nav iespējams precīzi diagnosticēt, izmantojot neinvazīvas metodes, diagnozes galīgai pārbaudei tiek veikta plaušu audu biopsija (atklāta biopsija) un nieru biopsija. Tiek veikta biopsiju histoloģiskā un imunoloģiskā izmeklēšana. Gudpāstūra sindromam raksturīgas šādas pazīmes:
- glomerulonefrīta (visbiežāk ekstrakapilāra), hemorāģiskā alveolīta, hemosiderozes un intersticiālas fibrozes morfoloģisko pazīmju klātbūtne;
- IgG un komplementa komponenta C3 lineāru nogulšņu noteikšana plaušu alveolu un nieru glomerulu bazālo membrānu vietā, izmantojot imunofluorescences metodi.
Gudpāstera sindroma diagnostikas kritēriji
Diagnozējot Gudpāstera sindromu, ieteicams izmantot šādus kritērijus.
- Plaušu patoloģijas un nieru patoloģijas kombinācija, ti, hemoptīze (bieži plaušu asiņošana), elpas trūkums un glomerulonefrīta simptomi.
- Slimības gaita ir pakāpeniski progresējoša, attīstoties elpošanas un nieru mazspējai.
- Dzelzs deficīta anēmijas attīstība.
- Vairāku divpusēju mākoņiem līdzīgu infiltrātu noteikšana plaušu radiogrāfiskās izmeklēšanas laikā uz plaušu modeļa retikulārās deformācijas fona.
- Augstu cirkulējošo antivielu titru noteikšana asinīs pret nieru glomerulu un alveolu bazālo membrānu.
- IgG un komplementa komponenta C3 lineāru nogulšņu noteikšana glomerulāro un alveolāro kapilāru bazālajās membrānās.
- Citu sistēmisku (izņemot plaušu un nieru) izpausmju neesamība.
Gudpāstera sindroma diferenciāldiagnoze
Gudpāstera sindroms ir jādiferencē no vairākām slimībām, kas izpaužas kā hemoptīze jeb plaušu asiņošana. Jāizslēdz bronhu un plaušu onkoloģiskās slimības, tuberkuloze, plaušu abscesi, bronhektāzes, sirds un asinsvadu slimības (kas izraisa sastrēgumus un hipertensiju plaušu asinsritē), sistēmiskais vaskulīts, hemorāģiskā diatēze.
Gudpāstera sindroma skrīninga programma
- Vispārējas asins un urīna analīzes.
- Bioķīmiskā asins analīze: kopējā olbaltumvielu un olbaltumvielu frakciju, kreatinīna un urīnvielas, transamināžu, seromukoīda, haptoglobīna, fibrīna, dzelzs noteikšana.
- Krēpu analīze: citoloģiskā izmeklēšana, siderofāgu noteikšana.
- Imunoloģiskie pētījumi: B un T limfocītu satura noteikšana, T limfocītu apakšpopulācijas, imūnglobulīni, cirkulējošie imūnkompleksi, antivielas pret nieru glomerulu un alveolu bazālajām membrānām.
- Plaušu rentgena izmeklēšana.
- EKG.
- Spirometrija.
- Plaušu un nieru biopsiju izmeklēšana.
Kādi testi ir vajadzīgi?
Kāda ir Goodpasture sindroma prognoze?
Gudpāstūra sindroms bieži strauji progresē un var būt letāls, ja vien tas netiek savlaicīgi diagnosticēts un ārstēts; prognoze ir laba, ja ārstēšana tiek uzsākta pirms elpošanas vai nieru mazspējas attīstības.
Tūlītēja izdzīvošana plaušu asiņošanas un elpošanas mazspējas laikā ir saistīta ar elpceļu caurlaidības nodrošināšanu; pacientiem ar robežstāvokļa arteriālo asiņu gāzu līmeni un gaidāmu elpošanas mazspēju ieteicama endotraheāla intubācija un mehāniskā ventilācija.

