Raksta medicīnas eksperts
Jaunas publikācijas
Kājas gangrēna
Pēdējā pārskatīšana: 12.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
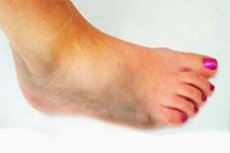
Grieķi slimību vai čūlu, kas bojā ķermeni audu pūšanas (sabrukšanas un atmiršanas) dēļ, sauca par gangrēnu. Tātad kājas gangrēna ir tās audu iznīcināšana un atmiršana, ko izraisa asinsapgādes pārtraukšana un/vai bakteriāla infekcija. Tā ir bīstama slimība, kas var izraisīt amputāciju vai nāvi.
Epidemioloģija
Kā liecina klīniskā statistika, aptuveni puse mitrās gangrēnas gadījumu ir smagu ekstremitāšu traumu rezultāts, un 40% ir saistīti ar ķirurģiskām iejaukšanās reizēm. [ 1 ]
59–70 % gadījumu mīksto audu nekrozi izraisa polimikrobiāla infekcija. [ 2 ]
Pusei pacientu ar kāju gāzes gangrēnu attīstās sepse (mirstības rādītāji ir 27–43 %), un gandrīz 80 % pacientu ir diabēts anamnēzē.[ 3 ]
Saskaņā ar Starptautiskās Diabēta federācijas (IDF) datiem, ar diabētu saistīto komplikāciju izplatība palielinās līdz ar vecumu, un gangrēnas attīstība, kas rodas trešdaļai pacientu, strauji palielinās pēc 65 gadu vecuma (vīriešiem 1,7 reizes biežāk nekā sievietēm).
Visā pasaulē līdz pat 45% no visām kāju amputācijām tiek veiktas pacientiem ar diabētu. [ 4 ]
Cēloņi kājas gangrēna
Kājas gangrēna var sākties ar dziļiem apdegumiem, atvērtiem kaulu lūzumiem, mīksto audu saspiešanas un sasitumiem, dūrieniem un šāvieniem – ja tās ir inficētas ar hemolītiskajiem stafilokokiem, streptokokiem, proteusiem, klostridijām. Pēdu apsaldējumi var būt audu sadalīšanās cēlonis. [ 5 ]
Gangrēna bieži skar kāju distālās daļas, īpaši pirkstus. Piemēram, lielā pirksta gangrēna vai mazā pirkstiņa gangrēna var būt gan panaricija un tā smagākās formas - pandaktilīta, gan mezglainā poliarterīta - rezultāts.
Hroniskiem alkoholiķiem nervu šūnu procesi pakāpeniski atrofējas, attīstoties alkohola polineiropātijai, kuras gadījumā pēdas daļēji vai pilnībā zaudē jutību pret sāpēm un temperatūru. Tāpēc nekrozes rašanās pēdu traumu vai apsaldējumu gadījumā cilvēkiem ar ilgstošu alkohola atkarību ir saņēmusi neoficiālu nosaukumu - kāju alkohola gangrēna.
Jebkuras gangrēnas būtība ir nekroze, un tās attīstību izraisa šūnu skābekļa bads (išēmija) to asinsapgādes pārtraukšanas dēļ. Tā kā asinsapgādi nodrošina asinsvadu sistēma, daudzos gadījumos kāju gangrēnas cēloņi ir saistīti ar ekstremitāšu angiopātiju.
Smagas aterosklerozes gadījumā, holesterīna nogulsnēšanās dēļ uz asinsvadu iekšējām sieniņām, pasliktinās asinsrite perifērajās artērijās, īpaši apakšējo ekstremitāšu artērijās, attīstoties apakšējo ekstremitāšu obliterējošām slimībām. Asinsvadu lūmena sašaurināšanās nopietni ierobežo asins plūsmu, un tas var tikt pilnībā bloķēts, un tad rodas artēriju trofiskās čūlas un sāk attīstīties kājas vai abu kāju aterosklerotiskā gangrēna. Saskaņā ar ICD-10, ekstremitāšu natīvo artēriju ateroskleroze ar gangrēnu tiek kodēta ar I70.261-I70.263. [ 6 ]
Daudzu gadu gaitā progresējošu kāju asinsrites traucējumu, tostarp artēriju nosprostošanās vai hroniskas vēnu mazspējas, sekas ir kājas gangrēna vecumdienās, kas pazīstama kā senila gangrēna. [ 7 ] Turklāt pēc 60 gadu vecuma kāju gangrēna ir iespējama pēc insulta – ja pacientiem ir tā pati ateroskleroze un uz tās pamata radušās perifēro asinsvadu slimības, kā arī esoša diabēta komplikācijas.
Jaunākā vecumā kājas audu nekroze un gangrēna var sākties smēķēšanas dēļ, kas dažos gadījumos izraisa apakšējo ekstremitāšu asinsvadu (artēriju un vēnu) iekaisumu, asins recekļu veidošanos un nosprostojumu — obliterējošu tromboangiītu. [ 8 ]
Trombotiska nosprostošanās ir visbiežākais akūtas ekstremitāšu išēmijas cēlonis, kas noved pie gangrēnas. Lielākā daļa trombu uzkrājas aterosklerotisko plātnīšu tuvumā, un pēc ķirurģiskas asinsvadu revaskularizācijas trombi var veidoties asinsvadu protēzēs koagulopātijas dēļ.
Apkopojot vēnu patoloģiju sekas, flebologi norāda uz apakšējo ekstremitāšu (gūžas kaula un augšstilba kaula) dziļo vēnu trombozes un to trombembolijas augsto potenciālo bīstamību dzīvībai, kuras dēļ var attīstīties abu kāju asinsrites venozā gangrēna. [ 9 ], [ 10 ], [ 11 ]
Blīvs apakšējo ekstremitāšu pietūkums dziļo vēnu trombozes gadījumā, kas bloķē kolaterālo asinsriti un venozo atteci, eksperti apgalvo par pozitīvu atbildi uz jautājumu: vai kāju pietūkums var izraisīt gangrēnu? Turklāt tā sauktais nodalījuma sindroms, kas rodas ar apakšējo ekstremitāšu mīksto audu perifēro pietūkumu, var izraisīt audu nekrozi.
Īpaši augsts risks ir diabēta slimniekiem, jo kājas gangrēna diabēta gadījumā attīstās diabētiskās angiopātijas rezultātā, un parasti tā ir pēdas gangrēna. [ 12 ]
Riska faktori
Nosakot kāju gangrēnas attīstības riska faktorus, eksperti atzīmē dažādu etioloģiju traumas, cukura diabētu, patoloģiskas izmaiņas apakšējo ekstremitāšu artērijās un vēnās, kā arī smēķēšanu un novājinātu imunitāti.
Turklāt pastāv daudzi patoloģiski stāvokļi un slimības, kas var izraisīt gangrēnas (sausās) attīstību asinsvadu bojājumu dēļ. Tas attiecas uz sistēmisku vaskulītu (īpaši reimatiskās purpuras nekrotisko formu), granulomatozi ar poliangītu (Vegenera granulomatozi), sistēmisko sarkano vilkēdi, reaktīvo artrītu, antifosfolipīdu sindromu (ar tendenci veidot asins recekļus un asinsvadu nosprostošanās risku) utt.
Pathogenesis
Jau tika atzīmēts, ka gangrēnas būtība ir nekroze, un gangrēnas audu sadalīšanās patogenezei ir tādas pašas histomorfoloģiskās īpašības.
Jo īpaši išēmiska nekroze sausā gangrēnā – ja nav bakteriālas infekcijas – šūnu līmenī atbilst visiem koagulācijas parametriem. Tajā audi ir dehidrēti, un nekrotiskā zona ir sausa un auksta mitruma iztvaikošanas un asinsrites pārtraukšanas dēļ. Un skartās zonas brūnā vai zaļgani melnā krāsa norāda uz sarkano asinsķermenīšu bojāeju, atbrīvojoties un bioķīmiski pārveidojoties hemoglobīnam. Sausā gangrēna audos izplatās lēni – līdz robežai, kur ir asinsrite, un skartajā zonā makrofāgi un neitrofili veic nekrotisko audu līzi (šķīšanu).
Kājas mitrās gangrēnas attīstība ir saistīta ar mikrobu infekciju un histoloģiski izpaužas kā kolikvatīvs nekroze. Baktērijas, kas inficē audus, izraisa to pietūkumu (tūsku) un sadalīšanos, kas strauji progresē asinsvadu saspiešanas un asinsrites pārtraukšanas dēļ. Asins stagnācija skartajā zonā veicina baktēriju strauju augšanu, un iekaisuma reakcijas rezultātā izveidojušās strutas un irdenā netīri baltā krevele padara nekrozes vietu mitru. [ 13 ]
Gāzes gangrēnas gadījumā audu nekrozes mehānisms ir saistīts ar to inficēšanos ar Clostridium spp. baktēriju celmiem, tāpēc šo gangrēnu sauc par klostridiālo mionekrozi. Klostridiālie alfa toksīni iznīcina muskuļu šūnu membrānu olbaltumvielas, šķeļot aminoskābju peptīdu saites, izraisot trombocītu agregāciju, trombozi un histamīna izdalīšanos. Teta toksīni tieši bojā asinsvadus un iznīcina asins leikocītus, kas izraisa iekaisuma reakciju. Baktēriju izdalītās gāzes veicina to izplatīšanās procesu uz tuvumā esošajiem veselajiem audiem, un šo gāzu uzkrāšanās muskuļu audos noved pie paātrinātas audu nekrozes. Lasiet arī - Anaerobā infekcija. [ 14 ]
Noslēdzot īso patogenēzes aprakstu, ir lietderīgi atbildēt uz jautājumu: vai kājas gangrēna ir lipīga citiem? Kā atzīmē infekcijas slimību speciālisti, gāzes gangrēnas gadījumā patogēni var izplatīties kontakta ceļā - no nekrozes skartās ekstremitātes zonas. Tāpēc medicīnas iestādēs nodaļas ar šādiem pacientiem tiek pakļautas īpašai sanitārai kontrolei.
Bet, lai inficēšanās ar Clostridium spp. baktērijām izraisītu gangrēnu, mikroorganismiem jāiekļūst išēmiskos audos (slikti piesātinātos ar skābekli), jo tikai tur klostridijas var pāriet no aerobās elpošanas uz ATP ražošanas fermentatīvo metodi. Klostridiju baktēriju virulence ir atkarīga no šo enzīmu, kas ir toksiski audiem, ražošanas.
Simptomi kājas gangrēna
Kā sākas kājas gangrēna? Tās pirmās pazīmes atšķiras atkarībā no patoloģiskā procesa attīstības - audu nekrozes veida - un kājas gangrēnas stadijas.
Sausā kāju gangrēna bieži sākas ar sāpošām sāpēm, ko nomaina lokāls nejutīgums ar bālumu un ādas temperatūras pazemināšanos. Pēc tam mainās skartās ekstremitātes zonas krāsa: no bālas līdz sarkanīgai vai zilganai, un vēlāk līdz zaļgani brūnai un melnai. Laika gaitā visa šī zona (ieskaitot zemādas audus un daļu no zemādas audiem) saraujas, veidojot skaidru robežu starp skarto un veselo zonu; nekrotiskā zona iegūst mumificētas miesas izskatu. Pēdējā sausās gangrēnas stadija ir mirušo audu atgrūšana. [ 15 ]
Diabētiskās pēdas gadījumos pirmais simptoms bieži ir sāpīgas krāterim līdzīgas čūlas ar kāju gangrēnu – ar melnu atmirušās ādas apmali. Un, ja uz kājām ir trofiskas čūlas diabēta gadījumā, tajās sāk veidoties nekroze. [ 16 ]
Kāju mitrās gangrēnas sākotnējo stadiju parasti pavada skartās zonas pietūkums un hiperēmija. Ar mikrobu infekciju saistītas kāju gangrēnas gadījumā novērojamas arī stipras sāpes. Sākumā uz kājas veidojas asiņojošas čūlas vai pūslīši, bet ļoti drīz mīkstajos audos novērojamas skaidras sadalīšanās pazīmes: lobīšanās (lobīšanās), serozi strutaini izdalījumi ar pūstošu smaku - ko izraisa pentān-1,5-diamīna (kadaverīna) un 1,4-diaminobutāna (putrescīna) izdalīšanās audu olbaltumvielu sadalīšanās laikā. Trūkstot skābekļa un barības vielām, audi kļūst mitri un kļūst melni. Kāju gangrēnas gadījumā temperatūra paaugstinās (˂ +38°C), tāpēc pacientam ar mitro gangrēnu pastāvīgi ir drudzis. [ 17 ]
Pirmie kāju gāzes gangrēnas simptomi ir smaguma sajūta, intensīvs pietūkums un sāpes skartajā zonā.Āda vispirms kļūst bāla, pēc tam iegūst bronzas vai violetu krāsu, kam seko bullu (pūslīšu) veidošanās, kas satur serozu vai hemorāģisku eksudātu ar spēcīgu smaku.
Nākamajā stadijā pietūkums izplatās un skartās kājas apjoms ievērojami palielinās. Gāzu izdalīšanās no Clostridium spp. baktērijām, kas inficējušas audus, noved pie zemādas pustulu veidošanās, un, palpējot ādu, rodas raksturīga krakšķoša skaņa (krepitācija).
Terminālajā stadijā klostridiozes izraisa hemolīzi un nieru mazspēju. Tas var izraisīt septisku šoku ar letālām sekām.
Veidlapas
Ir trīs galvenie gangrēnas veidi: sausā, mitrā un gāzveida (kas tiek uzskatīta par mitrās gangrēnas apakštipu).
Sausā kāju gangrēna ir asinsvadu nosprostošanās rezultāts, kas lēnām noved pie audu atrofijas un pēc tam nāves – pakāpeniskas žūšanas bez iekaisuma pazīmēm. Šāda veida gangrēnu sauc par aseptisku, nekroze sākas ekstremitātes distālajā daļā un var rasties cilvēkiem ar aterosklerozi, diabētu un smēķētājiem. Infekcijas rezultātā pacientiem ar imūndeficītu un diabētu sausā gangrēna var pārveidoties par mitru gangrēnu. [ 18 ]
Apakšējo ekstremitāšu audu nekrozes mitrais veids ir plaši pazīstams kā kājas mitrā gangrēna. Mitrās gangrēnas attīstība ir saistīta ar dažādiem baktēriju celmiem, tostarp Streptococcus pyogenes (A grupas β-hemolītiskais streptokoks), Staphylococcus aureus, Lysinibacillus fusiformis, Proteus mirabilis, Klebsiella aerosacus, kas inficē jebkurus audus, ja ir bojāta ādas integritāte. [ 19 ]
Šāda veida gangrēna var rasties pēc traumas vai jebkura cita faktora, kas pēkšņi izraisa lokālu asinsrites pārtraukšanu kāju pirkstos, pēdā vai kājas augstākajās daļās. Šāda veida gangrēna ir izplatīta arī diabēta gadījumā, jo diabēta slimnieki ir jutīgāki pret infekcijām sliktas dzīšanas dēļ.
Vissmagākā gangrēnas forma ir anaerobā jeb gāzes gangrēna kājās, [ 20 ] ko parasti izraisa fakultatīvi anaerobās sporas veidojošās Clostridium ģints baktērijas (Clostridium perfringens, Clostridium novyi, Clostridium histolyticum), kas ražo vairākus eksotoksīnus (kas ir mikroorganismu enzīmi) un gāzes. [ 21 ] Šāda veida gangrēna visbiežāk tiek novērota pēc brūču primārās aizvēršanas, īpaši atvērtu traumu gadījumā, kas radušās saspiešanas rezultātā, kā arī tādu, kas piesārņotas ar augsni. Dzīvībai bīstams stāvoklis var attīstīties pēkšņi un strauji progresēt. Plašāku informāciju skatiet sadaļā – Gāzes gangrēna.
Jatrogēna gangrēna, kas saistīta ar tādu vazoaktīvu zāļu kā adrenalīna un melnā rudzu grauda alkaloīdu nepareizu lietošanu.[ 22 ]
Komplikācijas un sekas
Sausa gangrēna – ja tā nav inficējusies un nav pārveidojusies mitrā – parasti nesarežģījas ar asins saindēšanos un neizraisa letālas sekas. Tomēr lokāla audu nekroze var beigties ar spontānu amputāciju – ekstremitāšu audu atgrūšanu skartajā zonā ar rētu veidošanos, kam nepieciešama rekonstruktīvā ķirurģija.
Apmēram 15% pacientu ir bakterēmija, ko parasti sarežģī strauja sarkano asinsķermenīšu iznīcināšana ar strauju hematokrīta samazināšanos. Biežas komplikācijas ir dzelte, arteriāla hipotensija, akūta nieru mazspēja.
Smagos gadījumos sistēmiska intoksikācija izraisa sepsi ar kājas gangrēnu, kas var būt letāla. [ 23 ]
Diagnostika kājas gangrēna
Gangrēnas diagnoze balstās uz fiziskās apskates, medicīniskās vēstures un testu kombināciju.
Tiek veiktas asins analīzes (vispārējās, bioķīmiskās, infekcijas klātbūtnes noteikšanai); tiek veikta skartās zonas asins un šķidruma baktēriju kultūra, lai identificētu infekciju izraisošās baktērijas (un noteiktu visefektīvāko antibakteriālo līdzekli). [ 24 ], [ 25 ]
Instrumentālā diagnostika ietver asinsvadu vizualizāciju, izmantojot angiogrāfiju;apakšējo ekstremitāšu vēnu dupleksa ultraskaņu un ultraskaņu, kā arī datortomogrāfiju vai magnētiskās rezonanses attēlveidošanu, lai novērtētu gangrēnas izplatības apmēru.
Var veikt ultraskaņas Doplera sfigmomanometriju (lokālā kapilārā perfūzijas spiediena noteikšanai); Doplera plūsmas mērīšanu (mikrocirkulācijas indeksa noteikšanai); audu oksimetriju (ļauj noteikt audu skābekļa piesātinājuma līmeni).
Ja gāzes gangrēna ir klīniska diagnoze, tad citos gadījumos diferenciāldiagnostiku var veikt ar slimībām, kurām ir zināma simptomu līdzība. Tas attiecas uz rozei, abscesu, gangrēnas piodermas un ektimu (kas rodas, perivaskulāri iebrūkot kāju ādā ar aerobo baktēriju Pseudomonas aeruginosa, streptokoku nekrotisko fascītu).
Lai gan gāzes gangrēna ir jādiferencē no mionekrozes, kas saistīta ar anaerobo gramnegatīvo baktēriju Aeromonas hydrophila, kas gūta saldūdenī, precīzai gāzes gangrēnas diagnozei bieži vien ir nepieciešama brūces ķirurģiska izmeklēšana.
Profilakse
Kāju gangrēnas attīstības novēršana ir pasākumi, kuru mērķis ir novērst traumas un asinsvadu patoloģijas, kas izraisa apakšējo ekstremitāšu audu išēmiju( skatīt sadaļas - Cēloņi un riska faktori).Agrīna diagnostika un ārstēšana ir izšķiroša, lai nodrošinātu normālu asinsriti.
Pacientiem ar diabētu, vaskulītu vai novājinātu imūnsistēmu nekavējoties jāārstē jebkura kāju trauma, lai novērstu infekciju. Smēķētājiem vajadzētu atmest smēķēšanu. Neveselīgs uzturs ar augstu tauku saturu var pasliktināt esošo aterosklerozi un palielināt gangrēnas attīstības risku. [ 33 ]
Prognoze
Parasti cilvēkiem ar sausu gangrēnu ir vislabākās izredzes uz pilnīgu atveseļošanos, jo tā nav saistīta ar bakteriālu infekciju un izplatās lēnāk nekā citi gangrēnas veidi.
Atveseļošanās perspektīvas no mitras gangrēnas diez vai var saukt par labām sepses attīstības riska dēļ.
Kritiskas ekstremitāšu išēmijas (vēlīnas stadijas angiopātijas) gadījumos prognoze ir negatīva: 12% gadījumu gangrēnas attīstības dēļ gada laikā pēc diagnozes noteikšanas kāja tiek amputēta; pēc pieciem gadiem nāve no kājas gangrēnas iestājas 35–50% pacientu, bet pēc desmit gadiem – 70% pacientu.
Ar diabētisko pēdu saistītas gangrēnas gadījumā mirstības līmenis sasniedz 32 %. Simetriskas perifēras gangrēnas mirstības līmenis ir no 35 % līdz 40 %, un saslimstības līmenis ir tikpat augsts; literatūrā ziņots par amputācijas rādītājiem, kas pārsniedz 70 %. [ 34 ], [ 35 ] Cik ilgi dzīvo pārējie? Saskaņā ar dažiem datiem viena gada dzīvildze ir 62,7 %; divu gadu dzīvildze ir aptuveni 49 %, un piecu gadu dzīvildze nepārsniedz 20 %.

