Raksta medicīnas eksperts
Jaunas publikācijas
Labirintīts (iekšējās auss iekaisums)
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Epidemioloģija
Saskaņā ar kopsavilkuma statistiku, līdz 20. gs. piecdesmito gadu beigām otogēnais labirintīts veidoja 1,4–5,4 % no kopējā strutainā vidusauss iekaisuma gadījumu skaita. Ņemot vērā, ka vislielākais labirintīta gadījumu skaits ir saistīts ar vidusauss iekaisumu, profilakse ir savlaicīga vidusauss iekaisuma diagnostika un efektīva ārstēšana, kas galvenokārt skar bērnus. Vidējais otīts smaganās rodas iekaisuma procesa pārejas rezultātā no nazofarneksa un rīkles caur dzirdes caurulīti vidusauss dobumā. Tādējādi rūpīga deguna, nazofarneksa un rīkles sanitārija ir preventīvs pasākums to izraisīto otītu un otogēno komplikāciju gadījumā.
Cēloņi labirintīts
Labirinītu var izraisīt dažādi vīrusi, baktērijas un to toksīni, traumas. Infekcijas avots visbiežāk ir iekaisuma perēklis vidusauss dobumos vai galvaskausā, kas atrodas tuvu labirintam (akūts un hronisks vidusauss iekaisums, mastoidīts, holesteatoma, petrozīts). Strutaina vidusauss iekaisuma gadījumā infekcija iekļūst labirintā.
Dominējošā loma pieder baktērijām - streptokokiem, stafilokokiem, tuberkulozes mikobaktērijām. Meningogēnā labirintīta izraisītājs ir meningokoki, pneimokoki, tuberkulozes mikobaktēriju vīrusi, treponēmas bālums, gripas un epidēmiskā parotīta vīrusi.
Pathogenesis
Labirintīta attīstībai ir svarīgi dažādi faktori: organisma vispārējā un lokālā reaktivitāte, patogēna virulences raksturs un pakāpe, iekaisuma procesa izpausmes pazīmes vidusaussī un galvaskausa dobumā, infekcijas iekļūšanas ceļi iekšējā ausī. Izšķir šādus infekcijas iekļūšanas iekšējā ausī veidus: timpanogēnu (no vidusauss dobuma caur labirinta logiem, fistulu), meningogēnu (no smadzeņu subarahnoidālās telpas), hematogēnu (caur asinsvadiem un limfogēniem ceļiem pacientiem ar vispārējām vīrusu etioloģijas infekcijas slimībām).
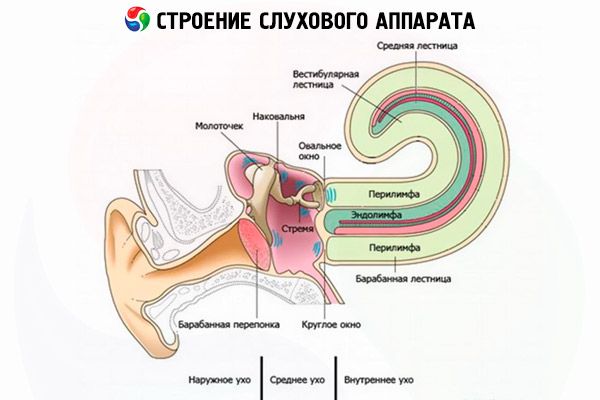
Iekaisuma procesa pāreja no vidusauss ir iespējama jebkurā labirinta sienas daļā, bet parasti notiek caur labirinta logu membrānas veidojumiem un sānu pusloka kanālu. Akūta strutaina vidusauss iekaisuma un hroniska strutaina mezotimpanīta gadījumā iekaisuma process izplatās caur logiem, nepārkāpjot to integritāti vai neizlaužoties, kas noved pie akūta difūza seroza vai strutaina labirintīta attīstības. Hroniska strutaina epitimpanīta gadījumā iekaisuma izplatīšanās notiek, patoloģiskā procesa rezultātā iznīcinot kaula labirinta sienu, bieži vien kombinācijā ar logu membrānas veidojumu izrāvienu; infekcija var izplatīties pa "reformētiem ceļiem" (asinsvadiem, blīvēm).
Traumas izraisīta labirintīta patoģenēzē svarīgi ir: kaula un membrānas labirinta integritātes pārkāpums, tūskas pakāpe, asiņošana peri- un endolimfātiskajā telpā. Ja papildus labirintītam ir asinsrites pārkāpums vienā no iekšējās dzirdes artērijas gala zariem (saspiešana, asins stāze), tad attīstās nekrotiskais labirintīts. Šādu maza diametra artēriju kā iekšējās dzirdes artērijas saspiešanu veicina endolimfātiskā tūska, kas īpaši bieži izpaužas serozā iekaisumā. Ierobežots labirintīts novērojams tikai hroniska strutaina epitimpanīta gadījumā ar kariesu un holesteatomu. Hroniska strutaina epitimpanīta gadījumā kaula labirinta sienas bojājums notiek iekaisuma procesa vai holesteatomas ietekmē, kas spiediena ietekmē veicina labirinta fistulas veidošanos.
Visbiežāk fistula lokalizējas laterālā pusloka kanāla rajonā, bet tā var veidoties arī kājiņas pamatnes, raga un citu pusloka kanālu rajonā. Iekaisuma saasināšanās periodā vidusausī parādās eksudāts, kura dēļ ierobežots labirintīts pārvēršas difūzā. Sifilisa gadījumā ir iespējams jebkurš specifiska iekaisuma procesa pārejas ceļš labirintā, ieskaitot hematogēnu.
No galvaskausa dobuma smadzeņu apvalku pusē infekcija iekļūst iekšējā ausī caur gliemežnīcas akveduktu un iekšējo dzirdes kanālu.
Traumas rezultātā attīstījusies labirintīta patoģenēzē svarīga loma ir membrānas un kaula labirinta integritātes pārkāpumam, smadzeņu satricinājumam un asiņošanai peri- un endolimfātiskajās telpās.
Morfoloģiskās izmaiņas iekšējā ausī serozā, strutainā un nekrotiskajā labirintītā ir atšķirīgas.
Serozam labirintīta gadījumā raksturīga endolimfātiskā tūska, pietūkums, vakuolizācija un neiroepitēlija sabrukšana. Strutainam labirintīta gadījumā raksturīga polimorfonukleāro leikocītu un baktēriju uzkrāšanās perilimfātiskajā telpā uz paplašinātu asinsvadu fona. Pēc tam šīs izmaiņas notiek endolimfātiskajā telpā, tūska progresē un rodas labirinta membrānas un vēlāk kaula sieniņu nekroze. Labvēlīga iznākuma gadījumā iespējama fibroze un jaunu šķiedru audu veidošanās, kas noved pie visu repektoru un nervu elementu iznīcināšanas. Nekrotiskajam labirintīta gadījumā raksturīgas pārmaiņus izvietotas strutaina iekaisuma un mīksto audu un labirinta kapsulas nekrozes zonas. Iekaisuma process var skart visu labirintu vai aprobežoties ar vienu no tā daļām. Process beidzas ar labirintisku sklerozi.
Specifiskas infekcijas gadījumā labirintītam ir dažas morfoloģiskas pazīmes. Tādējādi tuberkulozā labirintīta izmaiņas izpaužas divās formās: proliferatīvā un eksudatīv-nekrotiskā. Iekšējās auss bojājums sifilisa gadījumā izpaužas kā meningoneurolabirintīts ar deniņu kaula ostītu, kas skar plēvītveida labirintu. Morfoloģisko ainu raksturo tūska, pieaugoša plēvītveida labirinta distrofija, šķiedru audu proliferācijas zonas, kā arī kaulu rezorbcija.
 [ 5 ]
[ 5 ]
Simptomi labirintīts
Tipiskos gadījumos akūts labirintīts izpaužas kā labirintiska lēkme ar pēkšņu spēcīgu reiboni kombinācijā ar sliktu dūšu un vemšanu, optiskā un dinamiskā līdzsvara traucējumiem, troksni ausīs un dzirdes zudumu. Reibonis ir sistēmisks, ļoti izteikts; pacients nevar pacelt galvu vai pagriezt to uz sāniem; mazākā kustība pastiprina sliktu dūšu un izraisa vemšanu, spēcīgu svīšanu un sejas ādas krāsas izmaiņas. Serozā labirintīta gadījumā simptomi saglabājas 2–3 nedēļas un pakāpeniski zaudē savu smagumu un izzūd. Strutaina labirintīta gadījumā pēc akūta iekaisuma izzušanas slimība var ieilgt.
Dažreiz labirintīts attīstās kā primārs hronisks un to raksturo periodiski acīmredzami vai mazāk izteikti labirinta traucējumu simptomi, kas sarežģī savlaicīgu precīzu diagnostiku. Pašlaik šādos gadījumos ir lietderīgi veikt deniņu kaula izpēti, izmantojot augstas izšķirtspējas neiroattēlveidošanas metodes.
Kohleārie simptomi – troksnis un dzirdes zudums līdz pat kurlumam – tiek novēroti gan difūza seroza, gan strutaina labirintīta gadījumā. Pastāvīgs kurlums biežāk norāda uz strutainu iekaisumu labirintā.
Meningokoku infekcija parasti skar abus labirintus, ko pavada viegli perifēri vestibulārie traucējumi; līdzsvara traucējumi ir biežāk sastopami. Vienlaicīgu divpusēju pilnīgu vestibulārā uzbudināmības zudumu bieži pavada strauja dzirdes funkcijas samazināšanās,
Tuberkulozo labirintītu raksturo hroniska latenta gaita un progresējoša labirinta disfunkcija.
Sifiliskā labirintīta klīniskā aina ir daudzveidīga. Tipiskiem gadījumiem raksturīgas svārstīgas dzirdes zuduma un reiboņa epizodes. Iegūtā sifilisa gadījumā izšķir trīs labirintīta formas:
- apoplektiforms - pēkšņs un neatgriezenisks kombinēts vai izolēts labirinta funkciju zudums vienā vai abās ausīs. Bieži vien vienlaikus tiek bojāts sejas nervs (izaugsme pontīna-smadzenīšu leņķī). Rodas visās sifilisa stadijās, bet biežāk otrajā.
- Akūta forma (sifilisa gadījumā) - periodisks troksnis ausīs un reibonis - strauji palielinās līdz 2.-3. nedēļas beigām, ātri rodas asa labirinta funkciju nomākšana. Novērota sifilisa otrajā un trešajā stadijā.
- hroniska forma - troksnis ausīs, pakāpeniska dzirdes un vestibulārā uzbudināmības samazināšanās, kas pacientam nav pamanāma, ko var diagnosticēt tikai ar papildu pacienta izmeklēšanu. Novērota slimības otrajā stadijā.
Kur tas sāp?
Kas tevi traucē?
Veidlapas
Izšķir labirintītu.
- Saskaņā ar etioloģijas faktoru - specifisks un nespecifisks.
- Saskaņā ar patogenēzi - tympanogēna, meningogēna, hematogēna un traumatiska.
- Timpanogēno labirintītu izraisa infekcijas izraisītāja iekļūšana iekšējā ausī no vidusauss dobuma caur labirinta logiem.
- Meningogēns labirintīts attīstās ar meningītu, jo infekcijas izraisītāji iekļūst no subarahnoidālās telpas caur kohleāro akveduktu vai iekšējo dzirdes kanālu.
- Hematogēno labirintītu izraisa infekcijas izraisītāju iekļūšana iekšējā ausī ar asinsriti: tas biežāk rodas vīrusu infekcijas slimību gadījumā.
- Traumatisku labirintītu izraisa trauma (piemēram, galvaskausa pamatnes lūzums, šāviena brūce).
- Pēc iekaisuma procesa rakstura - serozs, strutains un nekrotisks.
- Serozu labirintītu raksturo perilimfa daudzuma palielināšanās, labirinta endosta pietūkums, fibrīna un veidotu asiņu elementu parādīšanās endo- un perilimfā.
- Strutainu labirintītu izraisa strutainas infekcijas patogēni, un to raksturo leikocītu infiltrācija peri- un endolimfā, kā arī granulāciju veidošanās.
- Nekrotisko labirintītu raksturo mīksto audu un kaulu labirinta nekrozes zonu klātbūtne, kas parasti mainās ar strutaina iekaisuma perēkļiem.
- Saskaņā ar klīnisko gaitu - akūta un hroniska (manifesta un latenta).
- Labirinīts ir akūts serozs vai strutains labirintīts, kas izpaužas kā pēkšņi attīstīti iekšējās auss disfunkcijas simptomi (reibonis ar sliktu dūšu un vemšanu, ķermeņa statiskā un dinamiskā līdzsvara traucējumi, troksnis ausī, dzirdes zudums); ar serozu labirintītu simptomi pakāpeniski izzūd pēc 2-2 nedēļām, ar strutainu labirintītu slimība var kļūt hroniska.
- Hronisks labirintīts, kam raksturīga pakāpeniska iekšējās auss disfunkcijas attīstība (reibonis ar sliktu dūšu un vemšanu, troksnis ausīs, ķermeņa statiskā un dinamiskā līdzsvara traucējumi, dzirdes zudums), fistulas simptoma klātbūtne, spontāni vestibulovegetatīvi, vestibulosensoriski un vestibulosomatiski refleksi.
- Pēc izplatības - ierobežota un difūza (vispārināta).
- Ierobežots labirintīts ir kaulainā labirinta sienas ierobežotas zonas bojājums; tas novērojams hroniska vidusauss iekaisuma gadījumā un to izraisa granulējošs osteīts vai holesteatomas spiediens.
- Difūzais labirintīts ir strutains vai serozs labirintīts, kas izplatījies uz visām kaula un membrānas labirinta daļām.
- Vīrusu labirintīts visbiežāk attīstās uz herpes zoster oticus fona, sākot ar sāpēm ausī un aiz auss, vezikulāriem izsitumiem ārējā dzirdes kanālā. Dzirdes un vestibulārā aparāta traucējumu kombināciju bieži pavada sejas nerva parēze. Vīrusu infekcija izplatās uz vestibulāro nervu, aizmugurējo pusloka kanālu un sacculu.
Diagnostika labirintīts
Labirintīta savlaicīgas diagnostikas pamats ir uzticama un rūpīgi savākta anamnēze.
Visbiežāk sastopams ir timpanogēns labirintīts. Lai to diagnosticētu, nepieciešams veikt otoskopiju, vestibulometriju un audiometriju, deniņu kaulu rentgenogrāfiju vai datortomogrāfiju. Ja pacientam tiek atklāts akūts vai hronisks vidusauss iekaisums, tiek pārbaudīts fistulas simptoms.
Ierobežota labirintīta ar fistulu patognomoniskā pazīme, bet uz iekšējās auss neiroepitēlija saglabātās funkcijas fona, ir fistulas simptoms, tas ir, reiboņa un nistagma parādīšanās slimās auss virzienā, kad ārējā dzirdes kanālā tiek saspiests gaiss.
Labirintīta būtiskās diagnostiskās pazīmes ir spontānas vestibulāras reakcijas, kas rodas atbilstoši perifērajam tipam. Pareiza spontāna nistagma novērtēšana kombinācijā ar harmoniski notiekošu vestibulospinālu refleksu ir izšķiroša diagnostiska nozīme. Nistagma virziens un intensitāte mainās atkarībā no iekaisuma procesa smaguma pakāpes un slimības stadijas.
Gan serozā, gan strutainā labirintīta sākumposmā spontāns nistagms ir vērsts uz skarto labirintu un tam ir I, II, III izpausmes pakāpe. Šis nistagms tiek kombinēts ar roku un ķermeņa novirzi lēnās komponentes virzienā, tiek novērots vairākas stundas, dažreiz dienas, pakāpeniski mainot tā virzienu uz pretējo (veselā labirinta virzienā). Spontāna nistagma parādīšanās pretējā virzienā ir kompensācijas mehānismu attīstības rezultāts vestibulārā analizatora centrālajās daļās, kuru mērķis ir izlīdzināt abu labirintu funkcionālo stāvokli. Šāda veida nistagms tiek reti novērots un atklāts, jo tas saglabājas īsu laiku.
Bieži vien spontāns nistagms, kas vizuālās novērtēšanas laikā nav novērojams, tiek reģistrēts, izmantojot elektronistagmogrāfiju. Pēc 2-3 nedēļām spontāns nistagms izzūd. Eksperimentālas vestibulāras reakcijas šajā labirintīta periodā ir kontrindicētas un nepiemērotas, jo tās var izraisīt pastiprinātu reiboni un nepalīdz noteikt diagnozi. Tomēr sekojošie eksperimentālie vestibulārie testi ļauj identificēt nistagma asimetriju gar labirintu, nomākšanas fāzi un novērtēt centrālo vestibulāro kompensācijas reakciju attīstību. Sākotnēji vestibulārā aparāta uzbudināmības samazināšanos skartā labirinta pusē pavada hiperrefleksija veselā labirinta pusē, un slimības atkārtotā periodā vestibulometrija atklāj simetrisku hiporefleksiju un spontāna nistagma neesamību. Papildus spontānam nistagmam tiek atklāti arī citi labirinta simptomi - gaitas traucējumi un galvas un ķermeņa novirze uz veselo pusi. Ir svarīgi zināt, ka galvas pagriešana uz sāniem pacientam ar labirintītu ir saistīta ar spontāna nistagma virziena maiņu, kas noved pie pacienta rumpja novirzes virziena izmaiņām. Smadzeņu patoloģijā pacients vienmēr novirzās bojājuma virzienā.
Pārbaudot dzirdi pacientiem ar labirintītu, tiek atzīmēts jaukta tipa dzirdes zudums, visbiežāk ar sensorineirāla dzirdes zuduma pārsvaru.
Iedzimta sifilisa gadījumā gaita un simptomi ir atkarīgi no infekcijas smaguma pakāpes un specifiskām izmaiņām organismā. Slimība sākas bērnībā un izpaužas ar iekšējās auss disfunkcijas simptomiem. Vēlīnā iedzimta sifilisa gadījumā netipisks fistulas simptoms bieži tiek atklāts neskartas bungplēvītes klātbūtnē un fistulas neesamības gadījumā sānu pusloka kanālā. Atšķirībā no tipiskā fistulas simptoma, nistagms ar kompresiju ārējā dzirdes kanālā ir vērsts uz veselo pusi, bet ar dekompresiju - uz kairināto ausi.
Traumatiskā labirintīta gaitas īpatnība ir paša traumas raksturs un smagums.
Skrīnings
Nav veikts.
 [ 8 ]
[ 8 ]
Indikācijas konsultācijai ar citiem speciālistiem
Atkarībā no slimības etioloģijas dažos gadījumos nepieciešama neirologa, neiroķirurga vai dermatovenerologa konsultācija.
Kas ir jāpārbauda?
Diferenciālā diagnoze
Timpanogēnā un traumatiskā labirintīta gadījumā strutaina infekcija var iekļūt galvaskausa dobumā, izraisot intrakraniālas komplikācijas - meningītu un abscesu. Intrakraniālu komplikāciju diagnostika var būt sarežģīta. Raksturīga ir vispārējā stāvokļa pasliktināšanās, drudzis, galvassāpes, pastiprināts reibonis un smadzenīšu simptomi. Lai identificētu komplikācijas, nepieciešama smadzeņu datortomogrāfija un neirologa un neirooftalmologa konsultācija.
Tādējādi, lai atpazītu labirintītu, ir nepieciešams:
- noskaidrot iekšējās auss slimības faktu (anamnēzi);
- lai nodrošinātu, ka slimība ir infekcioza;
- precizēt etnoloģisko faktoru;
- noteikt procesa izplatību labirintā.
Diagnoze nav sarežģīta, ja ir raksturīgi vetibulo-dzirdes traucējumi, ko izraisa infekcija. Tiek ņemti vērā anamnētiskie dati, otoskopijas rezultāti, dzirdes un vestibulometrijas testi, kā arī pozitīvi fistulas testa rezultāti. Būtiska nozīme pašlaik nav deniņu kaulu rentgenogrāfijai, kā tas bija iepriekš, bet gan smadzeņu un iekšējās auss datortomogrāfijai un magnētiskās rezonanses attēlveidošanai. Augstas izšķirtspējas magnētiskās rezonanses attēlveidošana un datortomogrāfija ar iekšējās auss struktūru vizualizāciju ir kļuvušas par svarīgākajām diagnostikas metodēm iekšējās auss patoloģiju, tostarp iekaisuma ģenēzes labirintīta, izmeklēšanai.
Audiometrija un vestibulometrija palīdz noteikt dzirdes un vestibulārā aparāta traucējumu perifēro raksturu. Raksturīgi, ka nestrutojošas iekšējās auss patoloģijas gadījumā kurlums (iekšējās auss infarkts) ir reti sastopams. Visu pacientu izmeklēšanas metožu rezultātu visaptverošs novērtējums veicina labirintīta veiksmīgu diagnostiku. Diferenciāldiagnostika jāveic arī ar ierobežotu otogēnu pahimeningītu (arahnoidītu) aizmugurējā galvaskausa bedrē un cerebellopontīna leņķī, akūtu dzirdes artērijas trombozi. Otogēnam arahnoidītam raksturīgi otoneiroloģiski simptomi, kas atklāj kombinētu VIII, V un VII galvaskausa nervu saknītes bojājumu. Iekšējās dzirdes artērijas akūtai trombozei raksturīgi akūti dzirdes un vestibulārā aparāta receptoru funkcijas zuduma simptomi uz asinsvadu patoloģijas (arteriālas hipertensijas, aterosklerozes) fona.
Kurš sazināties?
Profilakse
Infekcijas perēkļu sanitārija vidusauss dobumā.
Prognoze
Aptuvenais darbnespējas ilgums ir no 3 nedēļām līdz 3 mēnešiem. Periodus nosaka vestibulārā aparāta funkciju lēna atjaunošanās.

