Raksta medicīnas eksperts
Jaunas publikācijas
Cilvēka granulocītiskā anaplazmoze
Pēdējā pārskatīšana: 12.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Infekcijas slimība anaplazmoze ir transmisīva patoloģija, tas ir, tāda, ko pārnēsā asinssūcēji kukaiņi. Šajā gadījumā slimību izplata iksodīdu ērces, tie paši posmkāji, kas var pārnēsāt arī ērču encefalītu un boreliozi.
Anaplazmozei ir polimorfi simptomi un raksturīga sezonalitāte (galvenokārt pavasaris-vasara), kas saistīta ar ērču dabiskās aktivitātes periodiem. Inficēta persona infekciju neizplata, tāpēc kontakts ar viņu nav bīstams citiem. [ 1 ]
Epidemioloģija
Anaplazmozi pirmo reizi 1994. gadā aprakstīja Čens un līdzautori (J Clin Micro 1994; 32(3):589-595). Anaplazmozes gadījumi ir konstatēti visā pasaulē; Amerikas Savienotajās Valstīs par to visbiežāk ziņo Augšējos Vidējos Rietumos un Ziemeļaustrumos. Slimības aktivitāte ir ziņota arī Ziemeļeiropā un Dienvidaustrumāzijā.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
Krievijā anaplazmozes infekcija ar ērču starpniecību notiek 5–20 % gadījumu (lielākā daļa gadījumu notiek Baikāla reģionā un Permas novadā). Baltkrievijā inficēšanās rādītāji svārstās no 4 līdz 25 % (augstākā izplatība ir reģistrēta Belovežas puščas mežos). Ukrainā un Polijā izplatības līmenis ir aptuveni vienāds — 23 %. Anaplazmozes gadījumu skaits Amerikas Savienotajās Valstīs, par kuriem ziņots CDC, kopš slimības reģistrēšanas sākuma ir nepārtraukti pieaudzis, no 348 gadījumiem 2000. gadā līdz maksimālajam līmenim — 5762 gadījumiem 2017. gadā. 2018. gadā ziņoto gadījumu skaits bija ievērojami mazāks, bet 2019. gadā tas pieauga līdz aptuveni 2017. gadam ar 5655 gadījumiem. [ 6 ]
Anaplazmozei raksturīga sezonalitāte, kas atbilst ērču aktīvajam periodam. Infekcijas uzliesmojums novērojams no pavasara vidus līdz vasaras beigām vai, precīzāk, no aprīļa līdz septembra sākumam. Parasti anaplazmas ir atrodamas tajā pašā zonalitātē kā citi ērču pārnēsātie infekcijas veidi, jo īpaši patogēnās borēlijas. Ir noteikts, ka viena ērce var vienlaikus pārnēsāt līdz septiņiem vīrusu un mikrobu slimību izraisītājiem. Tāpēc vairāk nekā puse slimības gadījumu ir jauktas infekcijas - bojājumi ar vairākiem infekcijas izraisītājiem vienlaikus, kas ievērojami pasliktina patoloģijas iznākumu. Lielākajai daļai pacientu anaplazmoze tiek atklāta kombinācijā ar ērču boreliozi vai encefalītu, vai ar monocītu ehrlihiozi. Vairāk nekā 80% gadījumu tiek novērota anaplazmozes un boreliozes koinfekcija.
Cēloņi anaplazmoze
Infekcijas patoloģijas izraisītājs ir anaplazma (pilns nosaukums Anaplasma phagocytophilum) - mazākā intracelulārā baktērija. Kad tā nonāk cilvēka asinsritē, tā iekļūst granulocītos un izplatās uz visiem ķermeņa punktiem.
Dabiskos apstākļos anaplazma bieži apmetas peļu un žurku ķermeņos, un apdzīvotās vietās var inficēties suņi, kaķi, zirgi un citi dzīvnieki. Tomēr cilvēkiem tie nerada briesmas: pat ja inficēts dzīvnieks iekož cilvēku, infekcija nenotiek. [ 7 ]
Anaplazmozes attīstības briesmas cilvēkiem ir ixodid ērces uzbrukums, jo koduma laikā tā izdala siekalas brūcē, kurā ir anaplazma.
Anaplazmozes izraisītāju baktēriju diametrs ir mazāks par 1 mikronu. Tās nonāk sistēmiskajā asinsritē kopā ar kukaiņu siekalu šķidrumu. Nonākot iekšējo orgānu audos, patogēns aktivizē iekaisuma procesu. Baktērijas sāk strauji vairoties, kas noved pie imūnsistēmas nomākšanas un līdz ar to sekundāru infekcijas slimību - mikrobu, vīrusu vai sēnīšu - pievienošanās.
Galvenais rezervuārs ir baltkāju pele Peromyscus leucopus; tomēr par rezervuāriem ir identificēts plašs savvaļas un mājas zīdītāju klāsts. [ 8 ], [ 9 ] Ērces var izplatīt infekciju starp savvaļas un lauksaimniecības dzīvniekiem, īpaši nagaiņiem, suņiem, grauzējiem un pat putniem, kas regulāri migrē, tādējādi veicinot plašāku patogēna pārnešanu. Anaplazma dzīvo dzīvniekos vairākas nedēļas, kuru laikā iepriekš neinficēti kukaiņi kļūst par izplatītājiem.
Riska faktori
Asinssūcējas ērces var pārnēsāt dažādas infekcijas. Vispazīstamākās no tām ir ērču encefalīts un borelioze, un tāds patogēns kā anaplazma tika izolēts tikai pirms dažām desmitgadēm.
Anaplazmozes inficēšanās risks ir atkarīgs no kopējā ērču skaita noteiktā teritorijā, inficēto kukaiņu procentuālā daudzuma un cilvēku uzvedības. Apgabalos ar augstu anaplazmozes risku briesmas galvenokārt apdraud tos, kas atpūšas vai strādā mežā, meža plantācijās un parku teritorijās - piemēram, īpašas riska kategorijas ir mednieki, zvejnieki, sēņotāji, mežsargi, tūristi, lauksaimnieki, militārpersonas utt.
Iksodīdu ērces ir jutīgas pret klimatu: tās izvēlas dzīvot vietās ar mērenu vai augstu mitruma līmeni, biežiem nokrišņiem vai vietās, ko klāj bagātīgi biezokņi, kur mitruma līmenis var uzturēties aptuveni 80%. Kukaiņu prioritāte ir lapu koku un jauktie meži, izcirtumi, mežstepes, parki, laukumi un dārzi. Pēdējo gadu laikā asinssūcēji posmkāji ir diezgan plaši izplatījušies augstienes un ziemeļu reģionos. [ 10 ]
Pathogenesis
Anaplazmoze tiek pārnesta, kad ērce uzbrūk asinssūkšanas laikā. Ērču vidē infekcija tiek pārnesta no mātītes uz pēcnācējiem, kas izraisa pastāvīgu patogēnu cirkulāciju. Anaplazmas pārnešanas kontakta ceļš (caur ādas bojājumiem), kā arī gremošanas ceļš (lietojot uzturā pienu, gaļu) nav pierādīts.
Cilvēki visvairāk ir pakļauti ērču uzbrukumiem pavasarī un vasarā, kad kukaiņu aktivitāte sasniedz maksimumu. Ērču sezonas sākuma laiks ir atkarīgs no laika apstākļiem. Ja pavasaris ir silts un agrs, tad posmkāji sāk "medīt" līdz marta beigām, ievērojami palielinot to aktivitāti līdz vasaras otrajai pusei, pateicoties lielam baktēriju daudzuma uzkrāšanās apjomam.
Kukaiņi ir aktīvi gandrīz visu diennakti, bet siltā saulainā laikā to visaugstākā agresivitāte novērojama no pulksten astoņiem līdz vienpadsmitiem no rīta, pēc tam pakāpeniski samazinās un atkal palielinās no pulksten pieciem līdz astoņiem vakarā. Mākoņainā laikā ērču dienas aktivitāte ir aptuveni vienāda. Aktivitātes palēnināšanās novērojama karstā laikā un spēcīgu lietavu laikā.
Asinssūcēji kukaiņi galvenokārt dzīvo masīvos, retāk mazos mežos, meža joslās un meža stepēs. Ērces biežāk sastopamas mitrās vietās, meža gravās, biezokņos, pie strautiem un takām. Tās dzīvo arī pilsētās: upju krastos, dabas rezervātos, kā arī parkos un laukumos, un dzīva objekta tuvošanos tās sajūt pēc smaržas no 10 metru attāluma.
Ērce iziet cauri vairākām attīstības stadijām: ola, kāpurs, nimfa, pieaugušais īpatnis. Lai nodrošinātu visu stadiju normālu norisi, ir nepieciešamas siltasiņu dzīvnieka asinis, tāpēc ērce cītīgi meklē "apgādnieku": tas var būt gan mazs meža dzīvnieks vai putns, gan lieli dzīvnieki vai mājlopi. Asins sūkšanas procesā ērce "dalās" ar baktērijām ar dzīvnieku, kā rezultātā tā kļūst par papildu infekcijas rezervuāru. Tiek iegūta sava veida baktēriju cirkulācija: no ērces uz dzīvu radību un atpakaļ uz ērci. Turklāt baktēriju šūnas var izplatīties arī no kukaiņa uz tā pēcnācējiem. [ 11 ]
Cilvēku inficēšanās notiek lipīgā veidā, izmantojot ērču kodumus. Patogēns iekļūst cilvēka organismā caur sakostu ādu un iekļūst asinsritē, un pēc tam dažādos iekšējos orgānos, tostarp attālos, kas izraisa anaplazmozes klīnisko ainu.
Anaplazma "inficē" granulocītus, galvenokārt nobriedušus neitrofilus. Leikocītu citozola iekšpusē veidojas veselas morulu baktēriju kolonijas. Pēc inficēšanās patogēns iekļūst šūnā, sāk vairoties citoplazmas vakuolā un pēc tam atstāj šo šūnu. Slimības attīstības patoloģisko mehānismu pavada liesas makrofāgu, kā arī aknu un kaulu smadzeņu šūnu, limfmezglu un citu struktūru bojājumi, kuru iekšienē sāk attīstīties iekaisuma reakcija. Leikocītu bojājumu un iekaisuma procesa attīstības fonā tiek nomākta organisma imūnsistēma, kas ne tikai pasliktina situāciju, bet arī veicina jebkādas izcelsmes sekundāras infekcijas rašanos. [ 12 ]
Simptomi anaplazmoze
Anaplazmozes gadījumā var novērot plašus dažādas smaguma pakāpes simptomus, kas ir atkarīgi no slimības gaitas īpatnībām. Pirmās pazīmes parādās latentā inkubācijas perioda beigās, kas ilgst no vairākām dienām līdz vairākām nedēļām (parasti apmēram divas nedēļas), ja skaitāma no brīža, kad baktērijas nonāk cilvēka asinsritē. [ 13 ]
Vieglos gadījumos klīniskā aina ir līdzīga bieži sastopamai ARVI - akūtai elpceļu vīrusu infekcijai. Tipiski simptomi ir šādi:
- strauja veselības stāvokļa pasliktināšanās;
- temperatūras paaugstināšanās līdz 38,5°C;
- drudzis;
- spēcīga vājuma sajūta;
- apetītes zudums, dispepsija;
- sāpes galvā, muskuļos, locītavās;
- dažreiz – sāpju un sausuma sajūta kaklā, klepus, diskomforts aknu rajonā.
Vidēji izteiktos gadījumos simptomu smagums ir izteiktāks. Iepriekš minētajiem simptomiem pievienojas šādi:
- reibonis un citas neiroloģiskas pazīmes;
- bieža vemšana;
- apgrūtināta elpošana;
- ikdienas diurēzes samazināšanās (iespējama anūrijas attīstība);
- mīksto audu pietūkums;
- sirdsdarbības palēnināšanās, asinsspiediena pazemināšanās;
- diskomforts aknu rajonā.
Ja pacientam ir imūndeficīts, tad uz šī fona anaplazmoze ir īpaši smaga. Ir šādi simptomi:
- pastāvīgi paaugstināta temperatūra, bez normalizēšanās vairākas nedēļas;
- izteiktas neiroloģiskas pazīmes, bieži vien ar vispārēju smadzeņu bojājumu ainu (apziņas traucējumi - no letarģijas līdz komai), ģeneralizēti krampji;
- pastiprināta asiņošana, iekšējas asiņošanas attīstība (asinis izkārnījumos un urīnā, asiņaina vemšana);
- sirds ritma traucējumi.
Perifērās nervu sistēmas iesaistīšanās izpausmes ir pleča pleksopātija, galvaskausa nervu paralīze, demielinizējoša polineiropātija un divpusēja sejas nerva paralīze. Neiroloģiskās funkcijas atjaunošanās var ilgt vairākus mēnešus.[ 14 ],[ 15 ],[ 16 ]
Pirmās pazīmes
Tūlīt pēc inkubācijas perioda, kas ilgst vidēji 5–22 dienas, parādās pirmie simptomi:
- pēkšņa temperatūras paaugstināšanās (febrila temperatūra);
- galvassāpes;
- smags nogurums, vājums;
- dažādas dispepsijas izpausmes: no sāpēm vēderā un aknu rajonā līdz smagai vemšanai;
- pazemināts asinsspiediens, reibonis;
- pastiprināta svīšana.
Tādi simptomi kā sāpes un dedzināšana kaklā, klepus nav sastopami visiem pacientiem, taču tie nav izslēgti. Kā redzams, klīniskā aina nav specifiska un drīzāk atgādina jebkuru vīrusu elpceļu infekciju, tostarp gripu. Tāpēc pastāv liela kļūdainas diagnozes noteikšanas varbūtība. Par anaplazmozi var aizdomas, ja pacients norāda uz nesenu ērces kodumu. [ 17 ]
Anaplazmoze bērnam
Ja pieaugušajiem anaplazmoze tiek pārnesta ar ērces kodumu, tad bērniem ir vēl viens infekcijas pārnešanas veids - no mātes auglim. Slimību raksturo augsta temperatūra, galvassāpes un muskuļu sāpes, lēna sirdsdarbība un pazemināts asinsspiediens.
Anaplazmozes klīnisko ainu visbiežāk raksturo vidēji smaga vai smaga forma, tomēr šāda veida progresēšana ir raksturīga galvenokārt pieaugušiem pacientiem. Bērni ar šo infekcijas slimību slimo galvenokārt vieglā formā. Tikai dažos gadījumos bērniem attīstās anikterisks hepatīts ar paaugstinātu transamināžu aktivitāti. Vēl retāk tiek novēroti nieru bojājumi, attīstoties hipoizostenūrijai, proteinūrijai un eritrocitūrijai, kā arī kreatinīna un urīnvielas līmeņa paaugstināšanās asinīs. Atsevišķos gadījumos patoloģiju sarežģī infekciozi toksisks šoks, akūta nieru mazspēja, akūts respiratorā distresa sindroms, meningoencefalīts. [ 18 ]
Slimības ārstēšana bērnībā, tāpat kā pieaugušajiem, balstās uz doksiciklīna lietošanu. Ir vispārpieņemts, ka šīs zāles tiek parakstītas bērniem no 12 gadu vecuma. Tomēr ir bijuši gadījumi, kad ārstēšana ar doksiciklīnu tika uzsākta agrāk - īpaši no 3-4 gadu vecuma. Deva tiek izvēlēta individuāli.
Posmi
Anaplazmozes attīstībai ir trīs stadijas: akūta, subklīniska un hroniska.
Akūto stadiju raksturo temperatūras svārstības līdz augstām vērtībām (40–41 °C), straujš svara zudums un vājums, aizdusai līdzīgs elpas trūkums, palielināti limfmezgli, strutaina rinīta un konjunktivīta parādīšanās un palielināta liesa. Dažiem pacientiem rodas paaugstināta jutība, ko izraisa smadzeņu apvalku kairinājums, kā arī krampji, muskuļu raustīšanās, poliartrīts un galvaskausa nervu paralīze. [ 19 ]
Akūtā stadija pakāpeniski pāriet subklīniskā stadijā, kurā novēro anēmiju, trombocitopēniju, leikopēniju (dažos gadījumos leikocitozi). Pēc tam, pēc aptuveni 1,5 līdz 4 mēnešiem (pat bez ārstēšanas), var iestāties vai nu atveseļošanās, vai arī nākamā, hroniskā slimības stadija. To raksturo anēmija, trombocitopēnija, tūska un sekundāru infekcijas patoloģiju pievienošana. [ 20 ]
Veidlapas
Atkarībā no simptomu intensitātes izšķir šādus anaplazmozes veidus:
- latentēts, asimptomātisks (subklīnisks);
- manifests (tiešsaistē izteikts).
Atkarībā no infekcijas slimības smaguma pakāpes izšķir vieglus, vidēji smagus un smagus gadījumus.
Turklāt tiek nošķirta trombocītu un granulocītu anaplazmoze, tomēr trombocītu bojājumi ir raksturīgi tikai veterinārmedicīnā, jo tie galvenokārt ir sastopami kaķiem un suņiem. [ 21 ]
Anaplazma ir patogēns ne tikai cilvēkiem, bet arī suņiem, govīm, zirgiem un citām dzīvnieku sugām. Ērču pārnēsāta anaplazmoze cilvēkiem ir sastopama gandrīz jebkur pasaulē, jo slimības pārnēsātāji - ērces - dzīvo gan Eiropas, gan Āzijas valstīs.
Liellopu un citu lauksaimniecības dzīvnieku anaplazmoze ir sen zināma slimība, kas pirmo reizi tika aprakstīta 18. gadsimtā: toreiz to sauca par ērču drudzi, tā galvenokārt skāra kazas, teļus un aitas. Granulocītiskās anaplazmozes esamība zirgiem tika oficiāli apstiprināta 1969. gadā, bet suņiem - 1982. gadā. [ 22 ] Papildus ērcēm, infekcijas pārnēsātāji var būt zirgmušas, dzeloņmušas, knišļi, aitu asinssūcēji un melnās mušas.
Anaplazmoze aitām un citiem lauksaimniecības dzīvniekiem izpaužas ar šādām sākotnējām pazīmēm:
- pēkšņa temperatūras paaugstināšanās;
- gļotādas dzeltēšana bilirubīna pārpalikuma dēļ asinīs;
- apgrūtināta elpošana, smaga elpošana, hipoksijas pazīmes;
- paātrināta sirdsdarbība;
- strauja svara zudums;
- apetītes zudums;
- apātija, letarģija;
- gremošanas traucējumi;
- piena ražas samazināšanās;
- tūska (atkaļķakmens un ekstremitātes);
- klepus.
Dzīvnieku inficēšanos bieži nosaka ēšanas traucējumi. Tādēļ slimi indivīdi vielmaiņas traucējumu dēļ cenšas nogaršot un sakošļāt neēdamus priekšmetus. Vielmaiņas traucējumi, oksidācijas-reducēšanas procesu nomākšana noved pie asinsrades traucējumiem, hemoglobīna līmeņa pazemināšanās asinīs un hipoksijas attīstības. Intoksikācija izraisa iekaisuma reakciju attīstību, tiek novērota tūska un asiņošana. Pareizai diagnozei un savlaicīgai ārstēšanas noteikšanai ir izšķiroša loma patoloģijas prognozē. [ 23 ]
Ievērojams skaits ne tikai mājas, bet arī savvaļas dzīvnieku var darboties kā anaplazmozes izraisītāja rezervuārs. Tajā pašā laikā suņi, kaķi un pat paši cilvēki ir nejauši saimnieki, kas neveic infekcijas pārneses lomu citām dzīvām būtnēm.
Anaplazmoze kaķiem ir visretākā – tikai atsevišķos gadījumos. Dzīvnieki viegli nogurst, mēdz izvairīties no jebkādām aktivitātēm, galvenokārt atpūtas, un praktiski neēd. Bieži attīstās dzelte.
Anaplazmozei suņiem arī nav specifisku simptomu. Tiek atzīmēta depresija, drudzis, palielinātas aknas un liesa, klibums. Ir aprakstīts klepus, vemšana un caureja dzīvniekiem. Jāatzīmē, ka Ziemeļamerikā patoloģijai pārsvarā ir viegla gaita, savukārt Eiropas valstīs bieži tiek novēroti letāli iznākumi.
Lielākajai daļai dzīvnieku anaplazmozes prognoze ir labvēlīga, ja antibiotiku terapija tiek nozīmēta savlaicīgi. Asins aina stabilizējas 2 nedēļu laikā pēc terapijas sākuma. Letāli iznākumi suņiem un kaķiem nav aprakstīti. Sarežģītāka patoloģijas gaita novērojama kombinētas infekcijas gadījumā, kad anaplazma tiek kombinēta ar citiem patogēniem, kas tiek pārnesti ērces koduma laikā. [ 24 ]
Komplikācijas un sekas
Ja pacients ar anaplazmozi nemeklē medicīnisko palīdzību vai ārstēšana sākotnēji tiek nozīmēta nepareizi, komplikāciju risks ievērojami palielinās. Diemžēl tas notiek diezgan bieži, un riketsijas infekcijas vietā pacients sāk ārstēties no akūtas elpceļu vīrusu infekcijas, gripas vai akūta bronhīta. [ 25 ]
Ir svarīgi saprast, ka infekcijas slimības komplikācijas var būt patiešām bīstamas, jo tās bieži noved pie nopietnām sekām un pat pacienta nāves. Starp visbiežāk sastopamajām komplikācijām ir šādas:
- monoinfekcija;
- nieru mazspēja;
- centrālās nervu sistēmas bojājumi;
- sirds mazspēja, miokardīts;
- plaušu aspergiloze, elpošanas mazspēja;
- infekciozi toksisks šoks;
- netipiska pneimonija;
- koagulopātija, iekšēja asiņošana;
- meningoencefalīts.
Šīs ir visbiežāk sastopamās, bet ne visas zināmās sekas, kas var attīstīties anaplazmozes rezultātā. Protams, ir gadījumi, kad slimība spontāni atveseļojas, kas ir raksturīgi cilvēkiem ar labu un spēcīgu imunitāti. Tomēr, ja imūnsistēmas aizsardzība ir traucēta – piemēram, ja cilvēks nesen ir slimojis vai cieš no hroniskām slimībām, vai ir lietojis imūnsupresīvu terapiju, vai ir veikta operācija, tad komplikāciju attīstība šādam pacientam ir vairāk nekā iespējama. [ 26 ]
Visnelabvēlīgākais iznākums var būt pacienta nāve vairāku orgānu mazspējas rezultātā.
Diagnostika anaplazmoze
Svarīga loma anaplazmozes diagnostikā ir epidemioloģiskās anamnēzes apkopošanai. Ārstam jāpievērš uzmanība tādiem brīžiem kā ērču kodumi, pacienta uzturēšanās infekcijas endēmiskajā reģionā, viņa apmeklējumi mežos un meža parkos pēdējā mēneša laikā. Iegūtā epidemioloģiskā informācija apvienojumā ar esošajiem simptomiem palīdz orientēties un veikt diagnostiku pareizajā virzienā. Papildu palīdzību sniedz izmaiņas asins ainā, bet galvenais diagnostikas brīdis ir laboratorijas izmeklējumi.
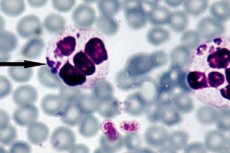
Par visefektīvāko anaplazmozes diagnostikas metodi tiek uzskatīta tiešā tumšā lauka mikroskopija, kuras būtība ir embrionālo struktūru - morulu - vizualizācija neitrofilu iekšpusē, veicot gaismas mikroskopiju plānā asins uztriepē, kas iekrāsota ar Romanovska-Gīmza krāsu. Redzama morula veidojas aptuveni no trešās līdz septītajai dienai pēc baktēriju ievadīšanas. Šai relatīvi vienkāršajai pētījumu metodei ir arī zināms trūkums, jo tā uzrāda nepietiekamu efektivitāti pie zema anaplazmas līmeņa asinīs. [ 27 ]
Vispārējās klīniskās pārbaudes un jo īpaši pilna asins aina liecina par leikopēniju ar leikocītu formulas nobīdi pa kreisi, mērenu ESR palielināšanos. Daudziem pacientiem ir anēmija un pancitopēnija.
Vispārējā urīna analīze atklāj hipoizostenūriju, hematūriju un proteinūriju.
Asins bioķīmija norāda uz paaugstinātu aknu testu (AST, ALT), LDH aktivitāti, paaugstinātu urīnvielas, kreatinīna un C-reaktīvā proteīna līmeni.
Antivielas pret anaplazmozi tiek noteiktas ar seroloģiskās reakcijas metodi (ELISA). Diagnostika balstās uz specifisko antivielu titru dinamikas noteikšanu pret baktēriju antigēniem. Sākotnējās IgM antivielas parādās no slimības vienpadsmitās dienas, sasniedzot maksimālo daudzumu no 12. līdz 17. dienai. Pēc tam to skaits samazinās. IgG antivielas var noteikt jau infekcijas procesa pirmajā dienā: to koncentrācija pakāpeniski palielinās, un maksimālais līmenis ir 37.–39. dienā. [ 28 ]
Anaplazmozes PCR ir otra izplatītākā tiešās diagnostikas metode anaplazmas DNS noteikšanai. PCR analīzes biomateriāls ir asins plazma, leikocītu frakcija, cerebrospinālais šķidrums. Ir iespējams arī pārbaudīt ērci, ja tāda ir.
Instrumentālā diagnostika ietver šādas procedūras:
- Plaušu rentgena izmeklēšana (bronhīta vai pneimonijas attēls, palielināti limfmezgli);
- elektrokardiogrāfija (vadīšanas traucējumu attēls);
- vēdera dobuma orgānu ultraskaņas izmeklēšana (palielinātas aknas, difūzi izmainīti aknu audi).
Diferenciālā diagnoze
Dažādu endēmisku riketsiozu slimību diferenciācija tiek veikta, ņemot vērā klīniskās un epidemioloģiskās pazīmes. Ir svarīgi pievērst uzmanību epidemioloģiskajiem datiem, kas raksturīgi lielākajai daļai endēmisko riketsiozu (pārvietošanās uz endēmisku perēkli, sezonalitāte, ērču uzbrukumi utt.), kā arī tādiem simptomiem kā primārās iedarbības neesamība, limfmezglu reģionāla palielināšanās un izsitumu neesamība.
Dažos gadījumos anaplazmoze var līdzināties epidēmiskajam tīfam ar mērenu gaitu, kā arī vieglai Brila slimības formai. Tīfa gadījumā neiroloģiskie simptomi ir izteiktāki, ir rozolozi-petehhiāli izsitumi, ir Kiari-Avcina un Govorova-Godeljē simptomi, tahikardija, Rozenberga enantēma u. c. [ 29 ]
Ir svarīgi savlaicīgi atšķirt anaplazmozi no gripas un ARVI. Gripas gadījumā drudža periods ir īss (3–4 dienas), galvassāpes koncentrējas uz uzacu un deniņu rajonā. Ir katarāli simptomi (klepus, iesnas), aknu palielināšanās nav novērojama.
Vēl viena slimība, kurai nepieciešama diferenciācija, ir leptospiroze. Patoloģiju raksturo stipras sāpes ikru muskuļos, sklerīts, paātrināta sirdsdarbība, neitrofila leikocitoze. Smagu leptospirozes formu raksturo sklēras un ādas dzelte, meningeāls sindroms, cerebrospinālā šķidruma izmaiņas serozā meningīta tipa. Diagnozi nosaka, nosakot leptospiras asinsritē un urīnā, kā arī pozitīvu aglutinācijas un līzes reakciju.
Denges drudzi raksturo divu viļņu temperatūras līkne, stipras locītavu sāpes, tipiskas gaitas izmaiņas un sākotnēja tahikardija. Ar otro vilni parādās niezoši izsitumi, kam seko lobīšanās. Diagnoze balstās uz vīrusa izolāciju.
Brucelozei raksturīgs viļņojošs drudzis, spēcīga svīšana, migrējoša artralģija un mialģija, mikropoliadenīts ar sekojošiem bojājumiem muskuļu un skeleta sistēmā, nervu un uroģenitālajā sistēmā. [ 30 ]
Ērlihioze un anaplazmoze ir divas riketsiālas infekcijas, kurām ir daudz līdzību to klīniskajā gaitā. Slimības bieži sākas akūti, līdzīgi kā akūta vīrusu infekcija. Nespecifiski simptomi ir spēcīga temperatūras paaugstināšanās ar drebuļiem, vājums, muskuļu sāpes, slikta dūša un vemšana, klepus un galvassāpes. Tomēr ādas izsitumi nav raksturīgi anaplazmozei, atšķirībā no ērlihiozes, kurai raksturīgi papulāri vai petehiāli elementi uz ekstremitātēm un rumpja.
Gan anaplazmozi, gan erlihiozi var sarežģīt diseminēta intravaskulāra koagulācija, vairāku orgānu mazspēja, konvulsīvs sindroms un komas stāvokļa attīstība. Abas slimības tiek klasificētas kā infekcijas ar sarežģītu gaitu, kas saistītas ar paaugstinātu nāves risku cilvēkiem ar imūndeficītu. Infekcijas procesa attīstība ir īpaši bīstama pacientiem, kuri iepriekš ir saņēmuši imūnsupresīvu ārstēšanu, kuriem ir veikta operācija liesas izņemšanai vai HIV inficētiem pacientiem.
Anaplazmozes vai erlihiozes diagnostikā galveno diferenciālo lomu spēlē seroloģiskie testi un PCR. Citoplazmas ieslēgumi tiek atklāti monocītos (erlihiozes gadījumā) vai granulocītos (anaplazmozes gadījumā).
Boreliozei un anaplazmozei ir kopīga endēmiska izplatība, tās attīstās pēc ērces koduma, taču šo infekciju klīniskā aina ir atšķirīga. Boreliozes gadījumā koduma vietā novēro lokālu ādas iekaisuma reakciju, ko sauc par ērču pārnēsātu eritēmu migrānu, lai gan ir iespējama arī eritēmatoza slimības gaita. Boreliozēm izplatoties pa visu ķermeni, tiek skarta muskuļu un skeleta sistēma, nervu un sirds un asinsvadu sistēma, kā arī āda. Raksturīga ir klibums, letarģija un sirdsdarbības traucējumi. Apmēram sešus mēnešus pēc inficēšanās rodas smagi locītavu bojājumi, un cieš nervu sistēma. Diagnostika tiek samazināta līdz ELISA, PCR un imūnblotēšanas metožu izmantošanai. [ 31 ]
Kurš sazināties?
Profilakse
Anaplazmozes nesēji dzīvo uz zemes, bet var uzkāpt garā zālē un krūmos līdz pat 0,7 m augstumā un tur gaidīt potenciālo nesēju. Ērces uzbrukumu cilvēks praktiski nejūt, tāpēc cilvēki bieži nepievērš uzmanību kodumam.
Profilaktiskos nolūkos ieteicams valkāt apģērbu, kas var pasargāt no kukaiņu uzbrukumiem, un, ja nepieciešams, lietot īpašus repelentus. Pēc katras pastaigas (īpaši mežā) jāpārbauda viss ķermenis: ja tiek atrasta ērce, tā nekavējoties jāizņem. Izņemšanas procedūra tiek veikta, izmantojot pinceti vai smailus knaibles, satverot posmkāju pēc iespējas tuvāk zonai, kas atrodas blakus ādas virsmai. Tas jāizvelk ļoti uzmanīgi, kratot un grozot, cenšoties pārliecināties, ka ērces ķermeņa daļas neatdalās un nepaliek brūcē. Lai novērstu infekciju, procedūras beigās ir svarīgi apstrādāt sakosto vietu ar antiseptisku līdzekli.
Pēc jebkuras, pat īsas uzturēšanās meža joslā, ir jāpārbauda āda, un ne tikai redzamās vietās: obligāti jāpārbauda ādas krokas, jo kukaiņi bieži tiecas pēc ķermeņa vietām ar augstu mitruma līmeni, piemēram, padusēs un cirkšņos, zem piena dziedzeriem, roku un kāju krokās. Bērniem, cita starpā, ir svarīgi rūpīgi pārbaudīt galvu un kaklu, zonu aiz ausīm. [ 34 ]
Pirms ieiešanas dzīvoklī ieteicams apskatīt arī lietas un apģērbu, jo kukaiņus var ienest pat somā vai uz apaviem.
Lai novērstu inficēšanos ar anaplazmozi, ieteicams:
- izvairieties no pastaigām vietās, kur var dzīvot asinssūcēji kukaiņi;
- ir izpratne par to, kā pareizi noņemt ērces un pirmās anaplazmozes infekcijas pazīmes;
- Ja nepieciešams, noteikti izmantojiet kukaiņu atbaidīšanas līdzekļus;
- Pastaigām mežā un parkā jāvalkā atbilstošs apģērbs (garās piedurknes, nosegtas potītes un pēdas).
Prognoze
Lielākajai daļai pacientu ar anaplazmozi prognoze tiek vērtēta kā pozitīva. Parasti aptuveni 50% pacientu nepieciešama stacionāra ārstēšana. Dažiem inficētiem cilvēkiem slimība izzūd pati no sevis, bet daži sāpīgi simptomi izzūd tikai pēc kāda laika - dažu mēnešu laikā.
Prognozes pasliktināšanās novērojama, attīstoties hematoloģiskiem un neiroloģiskiem sarežģījumiem, kas ir raksturīgi pacientiem ar imūndeficīta stāvokli, hroniskām aknu un nieru slimībām. Mirstība ir relatīvi zema. [ 35 ]
Kopumā patoloģijas gaita un iznākums ir atkarīgs no pareizas diagnozes noteikšanas, antibakteriālu un simptomātisku zāļu savlaicīgas lietošanas. Vidēji smagos un smagos gadījumos pacienti tiek ievietoti infekcijas slimību slimnīcā. Ir svarīgi nodrošināt pacientam atpūtu, labu higiēnu un uzturu. Paaugstinātas temperatūras un drudža periodos pacienta uzturam jābūt ārkārtīgi saudzīgam gan mehāniski, gan ķīmiski, gan termiski, samazinot produktu daudzumu, kas izraisa fermentāciju un pūšanu zarnās. Vienlaikus ēdienreizēm jābūt ar augstu kaloriju daudzumu. Jāievēro gultas režīms, līdz temperatūra atgriežas normālā stāvoklī, plus vēl dažas dienas. Ir svarīgi lietot efektīvus etiotropiskus līdzekļus, kas palielina organisma specifisko un nespecifisko reaktivitāti.
Ja pacients tika ārstēts novēloti vai nepareizi, slimība var kļūt hroniska. Cilvēkiem, kuriem ir bijusi anaplazmoze, 12 mēnešus tiek veikta medicīniska dinamikas novērošana. Novērošana ietver regulāras infekcijas slimību speciālista, terapeita un, ja nepieciešams, neirologa pārbaudes. [ 36 ]
Liellopi, kuriem ir bijusi anaplazmoze, īslaicīgi kļūst imūni pret infekciju. Taču šī imunitāte neturpinās ilgi: apmēram četrus mēnešus. Ja grūsnai mātītei ir bijusi šī slimība, viņas pēcnācējiem būs ilgāka imunitāte pret infekciju antivielu klātbūtnes dēļ asinīs. Ja pēcnācēji inficējas, slimība noritēs vieglāk.

