Raksta medicīnas eksperts
Jaunas publikācijas
Nodulārs periarterīts
Pēdējā pārskatīšana: 23.04.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
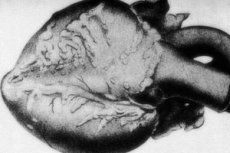
Reta patoloģija - mezglains periarterīts - tiek papildināts ar vidēja un maza kalibra arteriālo asinsvadu bojājumiem. Asinsvadu sieniņās notiek saistaudu dezorganizācijas procesi, iekaisuma infiltrācija un sklerozes izmaiņas, kā rezultātā rodas skaidri izteiktas aneirismas.[1]
Citi slimības nosaukumi: poliarterīts , nekrotizējošs arterīts, panarterīts.
Epidemioloģija
Nodosa periarterīts ir sistēmiska patoloģija, nekrotizējošs vaskulīts, kas bojā muskuļu tipa vidējos un mazos arteriālos asinsvadus. Visbiežāk slimība izplatās uz ādas, nierēm, muskuļiem, locītavām, perifēro nervu sistēmu, gremošanas traktu un citiem orgāniem, retāk plaušās. Patoloģija parasti izpaužas sākotnēji ar vispārējiem simptomiem (drudzis, vispārēja pašsajūtas pasliktināšanās), tad pievienojas specifiskākas pazīmes.
Visizplatītākās slimības diagnosticēšanas metodes ir biopsija un arteriogrāfija.
Vispieņemamākās zāles ārstēšanai ir glikokortikoīdu zāles un imūnsupresanti.
Nodosa periarterīta noteikšanas biežums ir no diviem līdz trīsdesmit gadījumiem uz 1 miljonu pacientu.
Slimnieku vidējais vecums ir 45-60 gadi. Biežāk slimo vīrieši (6:1). Sievietēm slimība notiek biežāk atbilstoši astmas tipam, attīstoties bronhiālajai astmai un hipereozinofilijai.
Apmēram 20% pacientu, kuriem diagnosticēts mezglains periarterīts, ir hepatīts (B vai C).[2], [3]
Cēloņi mezglains periarterīts
Zinātnieki vēl nav atraduši skaidru cēloni mezgla periarterīta attīstībai. Tomēr izšķir šādus galvenos slimības izraisītājus:
- reakcija uz medikamentiem;
- pastāvīga vīrusu infekcija (B hepatīts).
Eksperti ir izveidojuši diezgan iespaidīgu sarakstu ar zālēm, kas iesaistītas mezgla periarterīta attīstībā. Starp šīm zālēm:
- beta-laktāma antibiotikas;
- makrolīdu preparāti;
- sulfa zāles;
- hinoloni;
- pretvīrusu līdzekļi;
- serumi un vakcīnas;
- selektīvie serotonīna atpakaļsaistes inhibitori (fluoksetīns);
- pretkrampju līdzekļi (fenitoīns);
- Levodopa un karbidopa;
- tiazīdi un cilpas diurētiskie līdzekļi;
- Hidralazīns, propiltiouracils, minociklīns utt.
Katram trešajam vai ceturtajam mezgla periarterīta pacientam bija B hepatīta virsmas antigēns (HBsAg) vai imūnkomplekss ar to. Tika noteikti arī citi B hepatīta antigēni (HBeAg) un antivielas pret HBcAg antigēnu, kas veidojas vīrusa replikācijas laikā. Jāatzīmē, ka saslimstība ar mezglaino periarterītu Francijā pēdējo desmitgažu laikā ir ievērojami samazinājusies, pateicoties plaši izplatītajai vakcinācijai pret B hepatītu.
Tāpat aptuveni katram desmitajam pacientam ir C hepatīta vīruss, taču zinātnieki vēl nav pierādījuši attiecību smalkumus. “Aizdomas ir arī par citām vīrusu infekcijām: cilvēka imūndeficīta vīruss, citomegalovīruss, masaliņu un Epšteina-Barra vīrusi, I tipa T-limfotropais vīruss, parvovīruss B-19 u.c.
Ir visi priekšnoteikumi, lai ierosinātu vakcinācijas pret B hepatītu un gripu iesaistīšanos mezgla periarterīta attīstībā.
Papildu ierosinātais faktors ir ģenētiskā predispozīcija, kas arī prasa pierādījumus un papildu pētījumus.[4]
Riska faktori
Nodosa periarterīts ir maz pētīta slimība, taču pat tagad eksperti to uzskata par polietioloģisku, jo tās attīstībā var būt iesaistīti daudzi cēloņi un faktori. Bieži tiek konstatēta saistība ar fokālās infekcijas: streptokoku, stafilokoku, mikobaktēriju, sēnīšu, vīrusu uc Nozīmīgu lomu spēlē cilvēka paaugstināta jutība pret noteiktiem medikamentiem, piemēram, pret antibiotikām un sulfonamīdiem. Tomēr daudzos gadījumos pat ar rūpīgu diagnozi etioloģisko faktoru nevar noteikt.
Šeit ir daži no riska faktoriem, kurus ārsti šodien apzinās:
- vecuma kategorija virs 45 gadiem, kā arī bērni no 0 līdz 7 gadiem (ģenētiskais faktors);
- pēkšņas temperatūras izmaiņas, hipotermija;
- pārmērīga ultravioletā starojuma iedarbība, saules apdeguma ļaunprātīga izmantošana;
- pārmērīga fiziska un garīga pārslodze;
- jebkādas kaitīgas sekas, tostarp traumas vai operācijas;
- hepatīts un citas aknu slimības;
- vielmaiņas traucējumi, cukura diabēts;
- hipertensija;
- vakcīnu ievadīšana un HbsAg noturība asins serumā.
Pathogenesis
Nodosa periarterīta rašanās patoģenēze sastāv no ķermeņa hiperalerģiskas reakcijas veidošanās uz etioloģisko faktoru ietekmi, antigēna-antivielu tipa autoimūnās reakcijas attīstībā (jo īpaši uz asinsvadu sieniņām)., imūnkompleksu veidošanā.
Tā kā endotēlija šūnas ir aprīkotas ar receptoriem IgG Fc fragmentam ar pirmo komplementa frakciju Clq, tiek atviegloti imūnkompleksu un asinsvadu sieniņu mijiedarbības mehānismi. Asinsvadu sieniņās ir imūnkompleksu nogulsnēšanās, kas izraisa imūna iekaisuma procesa attīstību.
Izveidotie imūnkompleksi stimulē komplementu, kas izraisa sienu bojājumus un ķīmisko taktisko komponentu veidošanos, kas piesaista neitrofilus bojātajai vietai.[5]
Neitrofīli veic fagocītu funkciju attiecībā pret imūnkompleksiem, bet tajā pašā laikā izdalās lizosomu proteolītiskie enzīmi, kas bojā asinsvadu sieniņas. Turklāt neitrofīli “pielīp” pie endotēlija un komplementa klātbūtnē atbrīvo aktīvos skābekļa radikāļus, kas izraisa asinsvadu bojājumus. Tajā pašā laikā tiek pastiprināta tādu faktoru endotēlija izdalīšanās, kas veicina palielinātu asins recēšanu un asins recekļu veidošanos ietekmētajos traukos.
Simptomi mezglains periarterīts
Nodosa periarterīts izpaužas kā bieži sastopamas nespecifiskas izpausmes: cilvēkam ir pastāvīgi paaugstināta temperatūra, viņš pakāpeniski zaudē svaru, traucē sāpes muskuļos un locītavās.
Temperatūras paaugstināšanās pastāvīga drudža veidā ir raksturīga 98-100% gadījumu: temperatūras līkne ir nepareiza veida, nav atbildes reakcijas uz antibiotiku terapiju, bet kortikosteroīdu terapija ir efektīva. Temperatūra pēc tam var normalizēties, ņemot vērā vairāku orgānu patoloģiju attīstību.
Pacientu novājēšana ir patognomiska. Dažiem pacientiem svars dažu mēnešu laikā samazinās par 35-40 kg. Tajā pašā laikā tievuma pakāpe pārsniedz onkopatoloģiju.
Sāpes muskuļos un locītavās ir īpaši raksturīgas nodulārā periarterīta sākuma stadijai. Sāpīgums īpaši bieži skar lielās locītavas un ikru muskuļus.[6]
Vairāku orgānu patoloģijas iedala vairākos veidos, kas nosaka slimības simptomus:
- Ar nieru asinsvadu bojājumiem (un tas notiek lielākajai daļai pacientu) palielinās asinsspiediens. Hipertensija ir noturīga, noturīga, izraisot smagu retinopātijas pakāpi. Iespējama redzes funkcijas zudums. Urīna analīze atklāj proteīnūriju (līdz 3 g/dienā), mikrohematūriju vai makrohematūriju. Dažos gadījumos aneirisma paplašinātais trauks plīst, veidojot perirenālu asiņošanu. Nieru mazspēja attīstās pirmajos trīs slimības gados.
- Ja ir bojāti vēdera dobumā esošie asinsvadi, simptomi parādās jau agrīnā mezgla periarterīta stadijā. Galvenie simptomi ir difūzas sāpes vēderā, pastāvīgas un progresējošas. Tiek atzīmēti dispepsijas traucējumi: caureja, kas sajaukta ar asinīm līdz desmit reizēm dienā, novājēšana, sliktas dūšas un vemšanas lēkmes. Ja rodas čūlaina perforācija, attīstās akūta peritonīta pazīmes. Pastāv kuņģa-zarnu trakta asiņošanas risks.
- Ar koronāro asinsvadu sakāvi sāpes sirdī nav raksturīgas. Ir sirdslēkmes, galvenokārt maza fokusa raksturs. Kardiosklerozes parādības strauji pieaug, kas izraisa aritmiju parādīšanos, sirds mazspējas pazīmes.
- Kad tiek ietekmēta elpošanas sistēma, tiek konstatēts bronhu spazmas, hipereozinofīlija un eozinofīli infiltrāti plaušās. Raksturīga ir plaušu asinsvadu iekaisuma veidošanās: slimību pavada klepus, neliela krēpu izdalīšanās, retāk - hemoptīze, ko pastiprina nepietiekamas elpošanas funkcijas simptomi. Rentgenogrammā tiek vizualizēts strauji pastiprināts asinsvadu modelis sastrēguma plaušu veidā, plaušu audu infiltrācija (galvenokārt bazālajā reģionā).
- Ja procesā tiek iesaistīta perifērā nervu sistēma, tiek atzīmēts asimetrisks poli un mononeirīts. Pacients ir noraizējies par stiprām sāpēm, nejutīgumu, dažreiz muskuļu vājumu. Biežāk tiek skartas kājas, retāk rokas. Dažiem pacientiem attīstās polimieloradikuloneirīts, pēdu un roku parēze. Bieži vien gar asinsvadu stumbriem tiek konstatēti savdabīgi mezgliņi, čūlas un ādas nekrozes perēkļi. Iespējama mīksto audu nekroze un gangrēnu komplikāciju attīstība.
Pirmās pazīmes
Sākotnējā mezgla periarterīta klīniskā aina izpaužas kā drudzis, liels nogurums, pastiprināta svīšana naktī, apetītes zudums un novājēšana, muskuļu vājums (īpaši jūtams ekstremitātēs). Daudziem pacientiem attīstās muskuļu sāpes, ko papildina fokusa išēmisks miozīts un locītavu sāpes. Skartie muskuļi zaudē spēku, iespējama iekaisuma procesu attīstība locītavās.[7]
Pirmo pazīmju smagums ir atšķirīgs, kas vairāk ir atkarīgs no tā, kurš orgāns vai orgānu sistēma tiek ietekmēta:
- perifērās nervu sistēmas sakāve izpaužas ar elkoņa kaula, vidus un peroneālo nervu motoriskiem un maņu traucējumiem, ir iespējama arī distāla simetriska polineiropātija;
- centrālā nervu sistēma reaģē uz patoloģiju ar galvassāpēm, insulti (išēmiski un hemorāģiski) ir retāk sastopami augsta asinsspiediena fona;
- nieru bojājumi izpaužas ar arteriālo hipertensiju, ikdienas urīna daudzuma samazināšanos, urēmiju, vispārējām urīna nogulumu izmaiņām, asiņu un olbaltumvielu parādīšanos urīnā, ja nav šūnu ģipsi, muguras sāpēm un smagos gadījumos pazīmes. Nieru mazspēja;
- gremošanas trakts ir jūtams ar sāpēm aknās un vēderā, sliktu dūšu, vemšanu, caureju, malabsorbcijas simptomiem, zarnu perforāciju un peritonītu;
- no sirds puses var nebūt patoloģisku pazīmju vai parādās sirds mazspējas simptomi;
- uz ādas ir livedo reticularis, sārtoši sāpīgi mezgliņi, izsitumi vezikulu vai pūslīšu veidā, nekrozes un čūlaino bojājumu vietas;
- dzimumorgānus ietekmē orhīta veids, sēklinieki kļūst sāpīgi.
Nieru bojājumi mezglu periarterīta gadījumā
Nieres tiek ietekmētas vairāk nekā 60% pacientu ar mezglaino periarterītu. Turklāt vairāk nekā 40% gadījumu bojājums ir nieru mazspēja.
Nieru darbības traucējumu iespējamība ir atkarīga no pacientu dzimuma un vecuma kategorijas, no skeleta muskuļu, sirds vārstuļu sistēmas un perifērās nervu sistēmas patoloģiju klātbūtnes, no slimības gaitas veida un fāzes, no vīrusu hepatīta antigēna klātbūtne un sirds un asinsvadu vērtības.
Nefropātijas attīstības ātrumu tieši nosaka C-reaktīvā proteīna un reimatoīdā faktora līmenis asinīs.
Nieru darbības traucējumi mezgla periarterīta gadījumā ir saistīti ar stenozi un nieru asinsvadu mikroaneirismu parādīšanos. Patoloģisko izmaiņu pakāpe korelē ar nervu sistēmas traucējumu smagumu. Jāsaprot, ka nieru bojājumi krasi samazina pacientu izdzīvošanas iespējas. Tomēr šis jautājums par noteiktu nieru darbības traucējumu ietekmi uz mezgla periarterīta gaitu nav pietiekami pētīts.
Iekaisuma process parasti attiecas uz interlobar artēriju traukiem un retāk uz arteriolām. Jādomā, ka glomerulonefrīts nav raksturīgs mezglainajam periarterītam un rodas galvenokārt uz mikroskopiskā angiīta fona.
Nieru mazspējas straujo saasināšanos izraisa daudzi sirdslēkmes gadījumi nierēs.[8]
Sirdskaite
Kardiovaskulārā aparāta sakāves attēls tiek atzīmēts katrā otrajā gadījumā no desmit. Patoloģija izpaužas kā hipertrofiskas izmaiņas kreisajā kambarī, palielināts sirdsdarbības ātrums un sirds aritmija. Koronāro asinsvadu iekaisums mezgla periarterīta gadījumā var izraisīt stenokardijas parādīšanos un miokarda infarkta attīstību.
Makropreparātos vairāk nekā 10% gadījumu tiek konstatēti rožukrona veida mezglaini sabiezējumi, kuru diametrs ir no dažiem milimetriem līdz pāris centimetriem (lielo asinsvadu stumbru bojājumu gadījumā līdz 5,5 cm). Sadaļā redzama aneirisma, bieži vien ar trombotisku pildījumu. Galīgo diagnostikas lomu spēlē histoloģija. Tipiska mezgla periarterīta pazīme ir polimorfs asinsvadu bojājums. Pastāv dažādu saistaudu dezorganizācijas veidu kombinācija:[9]
- gļotādas pietūkums, fibrinoīdu izmaiņas ar turpmāku sklerozi;
- asinsvadu lūmena sašaurināšanās (līdz obliterācijai), asins recekļu veidošanās, aneirismas, smagos gadījumos - asinsvadu plīsums.
Asinsvadu izmaiņas kļūst par ierosinātāju nekrozes, atrofisko un sklerotisko procesu, asinsizplūdumu attīstībā. Dažiem pacientiem ir flebīts.
Sirdī tiek konstatēta epikarda taukainā slāņa atrofija, brūnā miokarda distrofija, bet hipertensijas gadījumā - kreisā kambara hipertrofija. Ar koronārajiem bojājumiem attīstās fokusa miokarda nekroze, distrofija un muskuļu šķiedru atrofija. Miokarda infarkti ir salīdzinoši reti - galvenokārt tāpēc, ka veidojas blakus asins plūsma. Trombovaskulīts tiek konstatēts koronāro artēriju stumbros.[10]
Nodosa periarterīta ādas izpausmes
Slimības ādas pazīmes tiek novērotas katram otrajam pacientam ar mezglaino periarterītu. Bieži vien izsitumu parādīšanās kļūst par pirmo vai vienu no pirmajām pārkāpuma pazīmēm. Tipiski simptomi ir:
- vezikulāri un bullozi izsitumi;
- asinsvadu papulo-petehiālā purpura;
- dažreiz - zemādas mezglu elementu parādīšanās.
Kopumā mezgla periarterīta ādas izpausmes ir neviendabīgas un dažādas. Vispārējas pazīmes var būt:
- izsitumu raksturs ir iekaisīgs;
- izsitumi ir simetriski;
- ir tendence uz pietūkumu, nekrotiskām izmaiņām un asinsizplūdumiem;
- sākotnējā stadijā izsitumi ir lokalizēti apakšējo ekstremitāšu reģionā;
- tiek atzīmēts evolūcijas polimorfisms;
- ir saistība ar jau esošām infekcijām, medikamentiem, temperatūras izmaiņām, alerģiskiem procesiem, autoimūnām patoloģijām, traucētu venozo cirkulāciju.
Ādas bojājumi ir dažādi, sākot no makulām, mezgliņiem un purpuras līdz nekrozei, čūlām un erozijām.
Nodulārs periarterīts bērniem
Juvenīlais poliarterīts ir mezgla poliarterīta forma, ko pārsvarā konstatē bērniem. Šis slimības gaitas variants izceļas ar hipererģisku komponentu, ir bojāta lielākā daļa perifēro asinsvadu, pastāv ievērojams risks saslimt ar tromboangīta komplikācijām sausu audu nekrozes, gangrēnu procesu veidā. Viscerālie traucējumi ir salīdzinoši vāji un neietekmē patoloģijas iznākumu, bet ir tendence uz ilgu kursu ar periodiskiem recidīviem.
Klasiskajai juvenīlā poliarterīta formai ir smaga gaita: tiek atzīmēti nieru bojājumi, paaugstināts asinsspiediens, vēdera išēmija, smadzeņu asinsvadu krīzes, koronāro asinsvadu iekaisums, plaušu vaskulīts un daudzi mononeirīti.
Starp slimības cēloņiem galvenokārt tiek uzskatīti alerģiski un infekcijas faktori. Klasiskā mezgla periarterīta forma ir saistīta ar vīrusu infekciju B. Bieži slimības sākums tiek atzīmēts kopā ar akūtām elpceļu vīrusu infekcijām, vidusauss iekaisumu un tonsilītu, nedaudz retāk ar vakcīnu vai zāļu terapijas ieviešanu. Nav izslēgta arī ģenētiska predispozīcija: nereti slima bērna tiešajiem radiniekiem tiek konstatētas reimatoloģiskas, alerģiskas vai asinsvadu patoloģijas.
Saslimstība ar mezglaino periarterītu bērnībā nav zināma: slimība tiek diagnosticēta ļoti reti.
Patoģenēze bieži ir saistīta ar imūnkompleksu procesiem ar komplementa aktivitātes palielināšanos un leikocītu uzkrāšanos imūnkompleksu fiksācijas zonā. Mazkalibra un vidēja kalibra artēriju stumbru sieniņās rodas iekaisuma reakcija. Rezultātā attīstās proliferatīvi-destruktīvs vaskulīts, deformējas asinsvadu gultne, tiek kavēta asinsrite, tiek traucētas asins reoloģiskās un koagulācijas īpašības, tiek konstatēta tromboze un audu išēmija. Pamazām veidojas sieniņu fibroze, veidojas aneirismas ar diametru līdz 10 mm.
Posmi
Nodosa periarterīts var notikt akūtā, subakūtā un hroniskā recidivējošā stadijā.
- Akūtai stadijai raksturīgs īss sākuma periods ar intensīvu asinsvadu bojājumu vispārināšanu. Slimības gaita ir smaga no tās sākuma brīža. Pacientam ir remitējošā drudža tipa augsta temperatūra, spēcīga svīšana, stipras locītavu sāpes, mialģija, sāpes vēderā. Ar perifērās asinsrites traucējumiem strauji veidojas plaši ādas nekrozes perēkļi un attīstās distālais gangrēna process. Ar iekšējo orgānu bojājumiem tiek atzīmētas intensīvas asinsvadu un smadzeņu krīzes, miokarda infarkts, polineirīts un zarnu nekroze. Akūto periodu var izsekot 2-3 mēnešus vai ilgāk, līdz vienam gadam.
- Subakūtā stadija sākas pakāpeniski, galvenokārt pacientiem ar dominējošo patoloģiskā procesa lokalizāciju iekšējo orgānu rajonā. Vairākus mēnešus pacientiem ir subfebrīla temperatūra vai temperatūra periodiski paaugstinās līdz augstiem rādītājiem. Ir progresējoša novājēšana, locītavu un galvassāpes. Pēc tam ir akūta cerebrovaskulāra krīze vai vēdera sindroms, vai polineirīts. Patoloģija saglabājas aktīva līdz trim gadiem.
- Hronisko stadiju var novērot gan akūtos, gan subakūtos slimības procesos. Pacientiem sākas pārmaiņus simptomu saasināšanās un izzušanas periodi. Pirmajos gados recidīvi notiek ik pēc sešiem mēnešiem, pēc tam remisijas var kļūt ilgākas.
Akūts mezglains periarterīts
Nodosa periarterīta akūtā fāze parasti norit smagi, jo tiek ietekmēti noteikti dzīvībai svarīgi orgāni. Papildus klīniskajām izpausmēm slimības aktivitātes novērtējumu ietekmē arī laboratorisko izmaiņu rādītāji, lai gan tie nav pietiekami specifiski. Var būt palielināts ESR, eozinofīlija, leikocitoze, gamma globulīnu un CEC daudzuma palielināšanās, komplementa līmeņa pazemināšanās.
Nodosa periarterīts ir raksturīgs vai nu fulminants gaita, vai periodiskas akūtas fāzes uz pastāvīgas patoloģijas progresēšanas fona. Nāvējošs iznākums var rasties gandrīz jebkurā laikā, attīstoties nieru vai sirds un asinsvadu mazspējai, gremošanas trakta bojājumiem (perforēts zarnu infarkts ir īpaši dzīvībai bīstams). Nieru, sirds un centrālās nervu sistēmas darbības traucējumus bieži pastiprina pastāvīga arteriālā hipertensija, kas izraisa nopietnas vēlīnas komplikācijas, kas var izraisīt arī pacienta nāvi. Ja ārstēšana netiek veikta, piecu gadu dzīvildze tiek lēsta aptuveni 13%.[11]
Komplikācijas un sekas
Pacientu stāvokļa smagums un komplikāciju iespējamība ir saistīta ar vienmērīgu asinsspiediena paaugstināšanos līdz 220/110-240/170 mm Hg. Art.
Aktīvā slimības stadija bieži beidzas ar smadzeņu asinsrites traucējumiem. Patoloģijas progresēšana noved pie tā, ka hipertensija kļūst ļaundabīga, rodas smadzeņu tūska, dažiem pacientiem attīstās hroniska nieru mazspēja, smadzeņu asiņošana un nieru plīsums.
Bieži veidojas nieru sindroms, attīstās jukstaglomerulārā nieru aparāta išēmija, tiek traucēts renīna-angiotenzīna-aldosterona sistēmas mehānisms.
No gremošanas trakta puses tiek atzīmēta lokālu un izkliedētu čūlu attīstība, nekrozes un zarnu gangrēna perēkļi, papildinājuma iekaisums. Pacientiem ir intensīvs vēdera sāpju sindroms, var attīstīties zarnu asiņošana, parādās peritoneālās kairinājuma pazīmes. Intraintestināliem iekaisuma traucējumiem nav histoloģisku čūlaina kolīta pazīmju. Var būt iekšēja asiņošana, pankreatīts ar pankreonekrozi, liesas un aknu infarkts.
Nervu sistēmas bojājumus var sarežģīt smadzeņu asinsvadu krīzes attīstība, kas izpaužas pēkšņi, ar galvassāpēm un vemšanu. Tad pacients zaudē samaņu, tiek atzīmēti kloniski un toniski krampji, pēkšņa hipertensija. Pēc uzbrukuma smadzenēs bieži parādās bojājumi, ko pavada skatiena paralīze, diplopija, nistagms, sejas asimetrija un redzes traucējumi.
Kopumā mezglains periarterīts ir dzīvībai bīstama patoloģija, un tai nepieciešama pēc iespējas ātrāka diagnostika un agresīva pastāvīga ārstēšana. Tikai šādos apstākļos ir iespējams sasniegt stabilu remisiju un izvairīties no smagu bīstamu seku attīstības.
Nodulāra periarterīta iznākums
Vairāk nekā 70% pacientu ar mezglaino periarterītu pirmo 60 dienu laikā no slimības sākuma paaugstinās asinsspiediens un attīstās progresējošas nieru mazspējas pazīmes. Iespējami nervu sistēmas bojājumi, saglabājot jutību, bet ierobežojot motorisko aktivitāti.
Vēdera dobuma trauki var kļūt iekaisuši, izraisot stipras sāpes vēderā. Bīstamas komplikācijas bieži kļūst par kuņģa un zarnu čūlām, žultspūšļa nekrozi, perforāciju un peritonītu.
Koronārie asinsvadi tiek skarti retāk, taču ir iespējams arī šāds iznākums: pacientiem attīstās miokarda infarkts. Kad asinsvadi ir bojāti, rodas insults.
Ja ārstēšana netiek veikta, gandrīz visi pacienti mirst pirmajos gados pēc patoloģijas sākuma. Biežākās problēmas, kas izraisa nāvi: plašs arterīts, infekcijas procesi, sirdslēkme, insults.
Diagnostika mezglains periarterīts
Diagnostikas pasākumi sākas ar pacienta sūdzību apkopošanu. Īpaša uzmanība tiek pievērsta izsitumu klātbūtnei, nekrotisku perēkļu veidošanās un čūlainiem ādas bojājumiem, sāpēm izsitumu zonā, locītavās, ķermenī, ekstremitātēs, muskuļos, kā arī vispārējam vājumam.
Obligāta ārēja ādas un locītavu apskate, tiek izvērtēta izsitumu lokalizācija un sāpīguma zona. Bojājumi tiek rūpīgi palpēti.
Lai novērtētu slimības aktivitātes līmeni, tiek veikti laboratoriskie testi:
- vispārēja klīniska detalizēta asins analīze;
- vispārējā terapeitiskā bioķīmiskā asins analīze;
- seruma imūnglobulīnu līmeņa noteikšana asinīs;
- komplementa ar tā frakcijām līmeņa izpēte asinīs;
- C-reaktīvā proteīna koncentrācijas novērtējums asins plazmā;
- reimatoīdā faktora noteikšana;
- vispārēja urīna šķidruma pārbaude.
Ar mezglaino periarterītu urīnā tiek konstatēta hematūrija, cilindrūrija un proteīnūrija. Asins analīze atklāj neitrofilu leikocitozi, anēmiju un trombocitozi. Bioķīmisko ainu raksturo γ un α2-globulīnu, fibrīna, sialskābju, seromukoīda, C-reaktīvā proteīna frakciju palielināšanās.
Lai precizētu diagnozi, tiek veikta instrumentālā diagnostika. Jo īpaši tiek veikta muskuļu un skeleta biopsija: biomateriālā, kas ņemts no apakšstilba vai vēdera priekšējās sienas, tiek konstatēti iekaisuma infiltrāti un nekrozes zonas asinsvadu sieniņās.
Nodosa periarterītu bieži pavada aneirismiskas asinsvadu izmaiņas, kas ir redzamas fundusa izmeklēšanas laikā.
Nieru asinsvadu Doplera ultraskaņa palīdz noteikt to stenozi. Vienkārša krūškurvja rentgenogrāfija vizualizē plaušu modeļa palielināšanos un tās konfigurācijas pārkāpumu. Sirds elektrokardiogramma un ultraskaņas izmeklēšana var noteikt kardiopātiju.
Mikropreparāts, ko var izmantot pētīšanai, ir mezenteriskā artērija arterīta eksudatīvā vai proliferācijas stadijā, zemādas audi, surāls nervs un muskuļi. Aknu un nieru paraugi var sniegt kļūdaini negatīvu rezultātu paraugu ņemšanas kļūdas dēļ. Turklāt šāda biopsija var izraisīt asiņošanu no nediagnosticētām mikroaneirismām.
Makropreparāts izgrieztu patoloģiski izmainītu audu veidā tiek fiksēts etanola, hlorheksidīna, formalīna šķīdumā turpmākai histoloģiskai izmeklēšanai.
Patoloģijas neskarto audu biopsija ir nepraktiska, jo mezglainajam periarterītam ir fokusa raksturs. Tāpēc biopsijai tiek ņemti audi, kuru bojājumu apstiprina klīniskais pētījums.
Ja klīniskais attēls ir minimāls vai tā nav, tad elektromiogrāfijas un nervu vadīšanas novērtēšanas procedūras var identificēt ierosinātās biopsijas zonu. Ādas bojājumu gadījumā biomateriālu vēlams noņemt no dziļajiem slāņiem vai PZhK, izņemot virsmas slāņus (demonstrējiet kļūdainus rādītājus). Arī sēklinieku biopsija bieži vien nav piemērota.
Diagnostikas kritēriji
Nodulārā periarterīta diagnoze tiek veikta, pamatojoties uz anamnēzes datiem, raksturīgiem simptomiem, laboratoriskās diagnostikas rezultātiem. Ir vērts atzīmēt, ka laboratorijas parametru izmaiņas ir nespecifiskas, jo tās galvenokārt atspoguļo patoloģijas aktivitātes stadiju. Ņemot to vērā, eksperti izšķir šādus slimības diagnostikas kritērijus:
- Sāpes muskuļos (īpaši apakšējās ekstremitātēs), vispārējs vājums. Difūza mialģija, kas neietekmē muguras lejasdaļu un plecus.
- Sāpes sēkliniekos, kas nav saistītas ar infekcijas procesiem vai traumatiskiem ievainojumiem.
- Nevienmērīga cianoze uz ekstremitāšu un ķermeņa ādas, piemēram, livedo reticularis.
- Svara zudums par vairāk nekā 4 kg, kas nav saistīts ar diētām un citām uztura izmaiņām.
- Polineiropātija vai mononeirīts ar visām neiroloģiskām pazīmēm.
- Diastoliskā asinsspiediena paaugstināšanās virs 90 mm Hg. Art.
- Urīnvielas līmeņa paaugstināšanās asinīs (vairāk nekā 14,4 mmol / l - 40 mg%) un kreatinīna (vairāk nekā 133 μmol / l - 1,5 mg%), kas nav saistīts ar dehidratāciju vai urīnceļu obstrukciju.
- HBsAg vai atbilstošo antivielu klātbūtne asinīs (vīrusu B hepatīts).
- Asinsvadu izmaiņas arteriogrammā viscerālo artēriju asinsvadu aneirismu un oklūziju veidā, bez saiknes ar aterosklerotiskām izmaiņām, fibromuskulāriem displāzijas procesiem un citām neiekaisīgām patoloģijām.
- Asinsvadu sieniņu granulocītu un mononukleāro šūnu infiltrācijas noteikšana biomateriāla morfoloģiskās diagnostikas laikā no maza un vidēja kalibra arteriālajiem asinsvadiem.
Vismaz trīs kritēriju apstiprināšana ļauj noteikt mezgla periarterīta diagnozi.
Klasifikācija
Nav vispārpieņemtas mezglu periarterīta klasifikācijas. Speciālisti parasti sistematizē slimību pēc etioloģiskām un patoģenētiskām pazīmēm, pēc histoloģiskajām pazīmēm, gaitas smaguma pakāpes un klīniskā attēla. Lielākā daļa praktizētāju izmanto morfoloģisko klasifikāciju, kuras pamatā ir klīniskās izmaiņas audos, lokalizācijas dziļums un bojāto asinsvadu kalibrs.
Ir sadalīti šādi slimības klīniskie veidi:
- Klasiskais variants (nieru-viscerāls, nieru-polineirīts) raksturojas ar nieru, centrālās nervu sistēmas, perifērās nervu sistēmas, sirds un gremošanas trakta bojājumiem.
- Monoorgan-mezglu variants - viegls patoloģijas veids, kas izpaužas ar visceropātijas palīdzību.
- Dermato-trombangiskais variants ir lēni progresējoša forma, ko pavada asinsspiediena paaugstināšanās, neirīta attīstība un perifērās asinsrites traucējumi, ko izraisa mezgliņu parādīšanās gar asinsvadu lūmenu.
- Plaušu (astmatiskais) variants - izpaužas ar pārmaiņām plaušās, bronhiālo astmu.
Saskaņā ar starptautisko klasifikāciju ICD-10 mezglains asinsvadu iekaisums ieņem M30 klasi ar šādu sadalījumu:
- M30.1 - alerģisks veids ar plaušu bojājumu.
- M30.2 - nepilngadīgais tips.
- M30.3 - izmaiņas gļotādas audos un nierēs (Kavasaki sindroms).
- M30.8 - citi nosacījumi.
Atkarībā no nodulārā periarterīta gaitas rakstura tiek iedalītas šādas patoloģijas formas:
- Fulminantā forma ir ļaundabīgs process, kurā tiek ietekmētas nieres, rodas zarnu asinsvadu tromboze, zarnu cilpu nekroze. Prognoze ir īpaši negatīva, pacients mirst viena gada laikā no slimības sākuma.
- Ātrā forma nenotiek pārāk strauji, bet citādi tai ir daudz kopīga ar fulminantu. Izdzīvošana ir slikta, bieži pacienti mirst no pēkšņa nieru artērijas plīsuma.
- Atkārtotai formai ir raksturīga slimības procesa apturēšana ārstēšanas rezultātā. Tomēr patoloģijas attīstība atsākas, samazinoties zāļu devai vai citu provocējošu faktoru ietekmē - piemēram, uz infekciozi-iekaisuma procesa attīstības fona.
- Lēnā forma visbiežāk ir tromboangītiska. Tas attiecas uz perifērajiem nerviem un asinsvadu sistēmu. Slimība var pakāpeniski palielināt savu intensitāti desmit gadu laikā vai pat ilgāk, ja nav nopietnu komplikāciju. Pacients kļūst invalīds, viņam nepieciešama pastāvīga pastāvīga ārstēšana.
- Labdabīgā forma tiek uzskatīta par maigāko nodosa periarterīta variantu. Slimība norit atsevišķi, galvenās izpausmes ir tikai uz ādas, ir ilgstoši remisijas periodi. Pacientu izdzīvošanas rādītājs ir salīdzinoši augsts - pakļauts kompetentai un regulārai terapijai.
Klīniskās vadlīnijas
Nodosa periarterīta diagnoze jāpamato ar attiecīgajām klīniskajām izpausmēm un laboratorijas diagnostikas datiem. Pozitīvas biopsijas vērtības ir svarīgas slimības apstiprināšanai. Nepieciešama pēc iespējas ātrāka diagnostika: steidzami agresīva terapija jāsāk, pirms patoloģija izplatās dzīvībai svarīgos orgānos.
Nodosa periarterīta klīniskie simptomi izceļas ar izteiktu polimorfismu. Slimības simptomi ar un bez HBV ir līdzīgi. Akūtākā attīstība ir raksturīga zāļu ģenēzes patoloģijai.
Pacientiem ar aizdomām par mezglainu periarterītu ieteicams veikt histoloģiju, kas atklāj tipisku fokusa nekrotizējošā arterīta attēlu ar jauktu šūnu infiltrāciju asinsvada sieniņā. Visinformatīvākā tiek uzskatīta par skeleta muskuļu biopsiju. Iekšējo orgānu biopsijas laikā ievērojami palielinās iekšējas asiņošanas risks.
Lai noteiktu ārstēšanas taktiku, pacienti ar mezglaino periarterītu jāsadala pēc patoloģijas smaguma pakāpes, kā arī slimības gaitas refraktāra tipa, kam nav raksturīga reversa simptomātiska attīstība vai pat klīniskās izpausmes palielināšanās. Aktivitāte, reaģējot uz pusotru mēnesi ilgu klasisko patoģenētisko terapiju.
Diferenciālā diagnoze
Nodosa periarterīts galvenokārt atšķiras no citām zināmām sistēmiskām patoloģijām, kas ietekmē saistaudus.
- Mikroskopiskais poliarterīts ir nekrotizējoša vaskulīta forma, kas ietekmē kapilārus asinsvadus, kā arī venulas un arteriolus, veidojot anti-neitrofilu antivielas. Slimībai ir raksturīga glomerulonefrīta parādīšanās, vēlīna pakāpeniska asinsspiediena paaugstināšanās, strauji pieaugoša nieru mazspēja, nekrotizējoša alveolīta un plaušu asiņošanas attīstība.
- Vegenera granulomatozi pavada audu destruktīvu izmaiņu attīstība. Uz deguna dobuma gļotādas audiem parādās čūlas, deguna starpsiena ir perforēta, plaušu audi sadalās. Bieži tiek konstatētas anti-neitrofilu antivielas.
- Reimatoīdo vaskulītu raksturo trofisku čūlainu bojājumu parādīšanās uz kājām, polineiropātijas attīstība. Diagnozes laikā obligāti tiek novērtēta locītavu sindroma pakāpe (erozīvā poliartrīta klātbūtne ar locītavu konfigurācijas pārkāpumiem), tiek konstatēts reimatoīdais faktors.
Turklāt uz septiskās embolijas, kreisā priekškambaru miksomas fona parādās ādas izpausmes, kas līdzīgas periarterīta mezgliņam. Ir svarīgi izslēgt septiskos apstākļus pat pirms imūnsupresantu lietošanas mezgla periarterīta ārstēšanai.
Pacientiem ar Laima slimību (cits nosaukums ir borelioze) tiek konstatēta tādu simptomu kombinācija kā polineuropatija, drudzis, poliartrīts. Lai izslēgtu slimību, ir nepieciešams izsekot epidemioloģiskajai vēsturei. Brīži, kas ļauj aizdomām par boreliozi, ir šādi:
- ērču kodumi;
- dabisko fokusa zonu apmeklējumi īpašās ērču aktivitātes periodā (vēlā pavasarī - agrā rudenī).
Lai noteiktu diagnozi, tiek veikta asins analīze, lai pārbaudītu Borrelia antivielu klātbūtni.
Kurš sazināties?
Profilakse
Nav skaidras koncepcijas par mezgla periarterīta profilaksi, jo patiesie slimības cēloņi nav pilnībā zināmi. Noteikti jāizvairās no saskarsmes ar faktoriem, kas var izraisīt patoloģijas attīstību: izvairieties no hipotermijas, fiziskas un psihoemocionālas pārslodzes, ievērojiet veselīgu dzīvesveidu, ēdiet pareizi, pasargājiet sevi no baktēriju un vīrusu infekcijām.
Parādoties pirmajām aizdomīgajām slimības pazīmēm, pēc iespējas ātrāk jādodas pie ārsta: tādā gadījumā palielinās mezgla periarterīta diagnosticēšanas un ārstēšanas iespējas tā attīstības sākumposmā.
Slimības paasinājumu profilakse pacientiem ar mezglaino periarterīta remisiju tiek samazināta līdz regulārai dispansera novērošanai, sistemātiskai uzturēšanai un stiprinošai ārstēšanai, alergēnu izvadīšanai, pašārstēšanās un nekontrolētu medikamentu profilaksei. Pacienti ar vaskulītu vai mezglaino periarterītu nedrīkst saņemt serumus vai vakcinēties.
Prognoze
Ja mezglains periarterīts netiek ārstēts, nāve iestājas piecu gadu laikā 95 pacientiem no simts. Tajā pašā laikā lielākā daļa pacientu nāves gadījumu notiek pirmajās 90 slimības dienās. Tas var notikt, ja patoloģija tiek diagnosticēta nepareizi vai savlaicīgi.
Galvenie nāves cēloņi mezgla periarterīta gadījumā ir plašs asinsvadu iekaisums, infekciozu patoloģiju pievienošana, sirdslēkme un insults.[12]
Savlaicīga glikokortikoīdu zāļu lietošana palielina piecu gadu dzīvildzi vairāk nekā uz pusi. Vēl optimālāku efektu var panākt, kombinējot glikokortikosteroīdus ar citostatiskiem līdzekļiem. Ja ir iespējams panākt pilnīgu slimības simptomu izzušanu, tad tās saasināšanās iespējamība tiek lēsta aptuveni 56-58%. Mugurkaula struktūru un smadzeņu bojājumi tiek uzskatīti par nelabvēlīgu faktoru prognozei.[13]
Ģenētiski noteiktais periarterīts nodosa bērnībā pilnībā izārstēts aptuveni katrā otrajā gadījumā. 30% bērnu slimībai ir pastāvīga simptomu izzušana uz pastāvīga medicīniskā atbalsta fona. Mirstība agrīnā vecumā ir 4%: nāvi izraisa smadzeņu struktūru, galvaskausa nervu bojājumi.[14]
Pat ar labvēlīgu iznākumu mezglainajam periarterītam nepieciešama regulāra reimatoloģiska uzraudzība. [15]Lai izvairītos no recidīviem, pacientam jāuzmanās no infekcijas slimībām, pēkšņām temperatūras izmaiņām, jebkādām pašārstēšanās iespējām. Dažos gadījumos recidīvus var izraisīt grūtniecība vai aborts.

