Raksta medicīnas eksperts
Jaunas publikācijas
Cilvēka papilomas vīrusa izraisītie simptomi un slimības
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
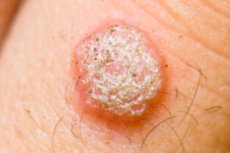
HPV simptomi ir atkarīgi no provocējošajiem faktoriem, tas ir, papillomatozei nav vienota klīniskā aina. Bērniem un cilvēkiem ar novājinātu imūnsistēmu slimības pazīmju parādīšanās ir daudz lielāka nekā citiem.
Bet ir vairāki simptomi, kas rodas gandrīz visiem inficētiem cilvēkiem:
- Kārpu un papilomatozu izaugumu veidošanās uz ādas un gļotādām.
- Audu apsārtums, dedzināšana, kairinājums un nieze.
- Diskomforts urinēšanas un dzimumakta laikā ar dzimumorgānu bojājumiem.
Visbiežāk audzējiem ir šāda lokalizācija:
- Plaukstu un pēdu āda.
- Dzimumorgāni un perianālā zona.
- Mutes dobums.
- Kakls un pleci.
Īpaši smagos gadījumos infekcija attīstās dzemdes kaklā, urīnpūslī un makstī. Subklīniskās formas rodas, parādoties papilomām, kurām ir nosliece uz endofītisku augšanu. Daudzi pacienti nepievērš pienācīgu uzmanību slimības agrīnajām stadijām, kas noved pie audzēju ļaundabīguma.
Psihosomatika
Psiholoģiskie faktori apvienojumā ar novājinātu imūnsistēmu ir HPV psihosomatika. Saskaņā ar medicīnisko statistiku, 80% iedzīvotāju ir HPV vīruss. Tajā pašā laikā ir atzīmēts, ka infekcijas inkubācijas periods dažādiem pacientiem atšķiras pēc ilguma. Dažiem audzēji parādās mēnesi pēc inficēšanās, bet citi var dzīvot ar infekciju visu mūžu.
- Dažreiz kārpas atkārtojas pēc to ķirurģiskas noņemšanas. Šajā gadījumā to atkārtošanās process ir psihosomatisks. Tas norāda, ka infekcija ir cieši saistīta ar psiholoģiskām problēmām, proti, organisma organiskiem traucējumiem.
- Vēl viens psihosomatikas piemērs ir papilomatozes lokalizācija.Zinātnieki to izskaidro ar to, ka organisms brīdina par problēmu rašanos, izraisot ādas un gļotādu deformāciju.
- Psihologi savukārt apgalvo, ka HPV biežāk sastopams cilvēkiem, kuri nesen piedzīvojuši smagu stresu vai aizvainojumu. Arī tie, kuriem ir iedzimta nosliece uz psiholoģiskām slimībām, ir uzņēmīgi pret infekciju.
Papilomatozes psihosomatikas ārstēšanas jautājums prasa visaptverošu pieeju. Terapija sastāv no saziņas ar psihoterapeitu un medikamentozās terapijas kursa. Pacientiem tiek izrakstīti antidepresanti un sedatīvi līdzekļi, kas palīdz mazināt trauksmi un depresiju. Īpaši smagos gadījumos tiek lietoti trankvilizatori, jo tie novērš bailes, neizraisa miegainību un atjauno veģetatīvās nervu sistēmas darbību.
Atveseļošanās prognoze ir atkarīga no pacienta spējas pretoties stresam un citiem negatīviem psiholoģiskiem faktoriem.
Cilvēka papilomas vīruss sievietēm
Dažādu ādas veidojumu, piemēram, papilomu un kārpu, parādīšanās uz sieviešu ķermeņa norāda uz inficēšanos ar papilomas vīrusu. Infekcija notiek dažādos veidos, galvenais vīrusa invāzijas ceļš ir seksuāls kontakts ar slimu cilvēku. Iespējama arī pārnešana no mātes bērnam vai mājsaimniecības kontakta ceļā.
Kad infekcija nonāk veselīgā organismā, tā ilgstoši var palikt neaktīva. Saskaroties ar noteiktiem faktoriem, tā pamostas un uzbrūk imūnsistēmai. Sievietēm tiek identificēti šādi HPV riska faktori:
- Agrīna seksuālā aktivitāte.
- Bieža seksuālo partneru maiņa.
- Bieži aborti.
- Slikti ieradumi.
- Samazināta imūnsistēma.
- Neaizsargāts sekss.
- Metabolisma traucējumi.
- Gastrīts un citas kuņģa-zarnu trakta slimības ar mikrofloras nelīdzsvarotību.
- Ginekoloģiskas problēmas.
- Bieža peldbaseinu, saunu, vannu un citu sabiedrisku vietu apmeklēšana ar augstu mitruma līmeni.
Infekcijas simptomi, lokalizācija un ādas defektu forma ir atkarīga no papilomatozes genotipa. Visbiežāk sievietēm rodas šādas slimības izpausmes:
- Smailas kondilomas (dzimumorgānu kārpas) – parādās uz dzimumorgāniem, kam seko nieze, dedzināšana, skarto audu un gļotādu kairinājums.
- Dzemdes kakla displāzija ir pirmsvēža stāvoklis, ko izraisa augsta riska HPV.
- Dzemdes kakla plakanās kondilomas ir visbīstamākā vīrusa izpausme, kas noved pie patoloģiskām izmaiņām orgāna epitēlija šūnās.
- Dzemdes kakla vēzis ir infekcijas ļaundabīga transformācija, visbiežāk 16. un 18. genotips.
- Plantāra kārpas ir sāpīgi izaugumi uz pēdām, kas rodas pastiprinātas epidermas augšanas dēļ.
Galvenie dzimumorgānu bojājumu simptomi ir:
- Nieze un dedzināšana.
- Netipiska izdalījumi.
- Sāpīga urinēšana.
- Diskomforts dzimumakta laikā.
- Kondilomatoze.
Bieži vien infekcija paliek nepamanīta reproduktīvās sistēmas iekaisuma bojājumu fonā: vulvovaginīts, erozijas utt. Arī ļoti bieži HPV rodas kopā ar citām STI: herpes, sifilisu, hlamīdijām.
Infekcijas diagnosticēšanai tiek izmantots laboratorisko un instrumentālo metožu kopums.Ārstēšana sastāv no lokālas terapijas, ti, izmainītu audu noņemšanas un pretvīrusu medikamentu kursa.Īpaša uzmanība tiek pievērsta imūnsistēmas stiprināšanai ar vitamīniem un imunomodulatoriem.
Cilvēka papilomas vīruss un neauglība
Saskaņā ar medicīnisko statistiku, cilvēka papilomas vīruss biežāk tiek diagnosticēts sievietēm pēc 30 gadu vecuma. Šajā gadījumā paciente var pat nenojaust par infekciju, jo vīruss klīniski neizpaužas. Daudzas sievietes šo problēmu atklāj ginekoloģiskās izmeklēšanas laikā nespējas ieņemt bērnu dēļ.
Neauglība, ko izraisa HPV, visbiežāk ir saistīta ar vīrusu, kas ietekmē dzemdes kaklu un citus reproduktīvās sistēmas orgānus. Tā kā slimība ir asimptomātiska, tās diagnostika un ārstēšana tiek veikta progresējošās stadijās, kas samazina spēju ieņemt bērnu līdz nullei.
Regulāras ginekoloģiskās pārbaudes, proti, kvalitatīva un savlaicīga diagnostika, ļauj identificēt problēmu agrīnā stadijā. Pateicoties tam, tiek veikts ārstēšanas pasākumu kopums, kam ir augsta efektivitāte, ļaujot sievietei ieņemt bērnu un radīt veselīgus bērnus.
Cilvēka papilomas vīruss grūtniecības laikā
Papilomatoze ir īpaši bīstama grūtniecēm. Bīstamības iemesls ir saistīts ar augstu infekcijas pārnešanas risku nedzimušajam bērnam intrauterīnās attīstības laikā vai dzemdību laikā. Pētījumi liecina, ka aptuveni 25% sieviešu grūtniecības laikā saskaras ar HPV. Šajā gadījumā vīrusa aktivācija ir tieši saistīta ar organisma pārstrukturēšanu grūtniecības dēļ.
Novājināta imūnsistēma apvienojumā ar fizioloģisko un fizikāli ķīmisko procesu traucējumiem organismā noved pie tā, ka vīruss sāk izpausties. Tas ir, grūtniecība ir optimāls nosacījums problēmas attīstībai. Slimība izpaužas kā papilomatozi un kondilomatozi izaugumi uz ādas un gļotādām. Tajā pašā laikā neoplazmu lokalizācija ir ļoti atšķirīga, tās rodas uz dzimumorgāniem, perianālajā un periorbitālajā zonā, uz sejas, kakla, pēdām un citām ķermeņa daļām.
Grūtniecības plānošanas posmā visām sievietēm jāveic pārbaude, lai noteiktu cilvēka papilomas vīrusa klātbūtni. Ja tas tiek atklāts, ārsti iesaka nesteigties ar bērna ieņemšanu un vispirms izārstēt infekciju. Ārstēšana grūtniecības laikā tiek veikta pēc 28. nedēļas, kad visi bērna orgāni ir izveidojušies un tos vairs nevar bojāt lietoto medikamentu iedarbība. Sievietēm ar kārpas makstī nav ieteicams dzemdēt dabiski, jo pastāv risks inficēt bērnu, ejot caur dzimumorgāniem.
Cilvēka papilomas vīruss vīriešiem
Vīrieši ir galvenie HPV nesēji, un viņiem infekcija ir mazāk bīstama nekā sievietēm. Tomēr daži genotipi var izraisīt ļaundabīgus procesus organismā, ja tie netiek savlaicīgi diagnosticēti un ārstēti.
Papillomatozei raksturīga iezīme ir tā, ka tā ilgstoši var neizpausties. Infekcija notiek šādos veidos:
- Neaizsargāts sekss ar vīrusa nesēju.
- Asins pārliešana no slima cilvēka veselam cilvēkam.
- Nesterilu medicīnas instrumentu lietošana.
- Parasto mājsaimniecības un personīgās higiēnas priekšmetu lietošana.
- Slikti ieradumi.
Cilvēka papilomas vīruss netiek pārnests pa gaisu, bet tikai kontakta vai dzimumakta ceļā. Infekcijas simptomi parādās, kad imūnsistēma ir novājināta. Lielākajai daļai vīriešu rodas šādas slimības pazīmes:
- Kārpas ir izaugumi, kuriem ir dažādas lokalizācijas; tie parādās gan uz ādas, gan uz gļotādām.
- Papilomas ir skaidrs HPV simptoms. Izaugumi ir mīksti, dažādu formu, krāsu un izmēru.
- Kondilomas ir līdzīgas kārpām, bet tām ir smaila forma un tās ir lokalizētas uz dzimumorgānu gļotādām.
- Papuloze ir plaši izplatīta dažādu krāsu un izmēru kārpu parādīšanās. Slimība ir bīstama, jo pastāv izaugumu ievainojumu un to ļaundabīguma risks.
Vairumā gadījumu ārstēšana sākas pēc ādas bojājumu parādīšanās. Saskaņā ar statistiku, 9 no 10 vīriešiem imūnsistēma nomāc vīrusu, tāpēc terapija nav nepieciešama. Bet 10% inficēto infekcija kļūst hroniska un noved pie patoloģiskiem onkoloģiskiem procesiem.
HPV ārstēšana tiek samazināta līdz ādas izmaiņu ķirurģiskai noņemšanai un patogēna ārstēšanai ar medikamentiem.Ieteicams arī stiprināt imūnsistēmu ar vitamīnu preparātiem un sabalansētu uzturu.
Cilvēka papilomas vīruss uz lūpām
Jebkuru audzēju parādīšanās uz sejas, un jo īpaši uz lūpām, rada ievērojamu estētisku diskomfortu un psiholoģiskas problēmas. Kārpas un papilomas norāda uz inficēšanos ar cilvēka papilomas vīrusu. Inficēšanās ar šo patogēnu ir iespējama šādos veidos:
- Neaizsargāts dzimumakts.
- Kontaktinfekcija sadzīves apstākļos.
- Intrauterīna infekcija vai dzemdību procesa laikā.
Izaugumi lokalizējas gan uz lūpu redzamās virsmas, gan uz iekšējās gļotādas. To parādīšanās ir saistīta ar vīrusa aktivāciju, kas ilgstoši var palikt nomāktā stāvoklī. Slimības attīstību veicina vāja imunitāte, vitamīnu deficīts, slikti ieradumi, grūtniecība, slikts uzturs, hroniskas slimības un personīgās higiēnas neievērošana.
Kad uz lūpas parādās papiloma, rūpīgi jāpārbauda āda un gļotādas, meklējot citus veidojumus. To traumas izraisa smagu asiņošanu un palielina infekcijas risku, kas veicina defekta pārveidošanos par ļaundabīgu audzēju.
Ārstēšana tiek veikta, lai nomāktu vīrusu organismā un novērstu kosmētisko problēmu. Pacientiem tiek izrakstīti pretvīrusu un imūnsistēmu stiprinoši līdzekļi. Izaugumu noņemšana notiek ar lāzera, elektrokoagulācijas, kriodestrukcijas un citu ķirurģisku metožu palīdzību.
Cilvēka papilomas vīruss mutē, uz mēles
Mutes dobums ir bieži sastopama papilomatozes lokalizācija. Izaugumi var rasties ne tikai uz mēles, bet arī uz mutes gļotādas. Tie ir bumbuļu un iegarenu izaugumu formā. Ļoti bieži tie veidojas uz cietajām aukslējām, mēles gala, sānu virsmas un aizmugures, sublingvālajā rajonā. Šādu ādas defektu īpatnība ir paaugstināts to ievainojumu risks.
Papillomu parādīšanās ir saistīta ar infekcijas 1., 2., 3., 16. un 18. genotipu. Vīruss iekļūst organismā vairākos veidos: mikrotraumu, neaizsargāta orālā seksa vai inficētas personas personīgās higiēnas priekšmetu lietošanas rezultātā. Bieža stresa, nepietiekama uztura un hronisku slimību dēļ arī rodas HPV.
Visbiežāk ar šo problēmu saskaras sievietes un bērni, taču ir arī vīriešu inficēšanās gadījumi. Apskatīsim HPV pazīmes mutes dobumā un galveno izaugumu lokalizāciju:
- Kārpas ir izmainīti audi plakana, noapaļota paugura formā ar skaidri noteiktām un nedaudz paceltām malām. Tām ir tumšāka krāsa nekā veseliem audiem. Tās var atrasties mēles saknē un aizmugurē, sasniedzot vairāk nekā 2 cm diametru. Parasti tās nerada ievērojamu diskomfortu, taču traumas riska dēļ tās joprojām var noņemt.
- Kondilomas ir smaili veidojumi, kas visbiežāk parādās zem mēles vai uz tās. To rašanās ir saistīta ar sadzīves vai seksuālu infekciju. Bez savlaicīgas ārstēšanas tās sarežģī sēnīšu infekcija, kas saasina sāpīgo stāvokli.
- Sublingvālais reģions – zem mēles veidojas izaugumi plānu pavedienu veidā, kas karājas no mēles virsmas. Neoplazmas izmērs ir 15–30 mm. Lielā asinsvadu skaita un aktīvās līdzdalības dēļ ēšanas procesā tie viegli bojājas, izraisot stipras sāpes, asiņošanu un infekciju.
- Debesis – šajā vietā aug lielas, plakanas papilomas. Tās praktiski neatšķiras no veselām gļotādām, bet ir nedaudz paceltas un tām ir smalki kunkuļains izskats. Kad tās aug, tās var ietekmēt mandeles un rīkli. Tās ir sastopamas bērniem un vecāka gadagājuma cilvēkiem.
- Smaganas – atrodas vizuāli nepieejamā vietā, tāpēc tās ir grūti diagnosticēt. Visbiežāk tās tiek atklātas zobārsta apmeklējuma laikā. Papillomu izmērs var pārsniegt 15 mm. To veidošanās ir tieši saistīta ar zobu un smaganu slimībām, neērtām protēzēm.
- Vaiga iekšējā puse — defekts var būt bumbuļveida audzēja vai pavedienveida veidojuma formā. Pēdējie ir biežāk sastopami bērniem. HPV parādīšanās šajā lokalizācijā ir saistīta ar pastāvīgām vaigu gļotādas mikrotraumām, lietojot zobu birsti, protēzes, breketes, šinas.
Ārstēšanu visbiežāk veic ar medikamentiem. Pacientiem tiek izrakstītas zāles iekšķīgai lietošanai, šķīdumi mutes dobuma rūpīgai sanitārijai un līdzekļi tiešai lietošanai uz izaugumiem. Ķirurģiska iejaukšanās tiek veikta retos gadījumos, kad audzēji iegūst lielus izmērus un pastāvīgi palielinās, radot diskomfortu un traucējot normālu uzturu.
Cilvēka papilomas vīruss kaklā
Bieži sastopama problēma, ar kuru cilvēki vēršas pie otolaringologa, ir papilomatoze kaklā. Neoplazma visbiežāk ir krūtsgala formā, lokalizējas uz rīkles gļotādas, kas rada ievērojamu diskomfortu. Retos gadījumos rodas vairāki izaugumi, kas sarežģī elpošanas procesu.
Infekcija skartajai personai rodas šādi simptomi:
- Grūtības norīt.
- Svešķermeņa sajūta kaklā.
- Stipras sāpes.
- Apgrūtināta elpošana.
Visbiežāk šādi labdabīgi audzēji rodas bērniem vecumā no 2 līdz 5 gadiem un sievietēm vecumā no 20 līdz 40 gadiem. Galvenais to parādīšanās iemesls ir HPV iekļūšana organismā sliktas personīgās higiēnas dēļ. Infekcija var būt saistīta arī ar dažādām infekcijas slimībām, hroniskām patoloģijām, neaizsargātu dzimumaktu, sliktiem ieradumiem un nesabalansētu uzturu.
Izaugumi var būt iedzimti. Tas ir iespējams, ja vīruss tiek pārnests dzemdē vai dzemdību procesā, kā arī, ja sievietei grūtniecības laikā bija vīrusu hepatīts, masaliņas, hlamīdijas vai mikoplazmoze.
Diagnostikas procesā nepieredzējuši ārsti kļūdaini uzskata papilomas par palielinātām mandelēm. Ārstēšana sastāv no medikamentozu metožu kompleksa. Izaugumu ķirurģiska noņemšana ir obligāta. To veic ar ekstralaringālām vai intralaringālām metodēm. Ir norādīti arī preventīvie pasākumi imunitātes uzlabošanai.
Cilvēka papilomas vīruss uz dzimumorgāniem
Smailas kondilomas ir HPV infekcijas pazīme. Tās rodas gan sieviešu, gan vīriešu dzimumorgānos. Dzimumorgānu kārpas pēc savas būtības ir labdabīgi audzēji, taču noteiktu faktoru ietekmē tās var iegūt onkoloģisku statusu.
Saskaņā ar pētījumiem, līdz pat 70% iedzīvotāju ir infekcijas nesēji. Tajā pašā laikā aptuveni 35 tās šķirnes izpaužas dzimumorgānu apvidū. Vairumā gadījumu slimība attīstās pakāpeniski. No inficēšanās brīža ar genotipu ar zemu kancerogenitāti līdz klīnisko simptomu parādīšanās paiet līdz 3 mēnešiem, bet dažos gadījumos pat ilgāk.
Dzimumorgānu bojājumus galvenokārt izraisa HPV 6. un 11. tips. Visbiežāk tiem ir šāda lokalizācija:
- Maksts vestibils.
- Klitors.
- Dzemdes kakls.
- Kaunuma lūpas un kaunuma lūpas.
- Urīnizvadkanāls.
- Dzimumlocekļa galva.
- Apkārtne ap anālo atveri.
Neoplazmas ir asimptomātiskas un tiek diagnosticētas nejauši ginekoloģiskās izmeklēšanas laikā vai pamatojoties uz analīzēm. Ādas veidojumu bīstamība ir tāda, ka nejaušas traumas gadījumā tie var izraisīt asiņošanu, sāpes un infekciju. Tā dēļ ievērojami palielinās ļaundabīgas deģenerācijas risks. Īpaši smagos un progresējošos gadījumos dzimumorgānu papillomatoze izraisa neauglību. Pastāv arī liela iespēja inficēt bērnu, tam pārvietojoties pa dzimumorgānu traktu.
Ārstēšana tiek veikta, izmantojot medikamentus un ķirurģiskas metodes. Regulāras pārbaudes pie ārsta, aizsargāts dzimumakts, personīgā higiēna, hronisku slimību ārstēšana un veselīgs dzīvesveids palīdz novērst inficēšanos ar HPV.
Izdalījumi ar cilvēka papilomas vīrusu
Cilvēka papilomas vīruss, kas ietekmē reproduktīvās sistēmas orgānus, izraisa dažādas slimības. Viens no šādu bojājumu simptomiem ir izdalījumi. Papilomatozes gadījumā gļotu izdalījumi sastāv no šādām sastāvdaļām: normālas gļotas, deformētas epitēlija šūnas, mikrofloras mikroorganismi. Gļotu izmaiņas ir saistītas ar infekcijas klātbūtni organismā.
Netipisku izdalījumu parādīšanās var norādīt uz šādām slimībām, ko izraisa HPV infekcija:
- Kolpīts ir bieza, pienaina maksts izdalījumi ar nepatīkamu smaku.
- Erozīvs iekaisums - niecīga leikoreja ar asins svītrām un nepatīkamu smaku. Retos gadījumos parādās strutaini izdalījumi.
- Ļaundabīga procesa attīstība – asiņaini izdalījumi, gan bagātīgi, gan niecīgi.
- Seksuāli transmisīvas infekcijas – pastiprināta maksts izdalījumi, nieze, sāpes.
- Dzimumorgānu herpes – pastiprināta maksts sekrēcija menstruālā cikla otrajā pusē, niezoši, ūdeņaini pūslīši uz gļotādām un ādas.
Lai noteiktu patoloģiskās izdalīšanās cēloni, nepieciešams meklēt medicīnisko palīdzību un veikt gan laboratorisko, gan instrumentālo izmeklējumu kopumu. Savlaicīga diagnostika ļaus noteikt sāpīgā stāvokļa cēloni un sākt ārstēšanu.
Cilvēka papilomas vīrusa izraisītas slimības
Cilvēka papilomas vīrusa jēdziens ietver vairāk nekā 120 celmus, kas spēj izraisīt dažādu orgānu un sistēmu slimības. Katram vīrusam ir savs sērijas numurs un unikāla DNS.
Galvenie infekcijas pārnešanas ceļi ir seksuāli un kontakti. Pamatojoties uz to, mēs varam secināt, ka infekcijas forma ir atkarīga no vīrusa veida, infekcijas ceļa un pacienta organisma individuālajām īpašībām.
Mūsdienās izšķir šādas slimības, ko izraisa cilvēka papilomas vīruss:
- Dzemdes kakla displāzija un vēzis.
- Sieviešu anālās atveres, vulvas un maksts onkoloģiskie bojājumi.
- Ļaundabīgi audzēji anālajā apvidū un dzimumloceklī vīriešiem.
- Dzimumorgānu kārpas.
- Buškes-Levenšteinas milzu kondiloma.
- Neoplazija 2 un 3 smaguma pakāpēs.
- Mutes dobuma un balsenes vēzis.
- Bovena slimība.
- Kīra eritroplāzija.
- Zobu komplikācijas un citas.
Galvenās iepriekš minēto slimību pazīmes ir: kārpas, papilomas, smailas kondilomas, dzimumorgānu nekondilomatozi bojājumi, karcinomas. Savlaicīga medicīniskā palīdzība un ārstēšana var novērst infekcijas attīstību nopietnā patoloģijā.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Kārpas
Kārpas ir izplatīts labdabīgs ādas veidojums, kas sastāv no saistaudiem un epitēlija. Tās rodas cilvēka papilomas vīrusa infekcijas dēļ, tām ir dažādas lokalizācijas un vairāki veidi:
- Vulgāras (izplatītas) - apaļas formas un maza izmēra papulas. Tām ir nelīdzena, raupja virsma ar bārkstiņām, kārpiņām vai plaisām. Šādu audzēju krāsa var neatšķirties no veseliem audiem, taču ir kārpas no dzeltenas līdz pelēkai krāsai. Visbiežāk tās lokalizējas rokas aizmugurē un pirkstos. Izaugumi var saplūst lielos plankumos. Tie ir nesāpīgi, bet ar regulāru traumu tie iekaist un sāk asiņot.
- Plakanas – paceļas virs ādas virsmas. Ir plakana un gluda virsma, un tās ir maza izmēra. Tās var būt tādā pašā krāsā kā āda, ir arī zilas un tumši dzeltenas kārpas. Visbiežāk parādās roku aizmugurē, kaklā, sejā. Raksturīgas ar vairākiem izsitumiem.
- Plantāri - sāpīgi veidojumi, kas atgādina dzeltenus tulznas. Tie var pacelties virs veseliem audiem vai izaugt bedres formā, kurā parādās kārniņu saišķi. Tie parādās uz pēdām un vietās ar vislielāko berzi/spiedienu.
- Smailās kondilomas lokalizējas uz dzimumorgāniem, padusēs un zem piena dziedzeriem. Tās izskatās kā ziedkāposti vai gaiļa ķemme.
- Senils - labdabīgs epitēlija audzējs. Raksturīga lēna augšana. Sākotnējā stadijā parādās brūns plankums, kas pakāpeniski palielinās un var sasniegt 6 cm diametru. Kārpas virsma ir pārklāta ar viegli noņemamām krevelēm. Tās visbiežāk lokalizējas slēgtās ķermeņa zonās, bet var veidoties arī uz sejas, kakla, ekstremitātēm un galvas ādas.
Kārpu parādīšanās ir saistīta ar inficēšanos ar cilvēka papilomas vīrusu, nonākot saskarē vai lietojot inficētas personas sadzīves priekšmetus. Inkubācijas periods ir no 1,5 līdz 6 mēnešiem.
Ārstēšana ir atkarīga no kārpu formas un atrašanās vietas. Tajā pašā laikā plantāra un plakana kārpas var izzust pašas no sevis. Ir arī vērts atzīmēt, ka ar ilgstošu traumu neoplazma kļūst iekaisusi un tai ir onkoloģiski riski. Citos gadījumos ķirurģiskas metodes un konservatīva terapija tiek izmantotas, lai nomāktu infekciju organismā.
Dzemdes kakla erozija
Ļoti bieži dzemdes kakla erozija un cilvēka papilomas vīruss ir viens otra pavadonis. Tajā pašā laikā sieviete var pat nenojaust par šīm slimībām. Abas problēmas izraisa dzemdes epitēlija bojājumus, agrīnā stadijā ir asimptomātiskas un pastāv ļaundabīgu audzēju risks.
Ektopija jeb erozija ir iekaisuma process dzemdes epitēlijā. Vizuāli tas izskatās kā rozā plankums uz veseliem audiem. Lai noteiktu precīzu diagnozi, nepieciešama ginekoloģiskā izmeklēšana un vairāki laboratoriskie izmeklējumi. Ļoti bieži slimība rodas, ja imūnsistēma ir novājināta, un vairāku citu provocējošu faktoru ietekmē.
Pastāv arī tāda lieta kā pseidoerozija. Tā ir ķermeņa anatomiska iezīme, kas rodas sievietēm līdz 30 gadu vecumam un kurai nav nepieciešama ārstēšana. Ar pseidoektopiju cilindriskais epitēlijs iznāk no maksts, aizstājot plakano. Tas notiek, palielinoties maksts mikrofloras skābumam.
Erozijas ārstēšanu veic, izmantojot pretiekaisuma un pretvīrusu līdzekļus. Pacientiem tiek izrakstītas arī maksts svecītes lokālai iedarbībai uz bojājumu. Lielu un dziļu čūlu gadījumā tiek veikta skarto audu kriodestrukcija. Apstrādātā virsma pakāpeniski sadzīst un atdalās kā krevele nākamo menstruāciju laikā. Īpaši smagos gadījumos tiek veikta operācija, kuras laikā vispārējā anestēzijā tiek noņemts dzemdes kakla augšējais slānis. Ķirurģiskas metodes tiek izmantotas, lai apturētu iekaisuma procesu un nomāktu papilomas vīrusu, lai samazinātu slimības recidīva risku.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Dzemdes kakla vēzis
Cilvēka papilomas vīruss un dzemdes kakla vēzis ir cieši saistīti. HPV klātbūtne veicina displāzijas attīstību, kas ir orgāna ļaundabīgo bojājumu riska faktors. Onkoloģisko procesu risks ievērojami palielinās, ja organismā ir šāda veida vīrusu infekcija: 16, 18, 31, 33, 35. Šajā gadījumā lokālās un vispārējās imunitātes samazināšanās darbojas kā slimības attīstības ierosinātājs.
Parasti dzemdes kakla vēža attīstību veicina progresējoša displāzija vai erozija. Veselīgs orgāns ir izklāts ar stratificētu plakanšūnu epitēliju. Patoloģiskos procesos, gan infekcijas, gan iekaisuma gadījumos, tiek traucēta epitēlija struktūra un šūnu struktūra. HPV 16 visbiežāk noved pie plakanšūnu karcinomas, bet 18. tips - pie adenokarcinomas. Agrīnās stadijās slimība neizpaužas, bet progresējot parādās šādi simptomi:
- Asiņošana ārpus menstruāciju laika.
- Asiņaini izdalījumi no dzimumorgānu trakta.
- Spēcīgas menstruācijas.
- Stipras sāpes vēdera lejasdaļā.
- Sāpes dzimumakta laikā.
Lai diagnosticētu vēzi un HPV, pacientam jāapmeklē ginekologs. Pēc rūpīgas izmeklēšanas un kolposkopijas ārsts izrakstīs nosūtījumu iegurņa orgānu ultraskaņai. Tiek norādīts arī uztriepes laboratoriskais pētījums, skarto audu biopsija un to histoloģiskā analīze.
Ārstēšana ir atkarīga no onkoloģiskā procesa stadijas. Progresējoša vēža gadījumā ar pretvīrusu terapiju vien nepietiek, tāpēc tiek veikta ķirurģiska ārstēšana, izņemot dzemdi un tās piedēkļus. Pēc tam paciente iziet ķīmijterapijas vai staru terapijas kursu. Ja vēzis tiek atklāts agrīnā stadijā, atveseļošanās prognoze ir labvēlīga.
Dzimumorgānu herpes
Dzimumorgānu herpes ir visizplatītākā vīrusinfekcija cilvēkiem un nopietna medicīniska un sociāla problēma. Papilomas vīruss ir otrajā vietā. Statistika liecina, ka aptuveni 90% pasaules iedzīvotāju ir inficēti ar herpes simplex vīrusu un aptuveni 70% ar cilvēka papilomas vīrusu.
Dzimumorgānu herpes un HPV ir vairākas līdzības, un dažos gadījumos tie var rasties vienlaicīgi.
- Infekcija notiek galvenokārt neaizsargāta seksuāla kontakta ceļā.
- Uz dzimumorgāniem veidojas pūslīšiem līdzīgi veidojumi, kas izraisa spēcīgu niezi, dedzināšanu un sāpes. Lai gan HPV neizraisa sāpes, tas izpaužas kā kondilomas.
- Izsitumi sievietēm lokalizējas uz lielajām un mazajām kaunuma lūpām, klitora, maksts un dzemdes kakla. Vīriešiem bojājumi ir priekšādiņai, urīnizvadkanālam un dzimumlocekļa galviņai. Papilomām ir līdzīga lokalizācija, bet tās var rasties arī perianālajā zonā.
Bez savlaicīgas ārstēšanas abas infekcijas var izraisīt vairākas komplikācijas. Dzimumorgānu herpes gadījumā tie ir smagi uroģenitāli infekcijas procesi, bet papilomatozes gadījumā - onkoloģija. Terapija balstās uz pretvīrusu zāļu lietošanu un lokālu audzēju ārstēšanu. Īpaša uzmanība tiek pievērsta profilaktiskiem pasākumiem un imūnsistēmas stiprināšanai.
Kondilomas
Viena no cilvēka papilomas vīrusa infekcijas pazīmēm un veidiem ir kondilomas. Tie ir labdabīgi audzēji, kas ietekmē cilvēka gļotādas un ādu. Izaugumiem ir diezgan nepatīkams izskats, to smailā papilārā forma rada ievērojamas kosmētiskas problēmas un psiholoģisku diskomfortu. Visbiežāk šādas deformācijas ir pakļautas dzimumorgāniem un intīmām zonām, ādas berzes vietām, sejai, kaklam, rokām, kājām.
Kondilomas raksturo iekaisuma raksturs, un tās galvenokārt tiek pārnestas seksuāli. Retos gadījumos ir iespējama arī inficēšanās mājsaimniecībā. Inkubācijas periods no inficēšanās brīža līdz pirmo izaugumu parādīšanās brīdim ilgst no 1 nedēļas līdz 6 mēnešiem. Tajā pašā laikā kondiloma var sasniegt maksimālo izmēru dažu stundu laikā. Jauni izaugumi parādās gan grupās, gan individuāli.
Kondilomām ir vairākas šķirnes:
- Plati – tiem ir plata pamatne, kas notur izaugumu uz audiem. Tie parādās sifilisa infekcijas gadījumā un ir visbīstamākie, ja tiek skarta dzemdes kakla daļa. Plati izaugumi maina veselo audu struktūru un veicina to ļaundabīgu transformāciju.
- Smaili (dzimumorgānu) - tiem ir plāns kātiņš un lobulāra (papilāra) struktūra. Tie parādās uz plānas, maigas ādas un gļotādām. Sākotnēji tie ir tikai kosmētisks defekts, bet, ievainojot, tie sāk asiņot un iekaist, izraisot sāpīgas sajūtas. Pastāv infekcijas risks.
Ārstēšana sastāv no kondilomu ķirurģiskas noņemšanas un pretvīrusu terapijas kursa. Pacientiem tiek izrakstītas arī zāles imūnsistēmas stiprināšanai.
Dzemdes kakla displāzija
Pirmsvēža, t. i., starpposma stāvoklis starp veselīgu dzemdes kaklu un tā ļaundabīgo audzēju, ir dzemdes kakla intraepiteliālā neoplāzija (CIN) jeb displāzija. Saskaņā ar PVO datiem, no šīs patoloģijas cieš vairāk nekā 40 miljoni sieviešu visā pasaulē. Tajā pašā laikā ¾ pacientu ir slimības pirmā stadija, bet pārējiem tiek diagnosticēta progresējoša slimība.
99% gadījumu dzemdes kakla displāziju izraisa HPV. Vīrusa 16. un 18. tipi ir ļoti onkogēni attiecībā uz šo slimību; tie tiek atklāti 70% pacientu. Atlikušajos 30% progresē mazāk onkogēni celmi: 31, 35, 39, 45, 51, 58. Noteiktu faktoru ietekmē tie noved pie pirmsvēža stāvokļa attīstības.
Galvenie slimības attīstības un HPV aktivācijas iemesli ir:
- Ilgstoša hormonālo vai intrauterīno kontracepcijas līdzekļu lietošana (vairāk nekā 5 gadi).
- Liels skaits dzemdību un abortu.
- Avitaminoze.
- Imūndeficīta stāvokļi.
- Ģenētiskā predispozīcija.
- Agrīna seksuālā aktivitāte.
- Bieža seksuālo partneru maiņa.
- Slikti ieradumi.
CIN īpatnība ir tā, ka tā ilgstoši var noritēt pilnīgi asimptomātiski. Displāzija izpaužas iekaisuma procesu laikā makstī vai dzemdes kaklā. Šajā gadījumā rodas patoloģijai raksturīgie simptomi:
- Nenormālas krāsas un konsistences maksts izdalījumi.
- Nieze un dedzināšana.
- Kontakta asiņošana, kas rodas dzimumakta laikā un lietojot higiēniskus tamponus.
- Sāpes vēdera lejasdaļā.
Visbiežāk displāziju diagnosticē sievietēm vecumā no 30 līdz 35 gadiem. Lai slimība attīstītos pirmsvēža un vēža stāvoklī, nepieciešams laiks, parasti vairāki gadi. Slimību bieži diagnosticē, kad parādās netipiski izdalījumi un sāpes, kā arī ikdienas ginekoloģiskās izmeklēšanas laikā. Lai apstiprinātu diagnozi, pacientei tiek veikta paplašināta kolposkopija, dzemdes kakla uztriepes un nokasījumu pārbaude. Obligāti jāveic skarto audu biopsija ar sekojošu histoloģisku izmeklēšanu.
Papilomatozes izraisītas dzemdes kakla displāzijas ārstēšanā vienlaikus piedalās vairāki speciālisti: ginekologs-endokrinologs, onkoginekologs un imunologs. Terapija sastāv no skartās dzemdes kakla zonas noņemšanas un HPV nomākšanas. Ar agrīnu diagnostiku slimības prognoze ir labvēlīga, jo pilnīgas atveseļošanās iespējas ir 90%. Ārstējot progresējošas stadijas, pastāv recidīva risks. 40% sieviešu saskaras ar atkārtotu displāziju.
Cilvēka papilomas vīrusa nesēji
Medicīniskā statistika liecina, ka aptuveni 70% planētas iedzīvotāju ir papilomas vīrusa nesēji.
- Šī infekcija izraisa dažādu lokalizāciju un formu ādas izaugumu parādīšanos.
- Papilomas aug ne tikai uz ādas, bet arī uz gļotādām.
- Vīruss ir daudzveidīgs, ir vairāk nekā 120 celmu. Daži no tiem ir absolūti droši, bet citi, gluži pretēji, var izraisīt ļaundabīgus procesus.
- Vislielākās briesmas rada HPV genotipi ar augstu onkogēno risku.
Infekcija ir kļuvusi plaši izplatīta sieviešu vidū. Mūsdienās HPV ieņem otro vietu starp sieviešu dzimumorgānu vīrusu infekcijām, atpaliekot tikai no dzimumorgānu herpes. Infekcija notiek kontakta ceļā. Vīruss tiek pārnests, mijiedarbojoties ar inficētas personas gļotādām vai ādu. Ir arī vīrusa nesēji, kas to ir saņēmuši iedzimti, tas ir, no inficētas mātes.
Infekcija ilgstoši var palikt organismā nomāktā stāvoklī. Imūnsistēmas samazināšanās noved pie tās aktivācijas. Inficētās šūnas sāk aktīvi augt, ietekmējot veselos audus un izraisot daudzu jaunu papilomu parādīšanos.

