Raksta medicīnas eksperts
Jaunas publikācijas
Dzemdes kakla displāzija
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
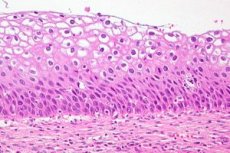
Dzemdes kakla displāzija ir izteiktas izmaiņas šūnu skaitā un morfoloģiskajā struktūrā atsevišķos dzemdes kakla gļotādas sektoros. Šis epitēlija stāvoklis tiek uzskatīts par bīstamu, jo pastāv augsts onkoloģiska procesa attīstības risks, taču ar savlaicīgu diagnostiku un ārstēšanu patoloģija ir atgriezeniska. Dzemdes kakla vēzis ieņem trešo vietu starp visbiežāk sastopamajām slimībām sievietēm. Saskaņā ar PVO apkopoto statistiku, dzemdes kakla displāzija kā pirmsvēža patoloģija katru gadu tiek diagnosticēta vairāk nekā 40 miljoniem daiļā dzimuma pārstāvju. Mūsdienu ginekoloģiskajā praksē dzemdes kakla displāziju kā diagnozi aizstāj definīcija - CIN (dzemdes kakla intraepiteliālā neoplāzija) jeb dzemdes kakla intraepiteliālā neoplāzija.
 [ 1 ]
[ 1 ]
Cēloņi dzemdes kakla displāzija
Saskaņā ar jaunākajiem PVO datiem, 90% dzemdes kakla displāzijas cēloņu ir saistīti ar vīrusu infekciju. Visbiežāk tas ir HPV - cilvēka papilomas vīruss, šī vīrusa DNS tiek atklāta gandrīz katrā pētījumā neatkarīgi no dzemdes kakla displāzijas smaguma pakāpes. Tomēr etioloģiski CIN var izraisīt arī citi faktori, tostarp šādas slimības, stāvokļi un apstākļi:
- Cilvēka papilomas vīruss (HPV)
- HSV-2 (HSV2) - herpes simplex vīruss, 2. tips
- Citomegalovīruss (CMV) - citomegalovīruss
- Gardinella, anaerobā bakteriāla infekcija (Gardnerella vaginalis)
- Maksts kandidoze (Candida spp.)
- Uroģenitālā infekcija - mikoplazmoze (Mycoplasma hominis)
- Hlamīdijas (Chlamydia trachomatis)
- Ilgstoša hormonālo kontracepcijas līdzekļu lietošana
- Jutīgas seksuālas attiecības, nekritiska seksuālo partneru izvēle
- Seksuālās aktivitātes uzsākšana pirms atbilstošas dzimumbrieduma sasniegšanas (12–14 gadi)
- Ģenētiskā onkofaktora vēsture
- Imūndeficīts, tostarp HIV
- Ķīmijterapija
- Ar nepietiekamu uzturu, mikroelementu un svarīgu vitamīnu deficītu saistītas gremošanas trakta patoloģijas
- Biežas dzemdības vai, gluži pretēji, aborti
- Neveselīgi ieradumi - smēķēšana, alkohola atkarība
- Antisociāls dzīvesveids, nepietiekams pamata higiēnas līmenis
Jāatzīmē, ka dzemdes kakla displāzija visbiežāk ir saistīta ar STS - seksuāli transmisīvām slimībām, starp kurām līderis ir cilvēka papilomas vīruss - papilomas vīruss. Tas ir visizplatītākais pirmsvēža slimību cēlonis sievietēm, tāpēc ir vērts to apsvērt sīkāk.
HPV tiek iedalīts šādās kategorijās atkarībā no vēža attīstības riska pakāpes:
- Smailas kondilomas, kārpas, neonkogēnas
- Zems onkogēnais risks (onkogēnās 14. serotipa sugas)
- Augsts vēža attīstības risks
Šādu etioloģisko faktoru bīstamība slēpjas slimības asimptomātiskajā progresē. Bez regulārām ginekoloģiskām pārbaudēm gandrīz nav iespējams pamanīt patoloģijas attīstības sākumu. No inficēšanās sākuma līdz acīmredzama onkoloģiskā procesa stadijai var paiet vairāk nekā 10 gadi. Infekcija apdraud daudzas sievietes, taču visvairāk pret to ir uzņēmīgas tās, kuras ietilpst riska grupā. Tās ir dāmas, kurām ir brīvs dzīvesveids seksuālā nozīmē, kā arī tās, kuras, mainot seksuālos partnerus, neizmanto kontracepciju. Turklāt sievietes, kuras ir nevērīgas pret jebkādiem iekaisuma procesiem uroģenitālajā sfērā, ir pakļautas inficēšanās riskam ar HPV. Neliela inficēšanās daļa rodas dzemdes kakla traumatisku traumu gadījumos grūtniecības pārtraukšanas laikā.
Interesantu versiju par cēloņiem, kas veicina dzemdes kakla displāzijas attīstību, izvirzīja amerikāņu ginekologs Polikars. "Nezāļu teorija" CIN skaidro šādi:
- Dzemdes kakla epitēlija apvalks ir sava veida augsne
- Vīrusi un baktērijas var iekļūt “augsnē”, izraisot izmaiņas audu šūnās
- Lai “sēklas” sāktu augt un izraisītu patoloģiju, tām nepieciešami noteikti apstākļi
- "Sēklu" patoloģiskas augšanas apstākļi ir karstums, mitra vide, netīrumi, gaisma
- Patoloģijas augšanas attīstības apstākļus ietekmē šādi faktori:
- imūndeficīts
- vitamīnu deficīts un mikroelementu deficīts
- higiēnas noteikumu neievērošana
- slikti ieradumi
- ģenētiskais faktors
Kalifornijas Universitātes ārsta hipotēze vēl nav noraidīta, taču tā arī netiek pieņemta kā aksioma, tomēr klīniskie novērojumi liecina par zināmu "nezāļu teorijas" ticamību. Sievietes, kurām tika diagnosticēta dzemdes kakla displāzija, tika ārstētas ārsta klīnikā. 45% no viņām pēc smēķēšanas atmešanas, normāla vitamīniem bagāta uztura un imūnmodulatoru saņemšanas uzlabojās PAP testu un histoloģisko nokasījumu rezultāti. 25% pacientu pēc gada bija pilnībā izārstēti no HPV.
Pathogenesis
Dzemdes kakla displāzija patogēniski visbiežāk ir saistīta ar inficēšanos ar cilvēka papilomas vīrusu (HumanPapillomavirus). Ginekoloģisko onkologu praksē ir ierasts apsvērt divus vīrusu infekcijas attīstības veidus:
- Pirmais posms – papilomas vīrusa DNS jau atrodas šūnā, bet neiekļūst tās hromosomā (episomālais stāvoklis). Šāda veida infekcija tiek uzskatīta par atgriezenisku un viegli izārstējamu ārstēšanas ziņā.
- Otrais posms, kad papilomas vīrusa DNS jau atrodas šūnas genomā. Šo infekcijas variantu var saukt par pirmo soli šūnu patoloģiskās transformācijas attīstībā. Vienlaikus tiek inducēta specifiska estrogēna (16α-ONE1) dzimšana ar agresīvu attīstības formu, kam ir kancerogēna iedarbība. Tie ir ideāli apstākļi audzēja procesa veidošanai.
Kopumā dzemdes kakla displāzijas patogeneze ir saistīta ar audu šūnu struktūras transformāciju. Dzemdes kakla epitēlija audiem ir noteiktas īpašības:
- Struktūra (4 slāņi)
- Šūnu kodolu lieluma standarti
- Mobilā saziņas režīms
Tāpat epitēlija audiem var būt dažādas struktūras atkarībā no to atrašanās vietas. Endocervikss atrodas dzemdes iekšpusē, tas ir dziedzeru audi (vienas rindas cilindrisks epitēlijs). Epitēlija ārējais slānis (vaginālais) ir plakans daudzslāņu epitēlijs (SPE). Daudzslāņu epitēlija slāņi ir iedalīti šādos veidos:
- Sākotnējās, germinālās (bazālās zemas diferenciācijas šūnas)
- Slānis, kas spēj aktīvi dalīties un vairoties, ir parabasālais slānis.
- Starpposma, dzeloņains diferencētu šūnu slānis ar skaidri izteiktu citoplazmu. Tas ir epitēlija aizsargslānis.
- Slānis, kas var lobīties, ir virspusējs. Šis slānis ir pakļauts keratinizācijai.
Patoģenētiski dzemdes kakla displāzija visbiežāk ir saistīta ar bazālo un parabazālo slāņu struktūras traucējumiem (hiperplāziju). Izmaiņas ietekmē šādus procesus:
- Kodolu dalīšanās, to izmēri un kontūras ir traucētas
- Šūnas ir vāji diferencētas.
- Epitēlija normāla stratifikācija ir traucēta.
Patoloģija var attīstīties gadu gaitā, līdz tiek apdraudēta bazālās membrānas integritāte, kas savukārt noved pie dzemdes kakla vēža (invazīvās formas).
Pašlaik, pateicoties regulārām skrīninga programmām (ginekoloģiskajām pārbaudēm), lielākajai daļai sieviešu ir iespēja apturēt atipisku šūnu attīstību agrīnā stadijā. Viegla un vidēji smaga dzemdes kakla displāzija tiek veiksmīgi ārstēta un nav dzīvībai bīstama slimība. Smaga displāzija visbiežāk ir saistīta ar riska grupas pacientu atteikšanos ievērot profilaktiskās apskates un atbilstošas terapijas noteikumus.
Simptomi dzemdes kakla displāzija
CIN simptomus raksturo to "slepenība". Dzemdes kakla displāzija ir bīstama, jo tā rodas bez acīmredzamām, pamanāmām klīniskām izpausmēm. Laikus bez izmeklēšanas ir gandrīz neiespējami saskatīt klīnisko ainu, īpaši slimības sākumposmā. Patoloģija attīstās absolūti asimptomātiski 10-15% sieviešu, pārējai pacientu kategorijai ir iespēja apturēt procesu, pateicoties regulārām pārbaudēm pie ārstējošā ginekologa.
Jāatzīmē, ka CIN reti rodas kā patstāvīga slimība; to parasti pavada baktēriju un vīrusu infekcijas:
- HPV
- Kolpīts
- Hlamīdijas
- Herpes infekcija
- Cervicīts
- Leikoplakija
- Adneksīts
- Kandidoze
Dzemdes kakla displāzijas simptomi var nebūt patiesie CIN procesa cēloņi; pazīmes parasti izraisa vienlaicīgas slimības, un tās var būt šādas:
- Nieze makstī
- Dedzinoša sajūta
- Izdalījumi, kas nav raksturīgi veselīgam stāvoklim, tostarp asinis
- Sāpes dzimumakta laikā
- Sāpes vēdera lejasdaļā
- Redzamas kondilomas, papilomas
Dzemdes kakla displāzija nav onkoloģiska slimība, taču latentās klīniskās ainas dēļ tā tiek uzskatīta par diezgan bīstamu, progresējošai un smagā formā var izraisīt dzemdes kakla vēzi. Tāpēc galvenais veids, kā savlaicīgi atklāt asimptomātiskas izmaiņas dzemdes kakla epitēlija apvalkā, tiek uzskatīts par pārbaudi un diagnostiku.

Pirmās pazīmes
Latenta CIN gaita ir raksturīga klīniskā aina visiem dzemdes kakla displāzijas veidiem.
Pirmās pazīmes, kas var izpausties slimībai, visticamāk, ir saistītas ar saistītu patoloģiju pazīmēm vai sākotnēji provocējošiem faktoriem.
Visbiežāk dzemdes kakla displāziju etioloģiski izraisa HPV infekcija.
Saskaņā ar statistiku, katrs devītais planētas iedzīvotājs ir viena no 100 cilvēka papilomas vīrusa šķirnēm nesējs. Daudzi HPV veidi izzūd paši no sevis imūnsistēmas aktivitātes dēļ, daži no tiem ir pakļauti recidīvam un var izpausties šādi:
- Kārpas dzimumorgānu apvidū (tās tiek atklātas ginekoloģiskās izmeklēšanas laikā)
- Smailās kondilomas ir redzami izaugumi ar robainām malām maksts un anālās atveres apvidū. Iekšējās kondilomas ir redzamas tikai ārsta apmeklējuma laikā.
- Neregulāra viegla asiņošana pēc dzimumakta, īpaši menstruālā cikla vidū
- Izdalījumi, kuriem ir neparasta krāsa, smarža, konsistence
- Neregulārs mēneša cikls
Pirmās pazīmes var nebūt, viss ir atkarīgs no HPV veida, imūnsistēmas aizsargājošajām īpašībām. Tas ir nopietns drauds, jo dzemdes kakla displāzija var noritēt kā slēpts process daudzus gadus. Dzemdes kakla displāzijas dzēšanu kā riska faktoru var novērst tikai ar izmeklējumu un skrīninga palīdzību. Ārsti iesaka visām sievietēm pēc 18 gadu vecuma apmeklēt ginekologu un veikt diagnostiku - gan klīnisko, gan instrumentālo, laboratorisko.
 [ 15 ]
[ 15 ]
Izdalījumi dzemdes kakla displāzijas gadījumā
Izdalījumi, kas varētu liecināt par dzemdes kakla displāziju, visbiežāk tiek atklāti izmeklējumu laikā uz ginekoloģiskā krēsla vai ņemot materiālu citoloģijai. No dzemdes kakla kanāla var izdalīties noteikts daudzums gļotu šķidruma. Tā īpašības un raksturlielumus nosaka nevis pati dzemdes kakla infekciozā infekcija, bet gan vienlaicīgas, saistītas infekcijas, visbiežāk bakteriālas vai vīrusu. Arī izdalījumi ar dzemdes kakla displāziju var būt saistīti ar erozīviem procesiem. Nedaudz sīkāk par specifiskajām izdalījumu pazīmēm:
- Bagātīgi, balti un biezi izdalījumi ir pārslu veidā un tiem ir raksturīga smaka. Tās ir kolpīta pazīmes, kas var būt saistītas ar dzemdes kakla displāziju.
- Nelieli izdalījumi, kas sajaukti ar asinīm vai strutas, var liecināt par erozīviem procesiem, īpaši, ja tie parādās pēc dzimumakta.
- Izdalījumi, ko pavada nieze, sāpes, dedzināšana, ir vīrusu vai baktēriju infekcijas pazīme, kas visbiežāk saistīta ar STS (seksuāli transmisīvām slimībām).
- Izdalījumi, kuru daudzums palielinās cikla otrajā pusē, kopā ar akūtu niezi un dedzināšanu – dzimumorgānu herpes simptoms. Tas savukārt ir faktors, kas provocē dzemdes kakla displāziju.
- Asiņaina izdalījumi, stipri vai niecīgi, ir bīstama pazīme. CIN trešajā stadijā raksturo ne tik daudz sāpes, cik no maksts izdalītā šķidruma īpašības.
Lai noteiktu izdalījumu cēloni, jebkurā gadījumā ar vienu izmeklējumu nepietiek, nepieciešama bakterioloģiskā kultūra, citoloģija un citi laboratorijas testi. Ja laikus iziet cauri visiem diagnostikas posmiem, procesu var apturēt sākotnējā stadijā un novērst patoloģisku transformāciju attīstību dzemdes kakla epitēlija šūnās.
Sāpes dzemdes kakla displāzijā
Sāpes dzemdes kakla intraepiteliālās neoplāzijas gadījumā ir draudošs simptoms, kas var nozīmēt, ka dzemdes kakla displāzija jau ir progresējusi līdz III stadijai. Pirmo divu stadiju CIN tiek uzskatīta par fona slimību un nav saistīta ar onkoloģiskiem procesiem. Parasti displāzija rodas bez ievērojamām klīniskām pazīmēm, var būt nelieli simptomi (izdalījumi, nieze), kas raksturīgi vienlaicīgām slimībām.
Kādos gadījumos var rasties sāpes ar dzemdes kakla displāziju?
- Visi iekaisuma procesi, kas saistīti ar iegurņa orgāniem - PID:
- Akūts endometrīts - sāpes pavada drudzis un drebuļi
- Ooforīts, vienpusējs vai divpusējs, bieži vien ir infekciozas izcelsmes( mikoze, kandidoze, viss, kas saistīts ar STS).Iekaisums olnīcās izraisa sāpes vēdera lejasdaļā, bieži vien ar izdalījumiem.
- Endometrīts akūtā fāzē - sāpes vēdera lejasdaļā
- Miometrīts - sāpes, vēdera uzpūšanās, drudzis
- Salpingīts izpaužas ar sāpīgiem simptomiem menstruālā cikla beigās.
- Adnexīts subakūtā vai akūtā procesa gaitā ir saistīts ar stiprām sāpēm
Iegurņa orgānu iekaisums (PID) ir etioloģiski saistīts ar infekcijām, vīrusiem un baktēriju bojājumiem. Tieši šī "bāze" tiek uzskatīta par labvēlīgu dzemdes kakla displāzijas attīstībai progresējošas slimības rezultātā.
- Dzemdes kakla displāzija, kas progresē līdz III stadijai, kad divas trešdaļas epitēlija slāņu ir pakļautas izmaiņām. Sāpju simptoms ilgst diezgan ilgu laiku, ir velkoša rakstura, bieži ar izdalījumiem (asinis, smaka, netipiska konsistence). Sāpes var parādīties pat bez stresa faktora, miera stāvoklī, un reti ir griezošas vai akūtas. Šādos gadījumos tiek noteikta provizoriska diagnoze - dzemdes kakla vēzis, kas prasa precizēšanu (procesa lokalizācija, bojājuma pakāpe).
Visbiežāk sāpes CIN ir faktoru klīniska izpausme, kas izraisa displāziju. Tie ietver, pirmkārt, vīrusu infekcijas (HPV) un gandrīz visu seksuāli transmisīvo slimību (STS) klāstu.
Kur tas sāp?
Posmi
Mūsdienu praktiķi izmanto jaunu PVO izstrādātu klasifikāciju. Dzemdes kakla displāzija tiek definēta kā trīs pakāpju CIN atkarībā no procesa smaguma pakāpes:
- Šūnu struktūras izmaiņas ir nelielas. Tā ir zemas pakāpes displāzija jeb CIN I. Diagnoze jāprecizē ar laboratorijas testiem un skrīninga izmeklējumiem.
- Epitēlija šūnu struktūra ir pakļauta izteiktai transformācijai. Tā ir vidēji smaga dzemdes kakla displāzija jeb CIN II.
- CIN III tipiska aina ir redzamas patoloģiskas izmaiņas divās trešdaļās epitēlija slāņu. Šūnu morfoloģija un funkcijas ir skaidri traucētas, šī stadija tiek diagnosticēta kā smaga (smaga CIN). Iespējams, ka tā vēl nav vēzis, bet diagnoze tiek definēta kā robeža starp karcinomu in situ un progresējošu onkoloģijas formu.
Dzemdes kakla displāziju nevajadzētu jaukt ar citu nozoloģiju - eroziju. Saskaņā ar ICD 10 klasifikāciju erozija ir epitēlija apvalka defekts, kas reģistrēts XIV klasē ar kodu N 86. Terminoloģiskā "dzemdes kakla displāzijas" definīcija tika pieņemta 1953. gadā, pēc tam 1965. gadā Pirmajā eksfoliatīvās citoloģijas kongresā šis termins tika apstiprināts. Desmit gadus vēlāk, 1975. gadā, notika vēl viens starptautisks forums (II kongress par patoloģiskām izmaiņām dzemdes kakla slimībās).
Dzemdes kakla displāziju nolēmta saukt par dzemdes kakla intraepiteliālo neoplāziju (CIN) jeb CIN. Dzemdes kakla intraepiteliālā neoplāzija kā diagnoze tika iedalīta 3 pakāpēs:
- 1. pakāpe – viegla.
- Otrā pakāpe – mērena.
- 3. pakāpe – smaga, pievienota karcinoma in situ (sākotnējā, preinvazīvā stadija).
Vispārpieņemtajā ICD 10 klasifikācijā dzemdes kakla displāzijas diagnoze tiek reģistrēta šādi:
1. XIV klase, kods N87
- N87.0 – viegla dzemdes kakla displāzija, CIN I pakāpe.
- N87.1 – mērena dzemdes kakla displāzija, dzemdes kakla intraepiteliālā neoplāzija (CIN) II pakāpe.
- N87.2 – atklāta dzemdes kakla displāzija BCN (CIN citur neprecizēta), citur neklasificēta. Šis kods neietver CIN III pakāpi.
- N87.9 – CIN – neprecizēta dzemdes kakla displāzija.
Karcinoma in situ tiek apzīmēta ar kodu D06 vai kā III pakāpes dzemdes kakla intraepiteliālā neoplāzija (CIN).
Komplikācijas un sekas
CIN sekas ir tieši saistītas ar diagnosticēto slimības stadiju. Kopumā lielākā daļa sieviešu rūpējas par savu veselību un regulāri apmeklē ārstu profilaktiskām pārbaudēm. Tas būtiski ietekmē displāzijas ļaundabīguma risku. Saskaņā ar statistiku, 95% daiļā dzimuma pārstāvju ginekologa uzraudzībā veiksmīgi tiek galā ar tādu kaiti kā dzemdes kakla displāzija.
Diagnostika dzemdes kakla displāzija
Displāzija ir raksturīga dzemdes kakla epitēlija šūnu audu transformācija. Attiecīgi diagnostikas mērķis ir noteikt izmaiņas endocervikālo šūnu struktūrā.
CIN (dzemdes kakla displāzijas) diagnoze balstās uz 7 pazīmēm, kas nosaka šūnu struktūras morfoloģiju:
- Cik lielā mērā palielinās šūnas kodola izmērs?
- Izmaiņas kodola formā.
- Kā palielinās kodola krāsas blīvums.
- Kodola polimorfisms.
- Mitožu raksturojums.
- Netipisku mitožu klātbūtne.
- Nobriešanas neesamība vai noteikšana.
Diferenciālā diagnoze
Dzemdes kakla displāzijai nepieciešama rūpīga pārbaude, un diferenciāldiagnoze ir obligāta.
Diferenciāldiagnostika ir nepieciešama, jo dzemdes kakla epitēlija slānim ir slāņaina struktūra. Turklāt pati dzemdes kakla daļa sastāv no neliela muskuļu audu slāņa, tajā ir arī saistauds, asins un limfvadi un pat nervu gali. Šāda sarežģīta dzemdes kakla struktūra prasa precizējumu, ja ārsts šaubās par diagnozi, īpaši displāzijas procesos.
Dzemdes kakla displāzija, ar ko to var sajaukt?
Diferenciāldiagnozei jāizslēdz šādas slimības:
- Dzemdes kakla erozija grūtniecības laikā, ko izraisa izmaiņas hormonālajā vadībā un dažu šūnu slāņu nobīde. Augļa nēsāšanas procesā šādas izmaiņas tiek uzskatītas par normālām.
- Erozīvi procesi, epitēlija audu defekti - patiesa erozija. Gļotādas traumas cēlonis var būt jebkas - tamponi, sārmaini līdzekļi, medikamentozā terapija, intrauterīnā kontracepcija, instrumentālas procedūras bez atbilstošas ārsta apmācības un kvalifikācijas. Gadās, ka erozija rodas kā neizbēgamas plānotas ķirurģiskas iejaukšanās sekas. Mikroskopā var parādīties limfocīti, plazmas šūnas un citi šūnu elementi, kas norāda uz šūnu transformācijas sākumu. Tomēr kombinācijā ar citiem izmeklēšanas kritērijiem tas viss drīzāk var izslēgt displāziju un apstiprināt erozīvus bojājumus.
- Infekcionālas etioloģijas cervicīts. Tas ir iekaisuma process dzemdes kakla epitēlija apvalkā, kas ir diezgan izplatīts. Lieta ir tāda, ka epitēlijs principā ir ļoti jutīgs un uzņēmīgs pret daudzu faktoru ietekmi. Infekcijas izraisītājs var izraisīt iekaisumu pirmajos divos audu slāņos. Hlamīdijas, kā parasti, skar cilindriskās šūnas, kā arī gonokokus. Citas infekcijas var izraisīt pseidotumora procesu vai čūlu veidošanos. Diferenciāldiagnostikai jāprecizē un jāatdala nozoloģijas, vēlams, nosakot infekciozā iekaisuma izraisītāja veidu.
- Slimības (STS), kas tiek pārnestas neaizsargāta dzimumakta laikā. Trihomoniāze sniedz gandrīz visos aspektos līdzīgu priekšstatu par dzemdes kakla displāziju.
- Venerālās slimības (sifiliss), Treponemapallidum sniedz epitēlija bojājumu ainu, kas līdzīga displāziskām izmaiņām.
- Herpetiskas infekcijas. Slimības gadījumā ir jānosaka herpes veids un veids.
- Hiperplāzija (polipam līdzīga augšana).
- Dzemdes kakla polipi – veids un veids (fibrozi, iekaisīgi, pseidosarkomatozi, asinsvadu un citi).
- Leikoplakija.
- Volfa kanāla atlikušie fragmenti.
- Dzemdes kakla atrofija zema estrogēna līmeņa dēļ.
- Plakanšūnu papiloma kā labdabīgs audzējs.
- Hiperkeratoze.
- Endometrioze.
- Protozoālu infekcijas (amebiāze).
- Dzemdes kakla displāziju vairumā gadījumu izraisa HPV (papilomas vīruss), taču ir nepieciešama arī veida un veida noteikšana.
Diferenciālizmeklēšana ir klasisks procedūru kopums ginekoloģijā:
- Pacienta anamnēzes un sūdzību apkopošana.
- Pārbaude, tostarp ar medicīnisko spoguļu palīdzību.
- Citoloģija.
- Kolposkopija, kā norādīts.
- Materiāla savākšana histoloģijai – biopsijai.
- Papildus ir iespējama transvagināla ultraskaņa, PCR analīze, vispārējas un detalizētas asins un urīna analīzes.
Kurš sazināties?
Profilakse
Dzemdes kakla displāzija ir nopietna diagnoze, epitēlija audu stāvoklis draudīgi tendēts uz onkopatoloģiju. Tāpēc profilaksei jābūt visaptverošai un regulārai. Dzemdes kakla vēzis kā viens no CIN attīstības riskiem sākas ar pirmsvēža ginekoloģiskām slimībām. Viena no efektīvākajām profilakses metodēm šajā jomā tiek uzskatīta par sistemātisku skrīningu. Jau 2004. gadā starptautiskā ginekologu kopiena apstiprināja rezolūciju par pilnīgu skrīninga pārbaudi visām sievietēm, sākot no 20 līdz 25 gadu vecumam. Pārbaudes ieteicams veikt vismaz reizi 2 gados līdz klimaktēriskā perioda sasniegšanai (50–55 gadi). Pēc tam profilaktiskā pārbaude tiek noteikta ik pēc 3–5 gadiem, lai gan pacientes pēc savas vēlēšanās to var veikt biežāk.
Dzemdes kakla displāzijas profilakses programma ļauj agrīnā stadijā identificēt patoloģiski izmainīta epitēlija zonas un savlaicīgi veikt pasākumus, lai tās apturētu. Jāatzīmē, ka skrīnings nav 100% veids, kā novērst HPV (papilomas vīrusa) attīstību, to var apturēt tikai ar vakcināciju.
Vakcīnas ir efektīvas pret visiem onkogēniem infekcijas un vīrusu izraisītājiem, un tās ir ieteicamas sievietēm reproduktīvā vecumā. Šādi pasākumi kopā ar regulāru citoloģiju ievērojami samazina dzemdes kakla vēža gadījumu skaitu un kopumā glābj tūkstošiem dzīvību.
Tādējādi dzemdes kakla displāzijas profilakse jeb, pareizāk sakot, tās pārvēršanās III stadijā, sastāv no šādām darbībām:
- Savlaicīga ginekologa apmeklējums, vismaz reizi gadā.
- Visaptveroša jebkura infekcijas vai vīrusu izraisīta patogēna ārstēšana.
- Veselīgs uzturs un dzīvesveids kopumā. Atteikšanās no kaitīgiem ieradumiem - smēķēšanas, alkohola lietošanas, neregulārām seksuālām attiecībām.
- Ievērojot personīgās higiēnas pamatnoteikumus.
- Kokvilnas apakšveļas lietošana, atteikšanās no moderniem eksperimentiem ar sintētiskām stringbiksītēm un citiem "priekiem", kas bieži noved pie iekaisuma procesiem.
- Kontracepcija kā barjera pret infekcijām, īpaši STS (seksuāli transmisīvām slimībām).
- Vakcinācija pret papilomas vīrusu.
- Regulāra dzemdes, dzemdes kakla un iegurņa orgānu pārbaude (PAP tests, citoloģija, biopsija, ja indicēts).
Ieteikumi displāzijas patoloģiju attīstības profilaksei sievietēm dažādās vecuma kategorijās:
- Pirmajai profilaktiskajai pārbaudei jānotiek ne vēlāk kā 20–21 gada vecumā (vai pirmajā gadā pēc dzimumakta sākuma).
- Ja Papa tests ir negatīvs, profilaktiski jāapmeklē ginekologs vismaz reizi divos gados.
- Ja sievietei, kas vecāka par 30 gadiem, ir normāli Papa testi, viņai joprojām jāapmeklē ārsts vismaz reizi 3 gados.
- Sievietes, kas vecākas par 65–70 gadiem, var pārtraukt apmeklēt ginekologu un veikt pārbaudes, ja citoloģijas rezultāti ir normāli. Profilaktiskās pārbaudes jāturpina biežu pozitīvu Pap testu gadījumā līdz 50–55 gadu vecumam.
Daudzās attīstītajās valstīs pastāv iedzīvotāju izglītošanas programmas, kuru ietvaros tiek veikts skaidrojošs darbs par vēža draudiem un to profilaksi. Tomēr ne programmas, ne rīkojumi valdības līmenī nevar aizstāt veselo saprātu un vēlmi saglabāt savu veselību. Tāpēc dzemdes kakla vēža un displāzijas izmaiņu profilaksei jābūt apzinātai un brīvprātīgai lietai, katrai saprātīgai sievietei vajadzētu saprast profilaktisko pārbaužu nozīmi un regulāri tās veikt, lai izvairītos no nopietnām sekām.
Prognoze
Dzemdes kakla displāzija vēl nav vēzis, šāda diagnoze norāda tikai uz patoloģiskā procesa ļaundabīguma risku. Saskaņā ar statistiku, aptuveni 25–30% pacientu, kuri atteicās no sarežģītas ārstēšanas un regulārām pārbaudēm, nonāk onkoklīnikā. Ir arī citi skaitļi, optimistiskāki. 70–75% (dažreiz vairāk) ar diagnostikas palīdzību, rūpīgi izvēlētu ārstēšanas kursu, tostarp radikālām metodēm, tiek pilnībā izārstēti un pēc tam veic tikai profilaktiskas pārbaudes. Ir acīmredzams, ka lielākā daļa sieviešu joprojām ir uzmanīgākas pret savu veselību un veiksmīgi pārvar slimību.
Lai informācija būtu pārliecinošāka, dzemdes kakla displāzijas prognozi formulēsim šādi:
- Katram trešajam pacientam, kam diagnosticēta CIN, nebija slimības simptomu. Displāzija tika atklāta nejauši ārsta veiktās ikdienas pārbaudes laikā.
- Mūsdienu medicīna spēj veiksmīgi cīnīties pret dzemdes kakla vēzi, ja vien savlaicīgi tiek atklāta dzemdes kakla epitēlija oderējuma patoloģija.
- Ķirurģiska ārstēšana dzemdes kakla displāzijas diagnosticēšanai ir indicēta 80-85% gadījumu.
- Displāzijas procesu recidīvi ir iespējami 10–15 % gadījumu pat pēc veiksmīgas ārstēšanas. Tie parasti tiek atklāti profilaktisko pārbaužu laikā 1,5–2 gadus pēc operācijas.
- Patoloģijas attīstības atkārtošanos var izskaidrot ar neprecīzu apgabala izgriešanu ar netipiskām šūnām vai papilomas vīrusa noturības gadījumā.
- Grūtniecības laikā I stadijas displāziju var neitralizēt, spēcīgi pārstrukturējot sievietes hormonālo, imūnsistēmu un citas sistēmas.
- Dzemdes kakla displāzija netraucē dabiskas dzemdības un nav stingra norāde uz ķeizargriezienu.
- Ar CIN mērenā stadijā prognoze ir vairāk nekā labvēlīga. Tikai 1% pacientu turpina ārstēšanu patoloģijas pārveidošanas II un III stadijā dēļ.
- 10–15% sieviešu ar II stadijas dzemdes kakla displāziju turpina kompleksu terapiju, jo process attīstās līdz III stadijai (tas notiek 2–3 gadu laikā).
- Displāzijas pāreja uz III stadiju un dzemdes kakla vēzi novērojama 25–30% sieviešu, kuras nav saņēmušas ārstēšanu, un 10–12% pacientu, kuri ir izgājuši pilnu terapeitisko pasākumu kursu.
- Vairāk nekā 75–80 % sieviešu, kurām agrīnā stadijā tiek diagnosticēts CIN, pilnībā atveseļojas 3–5 gadu laikā.
Dzemdes kakla displāzija kā asimptomātisks process, kas attīstās diezgan lēni, ginekologiem joprojām ir grūts, bet pārvarams uzdevums. Šī problēma tiek atrisināta īpaši veiksmīgi, ja sieviete izprot slimības nopietnību un apzināti savlaicīgi veic profilaktiskās pārbaudes, tostarp visu nepieciešamo diagnostisko testu komplektu. Dzemdes kakla displāzija nav onkoloģija, bet tomēr pirmais trauksmes signāls par draudiem. Risku ir vieglāk novērst un neitralizēt pašā attīstības sākumā.

