Raksta medicīnas eksperts
Jaunas publikācijas
Kakla artēriju ateroskleroze
Last reviewed: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
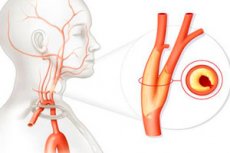
Starp daudzajām asinsvadu slimībām diezgan izplatīta ir miega artēriju ateroskleroze. Tā ir hroniska patoloģija, ko pavada holesterīna metabolisma traucējumi un kas var izraisīt dzīvībai bīstamas komplikācijas. Slimības attīstība ir lēna, progresējoša un bieži vien asimptomātiska. Visbiežākā komplikācija ir išēmisks insults.
Epidemioloģija
Neietekmējot iespējamos miega artērijas aterosklerozes cēloņus, slimības tendences klātbūtnē uz iekšējām asinsvadu sieniņām notiek pakāpeniska holesterīna nogulšņu nogulsnēšanās. Bojājumu klīniskās pazīmes parādās, kad artēriju trauks sašaurinās par vairāk nekā 50%: tieši tad pacienti sāk meklēt medicīnisko palīdzību.
Aterosklerotiskie nogulumi visbiežāk aizpilda miega artērijas kakla segmentu un ir neliela garuma. Patoloģiskā procesa smagumu vērtē pēc asinsvadu lūmena sašaurināšanās pakāpes attiecībā pret normālu asinsvada segmentu, kas atrodas aiz skartās zonas.
Neskaitāmi zinātnieku pētījumi ir parādījuši, ka, ja iekšējās miega artērijas stenoze pārsniedz 70% no tās lūmena, išēmiska insulta risks palielinās 5 reizes. Asins piegāde smadzenēm notiek galvenokārt no iekšējo miega artēriju pāra un mugurkaula artēriju pāra. Ar artēriju stenozi, kas pārsniedz 70% no tās lūmena, tiek traucēti asins plūsmas pamatparametri, kas noved pie mikrotrombu veidošanās, iekšējās asinsvadu sieniņas bojājumiem, aterosklerotisko nogulšņu nestabilitātes un to atdalīšanās. Pārvietojoties pa asinsvadu, tajā iesprūst patoloģiski elementi, kas noved pie atbilstošās smadzeņu zonas išēmijas un tās neatgriezeniskiem bojājumiem. [ 1 ]
Miega artēriju ateroskleroze ir viena no patoloģijām, kas ietilpst cerebrovaskulāro slimību struktūrā, kas daudzos gadījumos beidzas ar nāvi. Patoloģijas izplatība ir 6 tūkstoši gadījumu uz simts tūkstošiem iedzīvotāju. Dominējošais pacientu vecums ir no 55 gadiem.
Visbiežāk slimība skar:
- bifurkācijas zona, kur miega artērija sazarojas iekšējā un ārējā;
- iekšējās miega artērijas atvere (daļa, kas atrodas vistuvāk atzarojuma vietai);
- mugurkaula artēriju atvere;
- iekšējās miega artērijas sifons (lieces zona pie galvaskausa ieejas).
Šī lokalizācija ir saistīta ar faktu, ka šajās zonās ir plūsmas turbulence, kas palielina kuģu iekšējās sienas bojājumu iespējamību.
Cēloņi miega artēriju ateroskleroze
Karotīdo artēriju ateroskleroze var attīstīties daudzu iemeslu ietekmē, piemēram:
- tauku metabolisma traucējumi, kopējā holesterīna un zema blīvuma lipoproteīnu līmeņa paaugstināšanās, augsta blīvuma lipoproteīnu līmeņa pazemināšanās;
- sistemātiska asinsspiediena paaugstināšanās, hipertensija;
- cukura diabēts, ilgstoši augsts glikozes līmenis asinīs;
- liekais svars, fiziskās aktivitātes trūkums;
- smēķēšana, citi slikti ieradumi;
- slikta uztura, pārmērīgs dzīvnieku tauku patēriņš augu produktu trūkuma fonā, ātrās ēdināšanas un zemas kvalitātes pusfabrikātu ļaunprātīga izmantošana;
- regulārs stress utt.
Svarīgi atzīmēt, ka visi miega artērijas aterosklerozes cēloņi joprojām nav zināmi un tiek pētīti. Zinātnieki par pamatcēloni min ilgstošu hiperlipidēmiju, kas noved pie holesterīna plātnīšu uzkrāšanās uz artēriju asinsvadu sieniņām. Turklāt notiek saistaudu pavedienu un kalcija sāļu nogulsnēšanās parietālā audos. Plātnītes pakāpeniski palielinās, maina formu, bloķējot asins lūmenu.
Ģenētiskajai predispozīcijai ir liela nozīme sākotnējā "sliktā" holesterīna un triglicerīdu satura palielināšanā, un kopumā situācija pasliktinās, parādoties hroniskām slimībām, kas saasina minerālvielu un tauku metabolisma traucējumus. [ 2 ] Šādas hroniskas patoloģijas ietver:
- Hipertensija, ilgstoša asinsspiedienu pazeminošu zāļu lietošana (antihipertensīvie līdzekļi negatīvi ietekmē lipīdu procesu gaitu).
- Cukura diabēts (īpaši insulīnatkarīgais tips) noved pie agrīnas aterosklerozes attīstības, ko izraisa tauku metabolisma traucējumi, aterogēno lipoproteīnu satura palielināšanās asinīs un kolagēna ražošanas palielināšanās ar sekojošu nogulsnēšanos uz asinsvadu sienām.
- Vairogdziedzera patoloģijas un hipotireozi pavada smaga holesterīna līmeņa paaugstināšanās uz normāla β-lipoproteīnu līmeņa fona.
- Podagras artrītu gandrīz vienmēr pavada hiperlipidēmija, kas ir minerālvielu un tauku metabolisma traucējumi.
- Infekcijas un iekaisuma procesi, piemēram, herpes simplex vīruss un citomegalovīruss, bieži izraisa fona lipīdu metabolisma traucējumus (aptuveni 65% gadījumu).
Riska faktori
Faktorus, kas netieši ietekmē miega artērijas aterosklerozes attīstību, var iedalīt šādās kategorijās:
- Pastāvīgi faktori, kurus nevar novērst.
- Pārejoši faktori, kurus var novērst.
- Potenciāli pārejoši faktori, kurus var daļēji novērst.
Pirmajā nemainīgo faktoru kategorijā ietilpst:
- Vecums, jo aterosklerotisko izmaiņu risks ievērojami palielinās līdz ar vecumu. Miega artēriju ateroskleroze īpaši bieži tiek konstatēta pacientiem, kas vecāki par 45 gadiem.
- Vīriešu dzimums, jo vīriešiem ir nosliece uz agrāku aterosklerozes sākumu. Turklāt slimība vīriešiem ir daudz biežāk sastopama, kas var būt saistīts ar lielāku kaitīgu vīriešu ieradumu procentuālo daļu, lielāku tieksmi ēst taukainu pārtiku.
- Nevēlama iedzimtība, jo ateroskleroze bieži tiek “pārmantota” pa ģimenes līnijām. Ja vecākiem ir diagnosticēta miega artērijas ateroskleroze, bērniem ir paaugstināts risks saslimt ar šo slimību agrīnā vecumā (pirms 50 gadu vecuma). [ 3 ], [ 4 ]
Otrajā pārejošo faktoru kategorijā ietilpst tie, kurus katra persona var patstāvīgi novērst, mainot savu dzīvesveidu:
- Smēķēšana, ko pavada ārkārtīgi negatīva darvas un nikotīna ietekme uz asinsvadu sieniņām. Tas attiecas gan uz intensīviem smēķētājiem, gan uz pasīviem smēķētājiem, kuri daudzus gadus ieelpo cigarešu dūmus un paši nesmēķē.
- Slikts uzturs, kas saistīts ar dzīvnieku tauku un pārtikas produktu ar augstu holesterīna saturu pārsvaru.
- Mazkustīgs dzīvesveids, kas veicina lipīdu metabolisma traucējumus un citu cēloņsakarību (aptaukošanās, diabēts utt.) rašanos.
Trešajā kategorijā ietilpst faktori, kurus var daļēji novērst – piemēram, ārstēt esošās slimības, nodibināt kontroli pār tām, lai novērstu recidīvus. Slimību provocējošie faktori var būt:
- Hipertensija, kas izraisa asinsvadu sienas caurlaidības palielināšanos, bloķējošas plāksnes veidošanos un miega artēriju elastības pasliktināšanos.
- Lipīdu metabolisma traucējumi, kam raksturīgs augsts holesterīna un triglicerīdu līmenis.
- Diabēts un aptaukošanās, ko pavada tas pats lipīdu metabolisma traucējums.
- Toksiska un infekcioza iedarbība, kas bojā asinsvadu iekšējās sienas, kas veicina aterosklerotisko plākšņu nogulsnēšanos uz tām.
Ir ļoti svarīgi zināt galvenos faktorus, kas var veicināt miega artēriju aterosklerozes attīstību. Tas ir nepieciešams, pirmkārt, lai izprastu slimības profilakses pamatus, palēninātu un atvieglotu tās gaitu. [ 5 ], [ 6 ]
Pathogenesis
Termins "ateroskleroze" ir divu vārdu apvienojums: atero (putra) un skleroze (cieta). Attīstoties patoloģijai, holesterīns, šūnu sadalīšanās produkti, kalcija sāļi un citas sastāvdaļas nogulsnējas asinsvados. Slimība attīstās lēni, bet vienmērīgi progresē, kas ir īpaši pamanāms pacientiem ar paaugstinātu holesterīna līmeni asinīs, paaugstinātu asinsspiedienu, diabētu utt. Jebkura bojājoša faktora ietekme uz asinsvada sieniņu izraisa lokālu iekaisuma reakciju. Limfocīti caur asinsrites sistēmu nonāk bojātajā zonā, sākas iekaisums. Tā organisms cenšas tikt galā ar bojājumiem. Pakāpeniski šajā zonā veidojas jauni audi, kuru spēja ir piesaistīt asinsritē esošo holesterīnu. Kad holesterīns nosēžas uz asinsvada sieniņas, tas oksidējas. Limfocīti uztver oksidēto holesterīnu un iet bojā, atbrīvojot vielas, kas veicina jaunu iekaisuma ciklu. Mainīgi patoloģiskie procesi provocē aterosklerotisku veidojumu veidošanos un augšanu, pakāpeniski bloķējot asinsvadu lūmenu. [ 7 ]
Triglicerīdi, holesterīns un lipoproteīni ir iesaistīti koronārās sirds slimības, īpaši aterosklerozes, patoģenēzē. [ 8 ], [ 9 ] Ir pierādīts, ka samazināta augsta blīvuma lipoproteīnu (ABL) koncentrācija un paaugstināts triglicerīdu līmenis ir atbildīgs par aterosklerotisko bojājumu rašanos. [ 10 ] Nacionālās holesterīna izglītības programmas ieteikumos ABL līmenis zem 1 mmol/l tiek uzskatīts par robežvērtību, zem kuras pacienti tiek uzskatīti par pakļautiem koronārās sirds slimības attīstības riskam.
Miega artērijas ir vissvarīgākie asinsvadi cilvēka ķermenī. Caur šīm artērijām tiek barotas visas galvas struktūras, tostarp smadzenes, kas patērē vismaz 1/5 no kopējā skābekļa tilpuma, kas nonāk asinsritē. Ja miega artēriju lūmenis sašaurinās, tas ir neizbēgami un ārkārtīgi negatīvi ietekmē smadzeņu darbību.
Parasti veselam traukam ir gluda iekšējā siena, bez jebkādiem bojājumiem vai papildu ieslēgumiem. Kad nogulsnējas holesterīna plāksnes, tās norāda uz aterosklerozes attīstību: plāksnīšu sastāvu parasti pārstāv kalcija-tauku nogulsnes. Palielinoties patoloģisko veidojumu izmēram, tiek traucēta asins plūsma miega artērijās.
Parasti aterosklerotiskas izmaiņas miega artērijās nav primāras un parādās pēc citu artēriju bojājumu. Slimības agrīnās stadijas nav stenotiskas un neizraisa asinsvadu lūmena sašaurināšanos. Tomēr, slimībai progresējot, situācija pasliktinās, tiek traucēta smadzeņu trofika, ko var vēl vairāk sarežģīt išēmisks vai hemorāģisks insults.
Miega artērijām ir jāstrādā nepārtraukti, jo smadzenēm vienmēr ir nepieciešams skābeklis un barības vielas. Tomēr daudzu iemeslu ietekmē veidojas ateroskleroze, pasliktinās asinsrite un rodas smadzeņu barības vielu deficīts. [ 11 ]
Simptomi miega artēriju ateroskleroze
Miega artēriju aterosklerozes klātbūtne ne vienmēr ir aizdomas, jo patoloģija bieži norit gandrīz asimptomātiski vai simptomi ir dažādi un nespecifiski. Lielākajai daļai pacientu pirmās pazīmes parādās tikai pēc ievērojamas artērijas bloķēšanas - tas ir, vēlīnā attīstības stadijā. Ņemot to vērā, ārsti cenšas pievērst uzmanību riska faktoriem, lai laikus aizdomas par aterosklerozi un noteiktu atbilstošu ārstēšanu. Acīmredzamas slimības pazīmes var uzskatīt par dažāda mēroga išēmiskiem insultiem un vispārējām smadzeņu izpausmēm.
- Pārejošas išēmiskas lēkmes attīstās, kad nelielas aterosklerotisku nogulšņu daļiņas atdalās un bloķē nelielu smadzeņu asinsvadu, kas apgādā noteiktu smadzeņu zonu. Šī zona pārstāj saņemt uzturu un iet bojā. Iespējamie simptomi ir īslaicīga ekstremitāšu paralīze (ilgst no vairākām minūtēm līdz vairākām stundām), runas un atmiņas problēmas, pēkšņa īslaicīga redzes pasliktināšanās vienā acī, pēkšņs reibonis un ģībonis. Šādu lēkmju rašanās ir nopietna norāde uz insulta risku tuvākajā nākotnē. Lai novērstu komplikācijas, pacientam nekavējoties jākonsultējas ar ārstu.
- Akūts išēmisks smadzeņu asinsrites traucējums ir nelabvēlīga iekšējās miega artērijas akūtas nosprostošanās sekas un izraisa nervu šūnu bojāeju ar daļēju dažu smadzeņu funkciju zudumu. Katrs trešais pacients mirst, un katrs otrais kļūst smagi invalīds.
- Hronisku smadzeņu asinsrites mazspēju izraisa smadzeņu struktūru asinsapgādes nepietiekamība, ko izraisa artēriju stenoze. Smadzeņu šūnas ir pārslogotas, kas ietekmē intracelulāro mehānismu un starpšūnu savienojumu darbību. Simptomus nevar saukt par specifiskiem: pacienti sūdzas par trokšņa sajūtu galvā, biežu reiboni, "mušu" parādīšanos acīs, nestabilu gaitu utt.
Pirmās pazīmes
Klīniskā attēla intensitāte un bagātība var atšķirties, bet visbiežāk sastopamās pazīmes ir:
- Galvassāpes izjūt lielākā daļa pacientu ar miega artērijas aterosklerozi. To rašanās liecina par uztura trūkumu smadzeņu struktūrās, kas saistīts ar nepietiekamu asins piegādi. Sākumā pacienti ziņo par epizodisku, pārejošu diskomfortu. Laika gaitā sāpes pastiprinās, lēkmes kļūst ilgākas un biežākas, un sāk traucēt vairākas reizes dienā. Pēc pretsāpju līdzekļu lietošanas problēma pilnībā neizzūd un uz īsu brīdi. Sāpju raksturojums: durošas, urbjošas, spiedošas, ar dominējošu lokalizāciju pierē, deniņiem un vainaga daļā (dažreiz - pa visu galvas virsmu).
- Reibonis var rasties pats par sevi vai kombinācijā ar galvassāpju lēkmi. Šis simptoms norāda uz pieaugošu trofisku traucējumu smadzeņu struktūrās, kā arī problēmām frontāli-temporālajās daivās un smadzenītēs. Turklāt var būt traucēta telpiskā orientācija un samazināties sniegums. Progresējošos gadījumos pacients cenšas vairāk apgulties, lai atvieglotu stāvokli. Reiboņa lēkme var ilgt no 2-3 minūtēm līdz vairākām stundām. Biežums ir individuāls. Situācijai pasliktinoties, simptoms pastiprinās.
- Paroksizmāla slikta dūša un vemšana, kas nesniedz atvieglojumu, arī liecina par smadzeņu barības vielu nepietiekamību. Vemšanas lēkmes parasti ir vienreizējas, retāk – vairākas.
- Astēnija, nogurums un dažreiz miegainība izpaužas asinsspiediena pazemināšanās vai paaugstināšanās fonā. Vājums un izsīkums var būt jebkurā diennakts laikā un pat no rīta pēc pamošanās. Šo stāvokli bieži pavada vispārēja nomāktība, ārējo reakciju pasliktināšanās un neuzmanība. Lai izvairītos no bīstamām situācijām, šādiem pacientiem nav ieteicams vadīt automašīnu, strādāt ar dažādiem mehānismiem vai vienkārši iziet no mājas bez pavadoņa.
- Miega traucējumi izpaužas kā biežas pamošanās, pēc kurām cilvēkam ir grūti aizmigt. No rīta pacients jūtas izsmelts, nav atpūties, un tas turpinās ilgu laiku. Bez ārstēšanas nav runas par neatkarīgu nervu sistēmas funkcionālo atjaunošanu.
- Progresējoši garīgi traucējumi visbiežāk izpaužas kā neirotiski sindromi: obsesīvi kompulsīvi, hipohondriski, trauksmes traucējumi. Pacientus nomoka dziļi un ilgstoši depresīvi stāvokļi, kurus nav iespējams koriģēt ar psihoterapeitisku korekciju. Organisku smadzeņu bojājumu gadījumā serotonīna ražošana tiek nomākta, kam nepieciešama atbilstoša terapija. Tomēr bez tiešas miega artērijas aterosklerozes ārstēšanas funkcionālo atveseļošanos nevar panākt.
- Miastēnija rodas, ja ir traucējumi frontālās daivas darbībā. Pacientiem rodas muskuļu stingrība (saspringums) uz samazinātas motoriskās aktivitātes fona. Personai rodas grūtības, mēģinot piecelties no gultas, staigāt utt.
- Intelektuālās problēmas un atmiņas traucējumi agrīnā stadijā tiek atklāti aptuveni 4 gadījumos no desmit. Un, patoloģiskajam procesam progresējot, garīgie traucējumi tiek atklāti 98% pacientu. Tiek atzīmēti simptomātiski traucējumi, piemēram, regulāra aizmāršība, garīga atpalicība, uzmanības novēršana. Cilvēks nespēj ilgstoši koncentrēties, ilgi domā, zaudē spēju veikt vairākus uzdevumus vienlaikus. Demences attīstība ir maz ticama, taču pat nelieli kognitīvie traucējumi negatīvi ietekmē dzīves kvalitāti. Šādas izmaiņas ir īpaši pamanāmas cilvēkiem, kuru profesionālā darbība ir saistīta ar garīgu stresu. [ 12 ], [ 13 ], [ 14 ]
- Ekstremitāšu nejutīgums, paralīze, nespēja veikt motorisko aktivitāti, taustes jutības pasliktināšanās ir reta, sastopama tikai 1,5% gadījumu (attīstoties pirms insulta stāvokļiem).
- Redzes un dzirdes problēmas izpaužas kā redzamo zonu zudums (skotoma), nepareiza krāsu uztvere, nespēja novērtēt attālumu līdz objektam, divpusējs redzes zudums (pārejoša aklums). Starp dzirdes traucējumiem dominē tādi simptomi kā dzirdes jutīguma zudums un troksnis ausīs.
- Neiroloģiski traucējumi tiek atklāti neparedzamas agresivitātes, raudulības, halucināciju veidā. Šādi traucējumi rodas uzbrukumu laikā un īsā laikā pāriet.
- Problēmas ar potenci vīriešiem, menstruālā cikla traucējumi sievietēm, reproduktīvās sistēmas traucējumi parasti ir saistīti ar neirotransmiteru un hormonu līmeņa pazemināšanos organismā, nepietiekamu hipofīzes un hipotalāma darbību. Simptomi gadu gaitā kļūst daudz sliktāki, kas ir saistīts ar pieaugošo estrogēnu un androgēnu deficītu.
Karotīdo artēriju aterosklerozes sākotnējās izpausmes
Klīniskie simptomi lielā mērā ir atkarīgi no slimības stadijas:
- Karotīdo artēriju aterosklerozes attīstības sākumposmā problēma var parādīties tikai pēc fiziskas aktivitātes vai emocionālas pārslodzes, simptomiem izzūdot miera stāvoklī. Pacienti sūdzas par paaugstinātu nogurumu, letarģiju, vājumu, koncentrēšanās grūtībām. Dažiem pacientiem ir miega traucējumi – galvenokārt parādās bezmiegs, kam seko miegainība dienā. Raksturīgas ir galvassāpes, troksnis, atmiņas problēmas.
- Progresējot patoloģiskajam procesam, var tikt traucēta dzirde un redze, var rasties parēze un paralīze, galvassāpes un reibonis, garastāvoklis kļūst nestabils un var attīstīties depresīvi stāvokļi.
- Progresējošos gadījumos tiek traucētas ekstremitāšu un dažu orgānu funkcijas, attīstās išēmiski procesi. Tiek zaudēta spēja orientēties telpā un laikā, bieži cieš atmiņa. Šie traucējumi kļūst neatgriezeniski.
Posmi
Pašlaik speciālisti izšķir šādus slimības galvenos posmus:
- Lipīdu elementu un joslu veidošanās. Pirmais posms sastāv no artēriju asinsvada endotēlija slāņa bojājuma, holesterīna daļiņu aiztures un uzkrāšanās bojātajās nišās. Šajā gadījumā pasliktinošs faktors ir paaugstināts asinsspiediens. Lipoproteīnu molekulas absorbē makrofāgi un pārveidojas putu šūnās.
- Šķiedraina elementa veidošanās. Putu šūnām uzkrājoties, izdalās augšanas faktori, kas izraisa gludo muskuļu šķiedru šūnu spēcīgu dalīšanos un elastīna un kolagēna šķiedru veidošanos. Veidojas stabila plāksne, kas pārklāta ar blīvu šķiedru kapsulu ar mīkstu taukainu kodolu. Pakāpeniski plāksne palielinās, sašaurinot asinsvadu lūmenu.
- Plāksnītes palielināšanās. Patoloģiskajam procesam progresējot, palielinās taukainā kodola slānis, šķiedru kapsula kļūst plānāka, veidojas trombi un artēriju lūmenis tiek bloķēts.
Ja runājam par iekšējo miega artēriju, tad trombotiskais elements uz tās sienas var nolūzt, bloķējot mazāka diametra asinsvadus. Bieži vien šādi asinsvadi ir vidējā, priekšējā smadzeņu artērija, un attīstās išēmisks insults.
Veidlapas
Aterosklerozei var būt dažādi cēloņi, piemēram:
- hemodinamika - ja tā rodas ilgstoša asinsspiediena paaugstināšanās rezultātā;
- vielmaiņas – ja tas attīstās vielmaiņas traucējumu (ogļhidrātu vai lipīdu metabolisma traucējumu vai endokrīno slimību) rezultātā;
- jaukts – attīstības gadījumā uzskaitīto faktoru kopīgas darbības rezultātā.
Turklāt slimība var būt stenotiska un nestenotiska, kas ir atkarīga no patoloģijas attīstības stadijas. Nestenotiska miega artēriju ateroskleroze praktiski neizpaužas nekādā veidā: šis termins nozīmē, ka lūmena bloķēšana ar holesterīna nogulsnēm nepārsniedz 50%. Šo patoloģiju var aizdomāt tikai ar nelielu sistolisku troksni asinsvada projekcijas zonā. Dažos gadījumos ir nepieciešama konservatīva ārstēšana.
Nākamā slimības stadija ir miega artēriju stenozējošā ateroskleroze, kurā artēriju lūmens ir bloķēts par vairāk nekā 50%. Smadzeņu "bada" pazīmes parādās, pakāpeniski attīstoties hroniskai išēmijai vai discirkulācijas encefalopātijai. Stenozes pēdējais posms ir miega artērijas nosprostojums.
Arteriālās stenozes klasifikācijas kritēriji ir definēti šādi: normāla (<40%), viegla līdz vidēji smaga stenoze (40–70%) un smaga stenoze (>70%).
Ateroskleroze ir mānīga, jo sākotnēji tā ir asimptomātiska: pacients neko nenojauš, kamēr nerodas akūti patoloģiski stāvokļi. [ 15 ], [ 16 ] Kognitīvā funkcija lielā mērā ir atkarīga no miega artērijas stenozes pakāpes. Pacientiem ar smagu miega artērijas stenozi vienmēr bija zemāks minimālais garīgā stāvokļa rādītājs salīdzinājumā ar vieglas līdz vidēji smagas miega artērijas stenozes grupu (40–70%). [ 17 ] Pacientiem ar miega artērijas stenozi bieži bija nelielas kognitīvas problēmas, taču ne tik smagas, lai ietekmētu ikdienas aktivitātes. [ 18 ]
Atkarībā no bojājuma lokalizācijas, miega artēriju aterosklerotiskie bojājumi ir šādi:
- Iekšējo miega artēriju ateroskleroze ir kakla un galvas pāra lielās artērijas bojājums no kopējās miega artērijas bifurkācijas zonas: tieši tur tā sadalās iekšējos un ārējos zaros. Savukārt iekšējai miega artērijai ir vairāki segmenti: kakla, petrous, plēstās atveres segments, kā arī kavernozs, sfenoidāls, supracuneozs un sazinošs segments.
- Ārējās miega artērijas ateroskleroze ir kopējās miega artērijas posma bojājums vairogdziedzera skrimšļa augšējās robežas līmenī uz augšu, aiz digastriskā un stilohioīda muskuļa. Pie apakšžokļa locītavas izauguma kakla ārējā miega artērija sadalās virspusējās temporālajā un augšžokļa artērijās. Savukārt ārējai miega artērijai ir priekšējie, aizmugurējie, mediālie un terminālie zari.
- Kopējās miega artērijas ateroskleroze ir pāra asinsvada bojājums, kas sākas krūtīs, vertikāli paceļas un iziet kakla rajonā. Tad artērija lokalizējas kakla skriemeļu šķērsizaugumu priekšējās daļas rajonā, barības vada un trahejas pusē, aiz sternocleidomastoideus muskuļiem un kakla fascijas pretraheālās plāksnes. Kopējai miega artērijai nav zaru, un tikai pie vairogdziedzera skrimšļa augšējās robežas tā ir sadalīta ārējā un iekšējā miega artērijā.
- Labās miega artērijas ateroskleroze ietver kuģa daļas bojājumus no brahiocefālā stumbra līdz bifurkācijas zonai.
- Kreisās miega artērijas ateroskleroze sākas no aortas arkas gar asinsvadu līdz bifurkācijas zonai. Kreisā miega artērija ir nedaudz garāka nekā labā.
- Miega un mugurkaula artēriju ateroskleroze ir bieži sastopama kombinācija, kas attīstās gados vecākiem cilvēkiem. Šī patoloģiskā sindroma raksturīga iezīme ir kritiena lēkmes - pēkšņi kritieni, kas nav saistīti ar samaņas zudumu un rodas tūlīt pēc asas galvas pagrieziena. Mugurkaula artērijas ir atslēgas kaula artēriju zari, kas veido mugurkaula-bazilāro baseinu un nodrošina asins piegādi aizmugurējiem smadzeņu reģioniem. Tās sākas krūtīs un nonāk smadzenēs kakla skriemeļu šķērsizaugumu kanālā. Saplūstot, mugurkaula artērijas veido galveno bazilāro artēriju.
- Miega artērijas bifurkācijas ateroskleroze ir kopējās miega artērijas atzarojošās daļas bojājums, kas lokalizēts miega artērijas trīsstūra pamatnes vidū gar sternocleidomastoidālo muskuļu priekšējo robežu vairogdziedzera skrimšļa augšējā līnijā. Šī patoloģijas atrašanās vieta tiek uzskatīta par visizplatītāko.
Komplikācijas un sekas
Miega artērijas stenozes rezultātā pakāpeniski pasliktinās smadzeņu asinsapgāde, kas var izraisīt insulta attīstību – asinsrites traucējumus smadzenēs. Savukārt insultu pavada dažādi motoriski un maņu traucējumi, līdz pat paralīzei, kā arī runas traucējumi.
Bieži vien no miega artērijas iekšējās sienas virsmas atdalās plāksne vai tās daļa, vai trombs, kas arī noved pie mazāku asinsvadu nosprostošanās un smadzeņu daļas išēmijas. Vairumā gadījumu insults attīstās akūti, bez sākotnējiem simptomiem. Apmēram 40% gadījumu šī komplikācija beidzas ar nāvi.
Progresējot patoloģijai un palielinoties aterosklerotisko nogulšņu lielumam, ievērojami palielinās insulta risks. Komplikācijas var rasties paaugstināta asinsspiediena, pārmērīga fiziska vai emocionāla stresa dēļ.
Ilgstošs smadzeņu garozas išēmisks stāvoklis, ko izraisa miega artēriju stenotiska ateroskleroze, ietver šīs struktūras atrofijas attīstību ar sekojošu aterosklerotiskas demences parādīšanos.
Citas blakusparādības var būt šādas cerebrovaskulāras patoloģijas:
- išēmiska encefalopātija;
- išēmisks smadzeņu infarkts;
- hemorāģisks smadzeņu infarkts;
- intrakraniālas asiņošanas;
- Hipertensijas smadzeņu patoloģijas.
Išēmisku encefalopātiju izraisa ilgstošs išēmijas stāvoklis stenozējošas aterosklerozes dēļ. Parasti išēmiski bojājumi rodas nervu šūnās (bojājumi garozas piramīdās šūnās un smadzenīšu Purkinje šūnās), kā rezultātā rodas koagulācijas nekroze un apoptoze. Mirušās šūnas tiek pakļautas gliozei.
Diagnostika miega artēriju ateroskleroze
Ja cilvēkam jau ir klīniska aina par aterosklerotiskām izmaiņām miega artērijās, tad kļūst daudz vieglāk aizdomāt par patoloģiju. Bet sākotnējā attīstības stadijā slimība nekādā veidā neizpaužas, un to var noteikt tikai pēc laboratorisko asins parametru izpētes.
Diagnostikas pasākumi jebkurā vecumā sākas ar sākotnējo izmeklēšanu un anamnēzi. Izmeklēšanas laikā ārsts noskaidro provocējošu faktoru, hronisku patoloģiju, aizdomīgu simptomu klātbūtni. Izmeklēšanas laikā viņš pievērš uzmanību ādas stāvoklim, un klausīšanās ļauj novērtēt sirdsdarbību, elpošanu utt. Papildus sākotnējai izmeklēšanai tiek noteikti laboratoriskie izmeklējumi - jo īpaši asins bioķīmija, lipīdu spektra analīze. Venozās asinis tiek ņemtas tukšā dūšā: tiek noteikts holesterīna, triglicerīdu, zema un augsta blīvuma lipoproteīnu līmenis asins serumā. Tikpat svarīgi ir noskaidrot glikozes saturu asinīs.
Visaptveroša laboratorijas diagnostika ietver šādas analīzes:
- Pilnīgs lipīdu profils:
- Kopējā holesterīna rādītājs ir neatņemama vērtība, kas parāda holesterīna metabolisma kvalitāti ar asins lipoproteīniem. Kad kopējais holesterīna līmenis asinīs pārsniedz 240 mg/dl, pastāv augsts sirds un asinsvadu patoloģiju attīstības risks.
- Holesterīns/zema blīvuma lipoproteīni ir rādītājs, kas nosaka koronāro risku. Parasti koncentrācija nedrīkst pārsniegt 100 mg/dl.
- Apolipoproteīns B ir aterogēno lipoproteīnu pamata olbaltumvielu sastāvdaļa, kuras indikators atspoguļo to kopējo daudzumu.
- Holesterīns/augsta blīvuma lipoproteīni.
- Apolipoproteīns A1 ir augsta blīvuma lipoproteīnu pamatkomponents.
- Triglicerīdi ir organiskā spirta glicerīna un taukskābju esteri, kuru līmeņa paaugstināšanās palielina sirds un asinsvadu patoloģiju attīstības risku. Optimālais rādītājs ir līdz 150 mg/dl.
- C-reaktīvais proteīns ir akūtas iekaisuma fāzes marķieris. Tā koncentrācija atspoguļo sistēmiskas iekaisuma reakcijas pakāpi. Arī miega artēriju ateroskleroze ir iekaisuma process, kas norit ar zemu intensitāti.
Mikroskopisku venozo asiņu paraugu var izmantot, lai noteiktu endotēlija sintāzes gēna polimorfismu, kas ir enzīms, kas katalizē slāpekļa oksīda veidošanos no L-arginīna. Enzīma funkcijas pasliktināšanās noved pie asinsvadu paplašināšanās procesu traucējumiem un var piedalīties aterosklerozes attīstībā. Turklāt, lai novērtētu individuālo sirds un asinsvadu patoloģiju risku, tiek noteikts asins koagulācijas faktoru V un II gēnu polimorfisms.
Instrumentālo diagnostiku visbiežāk pārstāv šādas metodes:
- Elektrokardiogrāfija – parāda izmaiņas miokardā un sirds darbā kopumā.
- Dienas Holtera EKG monitorēšana ļauj izsekot sirds funkcionālajai kapacitātei, identificēt aritmiju un išēmiskas izmaiņas miokardā.
- Fiziskās slodzes EKG. [ 19 ], [ 20 ]
- Veloergometrija – palīdz novērtēt sirds un asinsvadu un elpošanas sistēmu darbību fizisko aktivitāšu laikā.
- Ehokardiogrāfija, izmantojot ultraskaņas vibrācijas.
- Invazīvā koronārā angiogrāfija. [ 21 ], [ 22 ]
- Koronārā datortomogrāfijas angiogrāfija. [ 23 ], [ 24 ]
- Kodolu perfūzijas attēlveidošana. [ 25 ]
- Sirds magnētiskās rezonanses attēlveidošana. [ 26 ], [ 27 ]
Ultraskaņas diagnostika ir pieejama un vienkārša metode, kā novērtēt miega artēriju stāvokli. Ir iespējams izmantot tādas procedūras kā doplerogrāfija un dupleksa skenēšana. Doplerogrāfija ļauj pārbaudīt asinsrites ātrumu un noteikt tās traucējumus. Dupleksa skenēšana novērtē asinsvadu anatomiju, sieniņu biezumu un aterosklerotisko nogulumu lielumu. Protams, otrā iespēja ir informatīvāka. [ 28 ]
Nesen trīsdimensiju (3D) ultraskaņa ir izmantota aplikuma tilpuma mērīšanai. Aplikuma tilpumu var izmantot kā uzraudzības instrumentu aterosklerozes ārstēšanā. Ir zināms, ka aplikuma tilpums palielinās bez ārstēšanas un samazinās statīnu terapijas laikā. [ 29 ] 3D ultraskaņa tiek uzskatīta par noderīgu aplikuma uzraudzībai un var būt noderīga arī jaunu ārstēšanas metožu novērtēšanai. [ 30 ]
Diferenciālā diagnoze
Ņemot vērā biežu asimptomātisku miega artērijas aterosklerozes gaitu, ārstiem ieteicams pievērst uzmanību esošajiem riska faktoriem un iedzimtas noslieces klātbūtnei: šim nolūkam no pacienta jāiegūst informācija par iepriekšējiem cerebrovaskulāriem negadījumiem un pārejošām išēmiskām lēkmēm, citu asinsvadu baseinu patoloģijām, iedzimtu hiperlipidēmiju, cukura diabētu, hipertensiju, sliktiem ieradumiem utt. Ateroskleroze arī jānošķir no citām artēriju patoloģijām:
- stratifikācija;
- nespecifisks aortoarterīts;
- Iekšējās miega artērijas patoloģiska izliekuma.
Ārējās pārbaudes laikā uzmanība jāpievērš neiroloģiskajam stāvoklim: hemiparēzes klātbūtnei, runas traucējumiem. Ir nepieciešams arī klausīties miega artērijas bifurkācijas zonu, lai noteiktu raksturīgo sistolisko troksni.
Asimptomātiskiem pacientiem, kuriem ir aizdomas par miega artērijas aterosklerozi, jāveic dupleksa ultraskaņas skenēšana.
Kurš sazināties?
Profilakse
Miega artēriju aterosklerozi pilnībā izārstēt nevar, ir iespējams tikai apturēt slimības attīstību. Tāpēc ir daudz vieglāk domāt iepriekš un novērst patoloģijas attīstību jaunībā. Tas attiecas arī uz tiem cilvēkiem, kuri ir riska grupā – piemēram, tiem, kuriem ir ģenētiskas novirzes vai nelabvēlīga iedzimtība. Eksperti skaidro: daudzi no mums mēdz domāt, ka ateroskleroze skar tikai vecāka gadagājuma cilvēkus, taču tā nav taisnība. Slimība sāk attīstīties jaunībā. Un galvenais profilakses mērķis ir veselīgs dzīvesveids. [ 31 ], [ 32 ]
- Zinātnieki ir pierādījuši, ka neveselīgais holesterīna un triglicerīdu daudzums asinīs lielā mērā ir atkarīgs no fizisko aktivitāšu klātbūtnes. Un paaugstināts lipīdu saturs asinīs ir aterosklerozes attīstības sākumpunkts. Ar regulārām fiziskām aktivitātēm uzlabojas sirds un asinsvadu sistēmas darbība kopumā, tiek novērsti išēmiski procesi. Tajā pašā laikā nav nepieciešama intensīva fiziskā slodze: pietiek vienkārši pastaigāties, peldēt, spēlēt aktīvas spēles, braukt ar velosipēdu.
- Pareiza uzturs ir vissvarīgākais profilakses posms. Lai saglabātu veselību, vajadzētu "aizmirst" par tādu produktu esamību kā trekna gaļa, cūku tauki, speķis, subprodukti, treknais krējums, margarīns un sviests. Uztura pamatā jābūt graudaugiem, dārzeņiem un zaļumiem, ogām un augļiem, zema tauku satura biezpienam, augu eļļām, zivīm un jūras veltēm, riekstiem un pupiņām. Tāpat ieteicams ievērojami samazināt sāls patēriņu, kas izraisa asinsspiediena paaugstināšanos, kā arī cukura un saldumu patēriņu, kas var veicināt diabēta un aptaukošanās attīstību.
- Ir svarīgi uzturēt normālu ķermeņa svaru, nepārēsties un uzraudzīt uztura kaloriju saturu. Liekais svars ir miega artēriju aterosklerozes attīstības riska faktors: lai novērstu patoloģijas rašanos, ir jāorganizē pareiza uztura un jābūt fiziski aktīvam.
- Slikti ieradumi, īpaši smēķēšana, ārkārtīgi negatīvi ietekmē sirds un asinsvadu stāvokli: asinsvadu spazmu dēļ paaugstinās asinsspiediens, asinsvadu sieniņas kļūst trauslas, parādās mikrobojājumi, kas veicina aterosklerotisko plākšņu "pielipšanu" pie iekšējām sienām. Kas attiecas uz alkohola lietošanu, tā veicina aknu un aizkuņģa dziedzera darbības traucējumus, kas izraisa tauku metabolisma traucējumus. Lai novērstu patoloģisku procesu attīstību, ir nepieciešams pēc iespējas agrāk izskaust sliktos ieradumus.
- Sākot no trīsdesmit gadu vecuma, jums regulāri jākontrolē holesterīna, triglicerīdu un glikozes līmenis asinīs. Jums arī regulāri jāapmeklē ārsts profilaktiskām pārbaudēm un diagnostikai.
Prognoze
Smadzenes ir sarežģīta struktūra, kas spēj kontrolēt dažādas cilvēka ķermeņa funkcijas. Ja rodas šķēršļi asins plūsmai noteiktās smadzeņu zonās, kas atbild par noteiktām funkcijām, atbilstošie orgāni un ķermeņa daļas pārstāj normāli darboties. Šādā situācijā prognoze ir atkarīga no stenotiskā asinsvada bojājuma pakāpes un skartās smadzeņu zonas lieluma. Sekas var būt dažādas, sākot no īslaicīgiem pārejošiem traucējumiem līdz pacienta nāvei. Visbiežāk sastopamie iznākumi ir kustību traucējumi, muskuļu vājums vai paralīze, problēmas ar runu, rīšanu, urinēšanu un defekāciju, sāpes un krampji, neiroloģiski traucējumi.
Ja terapija tiek veikta savlaicīgi, rezultāts tiek uzskatīts par relatīvi labvēlīgu. Ja slimības forma ir progresējoša, tad par relatīvu atveseļošanos var runāt tikai pusē gadījumu. [ 33 ]
Karotīdo artēriju ateroskleroze ar ievērojamu asinsvadu lūmena bloķēšanu var izraisīt akūta stāvokļa attīstību - jo īpaši insultu, kurā nāves risks ir īpaši augsts.

