Raksta medicīnas eksperts
Jaunas publikācijas
Blefarokonjunktivīts
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
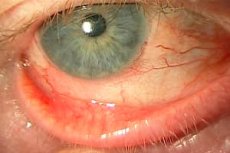
Blefarokonjunktivīts ir iekaisīga acu slimība, kuras būtība ir acs gļotādas (konjunktīvas) un plakstiņu iekaisums. Tipiski simptomi ir sāpes, iekaisums, dedzināšana, sausums acī. Slimībai var būt atšķirīga etioloģija, bet patogenēzes pamatā ir iekaisuma process. Šīs slimības briesmas ir tādas, ka tā var progresēt un strauji attīstīties komplikācijas. Visbiežāk uz iekaisuma fona attīstās infekcijas process, kas vēlāk noved pie tā, ka acs sāk struta un attīstās saistītas patoloģijas.
Epidemioloģija
Statistiski iekaisuma process acu rajonā gandrīz vienmēr ir saistīts ar infekciju. Vairāku autoru-pētnieku veiktie bakterioloģiskie pētījumi, kuros piedalījās pacienti ar blefarokonjunktivītu, ļāva noteikt šādu patoloģijas etioloģisko struktūru: pacientiem dominē asociācijas, ko pārstāv 2 un 3 mikroorganismu veidi (46%). No tiem: S. Aureus + E. Coli - 12%; S. Aureus + C. Albicans - 8%; S. Aureus + S. Pneumoniae - 8%; S. Aureus + S. Pneumoniae - 8%.aureus + S.pneumoniae S.pyogenes - 8%; S. Aureus + S.pyogenes + Streptococcus spp. - 8%; S. Aureus + Streptococcus spp.+ Bacteroides spp. - Pacientu grupā ar smagām acu patoloģijām un sarežģītu blefarokonjunktivītu dominē asociācijas, ko pārstāv 4 un 5 mikroorganismu veidi (55%). No tiem: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp - 16,5%; S. Aureus + C.Albicans + E. Coli + S.epidermidis - S. Aureus + C. Albicans + E. Coli + S. Epidermidis - 16,5%.epidermidis - 16,5%; S. Aureus + E. Coli + Klebsiella pneumoniae + C.Albicans + Enterococcus spp - 11%; S. Aureus + S.epidermidis + H.influenzae + S.pyogenes + E. Coli - 11%.
Analizējot vecuma rādītājus, mēs atklājām, ka 30–35% gadījumu blefarokonjunktivīts tiek novērots bērniem pirmajā dzīves gadā, 25–30% gadījumu – bērniem vecumā no 1 līdz 12 gadiem. Personām vecumā no 12 līdz 35 gadiem strutas acīs tiek novērotas daudz retāk – ne vairāk kā 5% no reģistrētajiem patoloģijas gadījumiem. Atlikušie 35–40% ir personām, kas vecākas par 35 gadiem. Pēc blefarokonjunktivīta attīstības pamatā esošo etioloģisko faktoru analīzes mēs nonācām pie secinājuma, ka šīs patoloģijas attīstības cēlonis 95% gadījumu ir iekaisuma process, ko sarežģī bakteriāla infekcija.
Cēloņi blefarokonjunktivīts
Var būt daudz iemeslu: iekaisuma attīstība, infekcija (bakteriāla, vīrusu). Daži blefarokonjunktivīta veidi attīstās uz alerģisku reakciju, sēnīšu infekcijas fona. Blefarokonjunktivīta cēlonis var būt spazmas, intoksikācija, kā arī vielmaiņas procesu un lokālās asinsrites traucējumi gan acs gļotādās, gan tīklenes, smadzeņu līmenī. Blefarokonjunktivīts var būt vispārējas somatiskas slimības vai infekcijas slimības sekas. Bieži vien tas attīstās ar saaukstēšanos, hipotermiju, pēc operācijām, īpaši acī, smadzenēs.
Riska faktori
Riska grupā ietilpst dažādas cilvēku kategorijas. Pirmkārt, tie ir cilvēki, kuriem ir hroniskas, retāk - akūtas acu slimības anamnēzē. Dažādas traumas, ķirurģiskas iejaukšanās, īpaši, ja tās pavada acs integritātes pārkāpums, negatīvi ietekmē. Par riska faktoriem var uzskatīt vienlaicīgas patoloģijas, jo īpaši dažādus vielmaiņas traucējumus, piemēram, aterosklerozi, cukura diabētu, anoreksiju, aptaukošanos. Redzes orgānu patoloģiju attīstību var veicināt ogļhidrātu, olbaltumvielu, tauku metabolisma traucējumi, vitamīnu un minerālvielu trūkums vai pārpalikums. Īpaši svarīgi redzes sensorajai sistēmai ir B vitamīni, K vitamīns, A vitamīns, E vitamīns, kā arī minerālvielas, piemēram, sērs, cinks, varš, dzelzs.
Riska faktori ir dažādi infekcijas perēkļi organismā, pastāvīga vīrusu infekcija, mikrofloras traucējumi. Ir zināmi blefarokonjunktivīta attīstības gadījumi uz parazītu fona, ādas ērcīšu (demodex) klātbūtnē. Tas ir saistīts ar augstu šo mikroorganismu iekļūšanas risku acī. Attiecīgi patogēnu iekļūšanas vietā attīstās iekaisuma un infekcijas process, ko bieži pavada strutu veidošanās. Kontaktlēcas var uzskatīt arī par riska faktoru, jo acs gļotādas un lēcas saskare rada bezskābekļa vidi. Šajā vidē ir optimāli apstākļi mikroorganismu (anaerobu) vairošanai, kas var izraisīt iekaisumu un strutu veidošanos.
Par riska faktoriem var uzskatīt arī vienlaicīgas vispārējas slimības. Īpaši negatīvi ietekmē tādas slimības, kuru gadījumā cilvēks lieto antibiotikas, pretvīrusu vai pretiekaisuma līdzekļus. Tas ir saistīts ar faktu, ka šīs zāles izjauc vietējo imunitāti, pārkāpj gļotādu kolonizācijas rezistenci, kas palielina acu piesārņojuma risku ar patogēniem.
Blefarokonjunktivīts bieži tiek diagnosticēts jaundzimušajiem, bērniem pirmajā dzīves gadā, īpaši tiem, kas dzimuši priekšlaicīgi vai ar mazu ķermeņa svaru. Tas ir saistīts ar faktu, ka šajā vecumā bērniem vēl nav pilnībā izveidojusies mikroflora, acs atrodas adaptācijas stadijā jauniem apstākļiem. Attiecīgi vides faktori negatīvi ietekmē gan pašu aci, gan tās gļotādu. Potenciālie riska faktori, uz kuru fona var attīstīties patoloģisks process redzes sistēmā, ir pārslodze, redzes higiēnas pārkāpums, paaugstināta acu slodze.
Risks palielinās arī tad, ja cilvēkam rodas ar vecumu saistītas izmaiņas, tiek traucēts bioķīmiskais un hormonālais fons, samazinās imunitāte.
Pathogenesis
Patoģenēzes pamatā galvenokārt ir iekaisuma process acs gļotādā (konjunktīvā) un plakstiņā. Patoģenēzi lielā mērā nosaka cēlonis un ierosinātājfaktori, kas izraisa pašu iekaisuma procesu. Pakāpeniski var pievienoties bakteriāla infekcija, jo aseptisks (neiekaisuma) process organismā tiek novērots reti. Pakāpeniski var parādīties strutas, kas bieži tiek uzskatītas par bakteriālas infekcijas pazīmi. Tas viss noved pie tālākiem mikrofloras traucējumiem, aizsardzības un kompensācijas mehānismu samazināšanās, hormonālā fona traucējumiem.
Iekaisuma process attīstās standarta veidā: infekcijas perēklī nonāk leikocīti, limfocīti, neitrofīli. Visas šīs šūnas aktīvi ražo iekaisuma faktorus. Tās ražo arī mediatorus, interleikīnus, citokīnus un citus mediatorus, kas diezgan ātri aktivizē lokālo imunitāti, attīstās dažādas kompensējošas un aizsargājošas reakcijas. Tās bieži pavada dedzināšana, asarošana.
Simptomi blefarokonjunktivīts
Simptomi ir atkarīgi no patoloģijas gaitas rakstura. Tātad, blefarokonjunktivīta simptomi var būt gan akūtas, gan hroniskas izpausmes. Pirmkārt, ir gļotādas bojājumu pazīmes, kas izpaužas kā gļotādu irdenums, apsārtums. Uz šī fona rodas sāpes, dedzināšana, parādās sausums acī. Pakāpeniski simptomi pastiprinās, rodas asarošana, dažreiz - spēcīgi strutaini izdalījumi. Otrkārt, ievērojami pasliktinās acs funkcionālās spējas. Jo īpaši ir noguruma pazīmes, var pasliktināties redze, parādās fotofobija.
Pirmās blefarokonjunktivīta pazīmes ir sūdzības par aizlikta acs sajūtu, niezi, dedzināšanu, asarošanu, sāpēm, paaugstinātu nogurumu un acu asarošanu. Visiem šiem simptomiem ir tendence ievērojami pastiprināties vakara virzienā. Bieži vien uz acs virsmas vai plakstiņa veidojas plēvīte, caur kuru nav iespējams skaidri redzēt attēlu. Šķiet, ka acs ir pārklāta ar baltu plīvuru. Redzes asums samazinās, visi silueti tiek uztverti izplūduši.
Pirmā pazīme var būt strutu parādīšanās, ar ko sākas visa galvenā patoloģijas simptomatoloģija. Īpaši manāma ir strutu veidošanās no rīta. Tas ir saistīts ar faktu, ka naktī asaru aparāts nav aktīvs, strutas netiek aizskalotas ar asarām. Attiecīgi no rīta izpaužas to intensīva uzkrāšanās. Jāņem vērā, ka strutas uzkrājas tieši uz gļotādas virsmas, zem plakstiņa, kas atbalsta gan pašas gļotādas, gan plakstiņa iekaisumu. Šajā periodā parasti ir diezgan grūti atvērt aci, jo plakstiņi ir salipuši kopā un bieži attīstās tūska.
Blefarokonjunktivīts bērniem
Viena no visbiežāk sastopamajām bērnu slimībām ir blefarokonjunktivīts, ko izraisa vairāki faktori. Tādējādi jaundzimušajiem un pirmā dzīves gada bērniem patoloģija tiek novērota visbiežāk un norit vissmagāk. Tas ir saistīts ar acs nenobriedušumu un tās funkcionālo nesagatavotību aktīvai funkcionēšanai, rezistenci pret infekcijas faktoriem. Agrīnā pirmsskolas vecuma bērniem patoloģija galvenokārt ir saistīta ar augstu aktivitātes līmeni, sanitāro un higiēnas normu neievērošanu. Tādējādi šī vecuma bērniem raksturīga zinātkāre, augsta vēlme mācīties un izpētīt visu jauno. Bērni bieži spēlējas smilšu kastē, zemē, netīra rokas sejā, acīs. Svešķermeņu, piesārņotāju iekļūšana var izraisīt atbilstošu reakciju, ko pavada iekaisuma un infekcijas procesa attīstība.
Sākumskolas vecuma bērniem blefarokonjunktivīts galvenokārt ir saistīts ar pieaugošu acu slodzi, acs pielāgošanos jaunām un lielām slodzēm. Tādējādi bērna vadošā aktivitāte kļūst par izglītojošu, nevis rotaļīgu. Tas ir saistīts ar redzes sistēmas slodzes palielināšanos, tās pārslodzi, pastiprinātu adaptāciju.
Pusaudža gados bērniem bieži ir blefarokonjunktivīts, kas attīstās uz paaugstinātas organisma sensibilizācijas fona, uz biežu infekcijas un somatisko slimību fona. Šajā periodā bērniem parasti ir samazinātas organisma adaptīvās spējas, imunitātes stāvoklis, mikroflora, notiek aktīvas hormonālas izmaiņas. Arī pusaudžiem bieži tiek novērotas alerģiskas, autoimūnas reakcijas, pastiprināta sensibilizācija.
Kā pirmie satraucošie simptomi, kas norāda uz blefarokonjunktivīta attīstību bērniem, var būt sāpes acīs, dedzināšana, pastiprināta asarošana, paaugstināts nogurums.
Pašārstēšanos nekad nedrīkst praktizēt, jo tā var būtiski traucēt visas redzes sistēmas homeostāzi un izraisīt nopietnas komplikācijas.
Veidlapas
Atkarībā no klasifikācijas pamatā esošajiem kritērijiem, pastāv vairāki blefarokonjunktivīta veidi. Tādējādi, atkarībā no slimības izpausmes rakstura, izšķir akūtu un hronisku blefarokonjunktivītu. Akūtas patoloģijas gadījumā attīstās akūti redzes traucējumi, simptomi strauji pastiprinās, rodas sāpes, dedzināšana, pastiprināta asarošana. Hroniskam blefarokonjunktivītam raksturīgas tādas pazīmes kā latenta, slēpta gaita, pakāpeniska patoloģijas simptomu pastiprināšanās. Atkarībā no etioloģiskā faktora, kas provocēja patoloģijas attīstību, izšķir alerģisku, demodektisku, vīrusu, herpetisku, meibomijas un strutainu blefarokonjunktivītu.
Akūts blefarokonjunktivīts.
Tas ir iekaisums, kas skar acs plakstiņus un konjunktīvu, izraisot apsārtumu, niezi, pietūkumu un dažreiz gļotu vai strutu izdalīšanos no acs. Šo stāvokli var izraisīt dažādi faktori, tostarp bakteriālas, vīrusu infekcijas, alerģiskas reakcijas vai ārēju kairinātāju iedarbība.
Akūta blefarokonjunktivīta raksturīgās pazīmes un simptomi ir:
- Plakstiņu un konjunktīvas apsārtums un pietūkums. Konjunktīva ir caurspīdīga membrāna, kas pārklāj acs baltumu un plakstiņu iekšpusi. Iekaisums padara to sarkanu un pietūkušu.
- Nieze un dedzināšana. Bieži sastopamas sajūtas, kas var būt diezgan kairinošas.
- Izdalījumi no acīm, kas var būt gļotaini vai strutaini atkarībā no iekaisuma cēloņa. No rīta plakstiņi var būt lipīgi izdalījumu izžūšanas dēļ miega laikā.
- Svešķermeņa sajūta acī un palielināta asaru izdalīšanās.
- Var novērot arī jutību pret gaismu jeb fotofobiju, īpaši, ja iekaisums ir smags.
Akūta blefarokonjunktivīta ārstēšana ir atkarīga no cēloņa. Bakteriālu infekciju gadījumā var būt nepieciešamas antibiotikas pilienu vai acu ziedes veidā. Vīrusu infekcijas, piemēram, herpes vīrusu, var ārstēt ar pretvīrusu medikamentiem. Alerģiskas reakcijas bieži tiek kontrolētas ar antihistamīniem un izvairoties no saskares ar alergēniem.
Hronisks blefarokonjunktivīts.
Hronisks blefarokonjunktivīts ir ilgstoša un atkārtota plakstiņu malu un acs konjunktīvas iekaisuma slimība. Šim stāvoklim raksturīgs ilgstošs iekaisuma process, kas var ilgt mēnešus vai pat gadus, ar paasinājuma un simptomu mazināšanās periodiem.
Šeit ir dažas hroniska blefarokonjunktivīta pazīmes:
- Recidivējoši simptomi: Pacientiem ar hronisku blefarokonjunktivītu var periodiski saasināties tādi simptomi kā nieze, dedzināšana, smilšainas acis, smagi plakstiņi un pastiprināta asarošana.
- Plakstiņu malu izmaiņas: Plakstiņu malu iekaisums var izraisīt dažādas izmaiņas, piemēram, apsārtumu, pietūkumu, kreveles veidošanos, malu sabiezēšanu un skropstu izkrišanu.
- Kaviāra un kamedonu izskats: Uz plakstiņu malām var veidoties dzeltenīgi kaviāri (eļļaini izdalījumi no meibomija dziedzeriem) un komedoni (meibomija kanāliņu aizsprostojums), kas var izraisīt diskomfortu un pastiprināt iekaisumu.
- Hroniska konjunktivīta attīstība: Acs konjunktīvas iekaisums var kļūt arī hronisks, kas izpaužas kā apsārtums, pietūkums un asinsvadu hiperplāzija uz acs ābola virsmas.
- Saistītie stāvokļi: Hronisks blefarokonjunktivīts var būt saistīts ar citiem stāvokļiem, piemēram, rosaceju, seborejisku dermatītu, demodekozi un alerģiskām reakcijām.
- Nepieciešama ilgstoša ārstēšana: hroniska blefarokonjunktivīta ārstēšanai bieži nepieciešama ilgstoša un sistemātiska pieeja, tostarp regulāra plakstiņu higiēna, lokālu medikamentu (piemēram, pilienu vai ziedes) lietošana un saistīto slimību ārstēšana.
Hronisks blefarokonjunktivīts var ievērojami samazināt pacienta dzīves kvalitāti, tāpēc ir svarīgi regulāri apmeklēt oftalmologu un ievērot ārstēšanas ieteikumus, lai pārvaldītu simptomus un novērstu saasinājumus.
Alerģisks blefarokonjunktivīts.
Tas ir alerģisks plakstiņu un konjunktīvas iekaisums, kas var rasties organisma saskarē ar dažādiem alergēniem. Tā ir viena no visbiežāk sastopamajām alerģiskajām acu slimībām.
Alerģiska blefarokonjunktivīta raksturīgās iezīmes ir:
- Nieze un kairinājums: Pacienti bieži sūdzas par spēcīgu niezi un diskomfortu plakstiņos un konjunktīvā.
- Acu un plakstiņu apsārtums: acis var būt sarkanas, un āda ap plakstiņiem var būt arī iekaisusi un sarkana.
- Asaru izdalīšanās: Paaugstināta asaru izdalīšanās ir viena no tipiskām alerģiska acu iekaisuma pazīmēm.
- Plakstiņu un apkārtējo audu pietūkums: Alerģiskā procesa ietekmē plakstiņi var pietūkt un kļūt biezāki.
- Fotoreakcija: var palielināties jutība pret gaismu, kas spilgtas gaismas apstākļos var izraisīt sāpīgumu un diskomfortu.
- Gļotaina sekrēcija: Dažos gadījumos pacientiem no acīm ir gļotaina sekrēcija.
- Smilšu sajūta acīs: Pacienti var sajust, ka viņiem acīs ir kaut kas, piemēram, smiltis vai svešķermenis.
- Redzes traucējumi: Var rasties īslaicīgi redzes traucējumi acu pietūkuma un kairinājuma dēļ.
Alerģiska blefarokonjunktivīta ārstēšana parasti ietver antihistamīnu acu pilienu vai ziedes, pretiekaisuma pilienu lietošanu un aukstu kompresu uzlikšanu simptomu mazināšanai. Smagas alerģiskas reakcijas gadījumos ārsta uzraudzībā var būt nepieciešama sistēmiska antihistamīnu vai kortikosteroīdu lietošana.
Demodektiskais blefarokonjunktivīts
To izraisa demodeksu vairošanās, kas ir mikroskopiskas ērces, kuras cilvēkiem parasti dzīvo meibomija dziedzeros plakstiņu malās. Šeit ir šīs slimības galvenās īpašības:
- Iemesls: Demodekozisko blefarokonjunktivītu izraisa demodeksu parazitācija meibomija dziedzeros, kur šīs ērces barojas un vairojas.
- Simptomi: Demodektiskā blefarokonjunktivīta raksturīgie simptomi ir plakstiņu malu apsārtums, nieze, dedzināšana, smilšu sajūta acī, izdalījumi no acs, bieži no rīta pēc miega, un iespējama kreveļu veidošanās skropstu pamatnē.
- Diagnoze: Lai diagnosticētu demodektisko blefarokonjunktivītu, parasti tiek veikta plakstiņu malu virsmas nokasīšana, lai mikroskopā pārbaudītu saturu demodeksu klātbūtnes noteikšanai.
- Ārstēšana: Demodektiskā blefarokonjunktivīta ārstēšanā ietilpst pretdemodektisku zāļu, piemēram, permetrīna vai ivermektīna, lietošana, ko var lietot lokālu pilienu vai ziedes veidā. Lai attīrītu dziedzerus no ērcēm un novērstu to atkārtotu parādīšanos, var ieteikt arī masku un plakstiņu masāžu.
- Profilakse: Demodektiskā blefarokonjunktivīta profilakse ietver regulāru plakstiņu un acu higiēnu, tostarp plakstiņu tīrīšanu no kosmētikas un citiem piesārņotājiem, kā arī saskares ar piesārņotām virsmām novēršanu.
- Saistītie stāvokļi: Demodekozes blefarokonjunktivīts var būt saistīts ar citiem ādas stāvokļiem, piemēram, rosaceju vai seboreju dermatītu, tāpēc ārstēšanai dažreiz nepieciešama visaptveroša pieeja šo stāvokļu pārvaldībai.
Vīrusu blefarokonjunktivīts.
Tā ir iekaisuma slimība, ko izraisa vīrusi, kas ietekmē konjunktīvu (acs gļotādu) un plakstiņu malas. Šo slimību var izraisīt dažādi vīrusi, tostarp adenovīrusi, herpesvīrusi un citi. Šeit ir galvenās vīrusu blefarokonjunktivīta īpašības:
- Infekciozais raksturs: Vīrusu blefarokonjunktivīts ir infekcijas slimība, kas tiek pārnesta kontakta ceļā. Tas var notikt, pieskaroties piesārņotām virsmām vai vīrusa nesējiem, kā arī aerosolu veidā.
- Simptomi: Vīrusu blefarokonjunktivīta raksturīgie simptomi ir konjunktīvas un plakstiņu malas apsārtums, pietūkums, dedzināšana, nieze, smilšu sajūta acī, jutība pret gaismu, asarošana un bagātīga asarošana. Pacientiem var būt arī izdalījumi no acs, kas var būt duļķaini vai saturēt strutas.
- Inkubācijas periods: Vīrusu blefarokonjunktivīta inkubācijas periods var atšķirties atkarībā no vīrusa veida, bet parasti tas svārstās no dažām dienām līdz nedēļai.
- Izplatīšanās: Vīrusu blefarokonjunktivīts var viegli izplatīties no cilvēka uz cilvēku, īpaši cieša kontakta apstākļos, piemēram, bērnu grupās, ģimenes mijiedarbībā un sabiedriskās vietās.
- Vīrusu izraisītāji: Vīrusu blefarokonjunktivītu var izraisīt dažādi vīrusi, bet visbiežāk sastopamie ir adenovīrusi (īpaši 3., 4. un 8. tips) un herpesvīrusi (HSV-1 un HSV-2).
- Ārstēšana: Vīrusu blefarokonjunktivīta ārstēšana parasti ietver simptomātisku pasākumu izmantošanu, piemēram, aukstu kompresu lietošanu, lai mazinātu pietūkumu un kairinājumu, kā arī lokālu pretvīrusu pilienu vai ziedes lietošanu, lai saīsinātu slimības periodu un samazinātu vīrusa izplatīšanās risku.
- Profilakse: Svarīgi pasākumi vīrusu blefarokonjunktivīta profilaksei ietver regulāru roku mazgāšanu, izvairīšanos no saskares ar piesārņotām virsmām un vīrusa pārnešanas novēršanu citiem.
Herpetisks blefarokonjunktivīts.
Herpetiskais blefarokonjunktivīts ir iekaisuma slimības veids, ko izraisa herpes vīruss, kas ietekmē acs plakstiņu malu un konjunktīvu. Šo stāvokli var izraisīt vai nu 1. tipa herpes (HSV-1), kas parasti ir saistīts ar lūpu un sejas herpes, vai 2. tipa herpes (HSV-2), kas biežāk ir saistīts ar dzimumorgānu herpes. Šeit ir galvenās herpetiskā blefarokonjunktivīta īpašības:
- Vīrusu iesaistīšanās: Herpetisku blefarokonjunktivītu izraisa herpes vīruss, kas var inficēt plakstiņu malu un acs konjunktīvu, izraisot iekaisumu un dažādas klīniskas izpausmes.
- Simptomu iezīmes: Herpetiska blefarokonjunktivīta simptomi var būt plakstiņa un/vai konjunktīvas apsārtums, pietūkums, nieze, dedzināšana, smilšu sajūta acī, jutība pret gaismu un plakstiņa malas un konjunktīvas virsmas pūslīšu vai čūlu veidošanās.
- Recidīvi: Herpetisku blefarokonjunktivītu parasti raksturo periodiskas saasināšanās, kas var rasties novājinātas imunitātes, stresa vai citu provocējošu faktoru fonā.
- Vīrusa izplatība: Herpes vīruss var izplatīties uz blakus esošajām acu un sejas ādas zonām, izraisot citas vīrusu bojājumu formas, piemēram, herpetisku keratītu (radzenes iekaisumu) vai herpetisku dermatītu (ādas iekaisumu).
- Ārstēšana: Herpetiska blefarokonjunktivīta ārstēšana ietver pretvīrusu zāļu lietošanu lokālu pilienu vai acu ziedes veidā, lai palīdzētu mazināt iekaisumu un kontrolēt recidīvus. Smagos vai atkārtotos gadījumos var būt nepieciešama sistēmiska pretvīrusu terapija ārsta vadībā.
- Pārnešanas novēršana: Tā kā herpes ir lipīgs vīruss, ir svarīgi ievērot piesardzības pasākumus, lai novērstu vīrusa pārnešanu citiem, tostarp izvairīties no saskares ar acīm un ādu saasinājuma laikā un ievērot labu higiēnu.
- Regulāra pārbaude: Pacientiem ar herpetisku blefarokonjunktivītu regulāri jāapmeklē oftalmologs, lai novērtētu acs stāvokli un sniegtu ieteikumus par turpmāko ārstēšanu un aprūpi.
Strutains blefarokonjunktivīts.
Tā ir iekaisuma slimības forma, kam raksturīga strutojošu izdalījumu klātbūtne plakstiņu malas rajonā un/vai konjunktīvas virsmā. Šeit ir galvenās strutainā blefarokonjunktivīta īpašības:
- Strutaini izdalījumi: Viena no galvenajām strutaina blefarokonjunktivīta pazīmēm ir strutainu izdalījumu klātbūtne plakstiņu malā un/vai acs virsmā. Tie var izpausties kā dzeltenīgi vai zaļgani izdalījumi.
- Apsārtums un pietūkums: Iekaisums, kas pavada strutainu blefarokonjunktivītu, var izraisīt plakstiņu malu un konjunktīvas apsārtumu un pietūkumu.
- Sāpīgums un diskomforts: Pacientiem ar strutainu blefarokonjunktivītu var rasties sāpīgums, dedzinoša sajūta vai nieze plakstiņu malas un acs rajonā.
- Spārnota starptautiska burbuļa (otas) veidošanās: Dažos strutaina blefarokonjunktivīta gadījumos var veidoties spārnots starptautisks burbuļs, kas ir abscess, kas veidojas plakstiņa malā. Tas parasti ir piepildīts ar strutas un var būt nepieciešama drenāža.
- Iespējamie redzes traucējumi: Smaga un ilgstoša strutaina blefarokonjunktivīta gadījumos, īpaši, ja netiek nodrošināta atbilstoša ārstēšana, var rasties redzes traucējumi komplikāciju vai radzenes saknes infekcijas dēļ.
- Ārstēšana: Strutaina blefarokonjunktivīta ārstēšana parasti ietver antibiotisku lokālu medikamentu lietošanu acu pilienu vai ziedes veidā, siltu kompresu uzklāšanu, lai mazinātu pietūkumu un mazinātu iekaisumu, kā arī higiēnas procedūras plakstiņu tīrīšanai un strutainu izdalījumu likvidēšanai.
Meibomijas blefarokonjunktivīts.
Tā ir iekaisuma slimība, kas ietekmē meibomijas (tauku) dziedzerus augšējā un apakšējā plakstiņa malās, kā arī konjunktīvu. Šo slimību bieži pavada tādi stāvokļi kā seborejisks dermatīts, rosacea vai hronisks blefarīts. Šeit ir galvenās meibomijas blefarokonjunktivīta īpašības:
- Meibomijas dziedzeru slimība: Meibomijas blefarokonjunktivītu raksturo meibomijas dziedzeru iekaisums, kas izdala eļļainu sekrēciju, kas nepieciešama acs aizsardzībai un mitrināšanai.
- Cistas un komedoni: Meibomija dziedzeru iekaisums var izraisīt cistu un komedonu veidošanos (meibomija dziedzeru izejas kanālu aizsprostojumu). Tas var izraisīt sekrēta plūsmas aizsprostojumu un samazinātu sekrēciju.
- Simptomi: Meibomijas blefarokonjunktivīta simptomi var būt smilšu vai svešķermeņa sajūta acī, dedzināšana, nieze, plakstiņu malu apsārtums un pietūkums. Dažos gadījumos var rasties pastiprināta asaru izdalīšanās vai acu kairinājuma simptomi.
- Atkārtoti paasinājumi: Meibomijas blefarokonjunktivīts bieži ir hroniska slimība ar paasinājumu un simptomu mazināšanās periodiem.
- Visaptveroša ārstēšana: Meibomijas blefarokonjunktivīta ārstēšana bieži ietver siltu kompresu uzlikšanu, lai mīkstinātu un sašķidrinātu eļļu meibomijas dziedzeros, plakstiņu malu masāžu, lai mazinātu aizsprostojumus un stimulētu eļļainā sekrēta izdalīšanos, lokālu medikamentu (piemēram, pilienu vai ziedes) lietošanu, lai mazinātu iekaisumu un cīnītos pret infekciju, kā arī regulāru plakstiņu higiēnu.
- Saistītie stāvokļi: Meibomijas blefarokonjunktivīts bieži ir saistīts ar citiem stāvokļiem, piemēram, seborejisku dermatītu, rosaceju vai demodekozi.
- Ārsta padoms: Ja ir aizdomas par meibomijas blefarokonjunktivītu, ir svarīgi apmeklēt oftalmologu vai oftalmologu, lai veiktu novērtējumu un noteiktu efektīvu ārstēšanu.
Meibomīts
Tā ir meibomija dziedzeru iekaisuma slimība, kas atrodas acs plakstiņos. Šie dziedzeri izdala eļļainu sekrētu, kas palīdz ieeļļot acs virsmu un novērst asaru šķidruma iztvaikošanu. Meibomija dziedzeru iekaisumu var izraisīt dažādi faktori, tostarp infekcija, dziedzeru izejas kanālu aizsprostojums un anatomiskas īpatnības.
Meibomīta raksturīgās iezīmes ir šādas:
- Plakstiņa pietūkums un apsārtums: Slimību parasti pavada pietūkums un apsārtums plakstiņa zonā, īpaši bazālajā malā.
- Sāpīgums: Iekaisušie meibomijas dziedzeri var būt sāpīgi, ja tiem pieskaras vai tos nospiež.
- Plakstiņu malas apsārtums: iekaisums var izraisīt plakstiņu malas apsārtumu, kas dažkārt izraisa diskomfortu un niezi.
- Sekrēcija: Dažreiz no meibomijas dziedzeriem var izdalīties dzeltenīga vai bālgana sekrēcija, īpaši, ja tiek nospiests plakstiņš.
- Halaciona veidošanās: Ilgstoša un nepietiekami ārstēta meibomīta gadījumā var attīstīties halacions — lielāka cista, kas veidojas no meibomijas dziedzera.
- Diskomforts mirkšķināšanas laikā: dažiem pacientiem var rasties diskomforts vai sāpes mirkšķināšanas laikā meibomija dziedzeru iekaisuma dēļ.
Meibomīta ārstēšana parasti ietver higiēnas procedūras, piemēram, siltu kompresu uzlikšanu un plakstiņu masāžu, kā arī pretiekaisuma vai antibiotiku pilienu vai ziedes lietošanu.
Halaziona
Halacions ir meibomija dziedzera iekaisuma slimība, kas izpaužas kā cistas veidošanās augšējā vai apakšējā plakstiņā. Šeit ir galvenās halaciona īpašības:
- Cistu veidošanās: Halacions parasti sākas ar neliela veidojuma vai kunkuļa veidošanos augšējā vai apakšējā plakstiņa malā. Tas var būt sāpīgs vai nepatīkams pieskaroties.
- Lēna attīstība: Halacions laika gaitā var attīstīties lēni. Sākumā cista var būt maza un nesāpīga, bet, tai augot, tā var kļūt sataustāmāka.
- Apsārtums un pietūkums: Ap izveidoto cistu var būt apsārtums un pietūkums, īpaši, ja iekaisums pastiprinās.
- Sekrēcija: Cistas iekšpusē var uzkrāties tauki, kas dažreiz var izdalīties kā eļļains sekrēcija.
- Migrācijas diskomforts: atkarībā no cistas lieluma un atrašanās vietas, augšējā vai apakšējā plakstiņa migrācija var radīt diskomfortu, īpaši masāžas vai spiediena gadījumā.
- Iespējama rētas veidošanās: Ja haljazions saglabājas ilgstoši vai atkārtojas, plakstiņu zonā var veidoties rētaudi.
- Reti inficēts: Halazions parasti neinficējas, bet retos gadījumos tas var kļūt par infekcijas avotu, īpaši, ja tas pats tiek atvērts vai bojāts.
Halacions var izzust pats no sevis, bet, ja tas ir ilgstošs, atkārtojas vai rada ievērojamu diskomfortu, ieteicams apmeklēt oftalmologu novērtēšanai un ārstēšanai. Ārstēšana var ietvert siltu kompresu uzlikšanu, plakstiņu masāžu, lokālu medikamentu lietošanu vai dažos gadījumos cistas ķirurģisku izņemšanu.
Komplikācijas un sekas
Blefarokonjunktivītam var būt nelabvēlīgas sekas un komplikācijas, īpaši, ja netiek veikta atbilstoša ārstēšana vai ja ārstēšana ir nepilnīga. Kā galvenās komplikācijas jāuzskata keratīts, kas ir slimība, kuras laikā attīstās acs radzenes iekaisums. Ja to neārstē, redze pakāpeniski pasliktinās, rodas radzenes apduļķošanās. Starp bīstamākajām komplikācijām jāpiešķir leņķiskais konjunktivīts. Šīs slimības specifiskā pazīme ir acs gļotādas, asinsvadu slāņa, kas atrodas zem konjunktīvas, iekaisums. Retos gadījumos var attīstīties acs audzēji, asinsvadu slānis. Var tikt ietekmēts acs nervs, kas bieži beidzas ar audu nekrozi un aklumu.
Diagnostika blefarokonjunktivīts
Jebkuras acu slimības diagnostikas pamatā ir oftalmoloģiskā izmeklēšana. To veic oftalmologa kabinetā, izmantojot speciālu aprīkojumu un instrumentus. Izmeklēšanas laikā vizuāli novērtē acs gļotādas stāvokli, tās redzamās struktūras, plakstiņu stāvokli, asinsvadu sistēmu, atzīmē iekaisuma, traumatiskus, distrofiskus procesus, citas izmaiņas. Obligāti jāpārbauda acs dibens, izmantojot speciālu aprīkojumu (nepieciešams aprīkojums, tumša istaba, palielināmie stikli, lēcas). Var būt nepieciešams pārbaudīt redzi, izmantojot standarta metodes. Ir arī daudzas citas acu izmeklēšanas metodes, kuras tiek izmantotas specializētu klīniku un nodaļu apstākļos, ja ir indikācijas papildu izmeklēšanai.
Laboratoriskā diagnostika
Oftalmoloģijā galvenokārt tiek izmantotas mikrobioloģiskās (bakterioloģiskās, virusoloģiskās), imunoloģiskās, seroloģiskās, imūnhistoķīmiskās metodes. Tās izmanto, ja ir norādes un aizdomas par bakteriālām, vīrusu, imunoloģiskām patoloģijām, onkoloģiska procesa attīstību acu zonā. Tāpat kā standarta metodes, piemēram, klīniskās asins analīzes, urīna analīze, fekāliju analīze, bioķīmiskie un imunoloģiskie pētījumi, arī tās bieži ir nepieciešamas. Taču tās ir efektīvas un informatīvas galvenokārt iekaisuma un bakteriālos procesos, kad ir samazinājusies imunitāte, tostarp lokālā imunitāte. Šīs analīzes ļauj novērtēt patoloģijas kopējo ainu, novērtēt, kas tieši organismā ir traucēts, ļauj pieņemt patoloģiskā procesa cēloni, tā smagumu, ļauj novērtēt ārstēšanas efektivitāti, procesus dinamikā, prognozēt ārstēšanas ilgumu un rezultātus. Piemēram, leikocītu formulas nobīde, kas norāda uz vīrusu, bakteriālas infekcijas attīstību, liecina, ka iekaisuma process acīs ir vispārēju organisma traucējumu sekas, kas rodas uz vīrusu, baktēriju mikrofloras aktivācijas fona. Tad var būt nepieciešama ļoti specifiska oftalmoloģiskā izmeklēšana, lai precizētu datus.
Oftalmoloģijā izmantotās specifiskās analīzes ietver acu sekrēciju, nobrāzumu un uztriepju izpēti no acs gļotādas, plakstiņa, asaru, skalošanas ūdens, skropstu, strutainu sekrēciju, eksudāta izpēti, audu paraugu histoloģisko izpēti.
Instrumentālā diagnostika
Acs dibena stāvokļa, audu struktūras, acs gļotādas stāvokļa novērtēšanai, acs asinsvadu pārbaudei, reakcijas uz konkrētu stimulu noteikšanai tiek izmantots dažāda veida aprīkojums. Ar īpašu reaģentu palīdzību tiek radīts viens vai otrs efekts, jo īpaši paplašinātas acu zīlītes, kontrastvadi, vizualizēta lēca vai citas atsevišķas acs struktūras. Tiek izmantotas metodes intraokulārā un intrakraniālā spiediena mērīšanai.
Instrumentālās metodes ietver metodes, kas ļauj iegūt attēlu un novērtēt acs vai tās atsevišķu struktūru stāvokli statikā vai dinamikā. Dažas metodes ļauj reģistrēt izmaiņas, kas notiek acī normālā stāvoklī, miera stāvoklī, veicot noteiktas darbības. Var analizēt acu kustības, muskuļu kontrakcijas, zīlīšu reakciju uz gaismu, tumsu, ķīmisko vielu ievadīšanu, kontrastu. Ir arī daudzas metodes, lai novērtētu ne tikai redzes sensorās sistēmas, bet arī vadošo elementu, tostarp redzes nerva, refleksa loka, kā arī attiecīgo smadzeņu daļu, kas atbild par vizuālo signālu apstrādi, funkcionālo aktivitāti.
Diferenciālā diagnoze
Diferenciāldiagnozes pamatā ir nepieciešamība diferencēt dažādus stāvokļus un slimības, kurām rodas līdzīgi simptomi. Pirmkārt, ir nepieciešams diferencēt blefarokonjunktivītu no citām bakteriālām un vīrusu slimībām. Ir svarīgi izslēgt ļaundabīgas, deģeneratīvas, distrofiskas izmaiņas acs pamatstruktūrās. Ir svarīgi diferencēt blefarokonjunktivītu no paša blefarīta, konjunktivīta, keratīta, keratokonjunktivīta, leņķiskās patoloģijas. Ja nepieciešams, ārsts nozīmēs papildu speciālistu konsultācijas, kā arī palīgpētījumu metodes (laboratoriskās, instrumentālās).
Populāra procedūra ir acs izdalījumu izmeklēšana, tā parādīs iekaisuma procesa raksturu, kas lielā mērā nosaka tālāko ārstēšanu. Pētījumam, īpašos sterilos apstākļos, tiek ņemts neliels gļotādas paraugs (uztriepe no konjunktīvas virsmas). Pēc tam materiāls tiek sterili iepakots un, ievērojot visus nepieciešamos transportēšanas nosacījumus, nogādāts tālākai izpētei laboratorijā, kur tas tiek novērtēts.
Tiek veikta turpmāka bakterioloģiskā, virusoloģiskā izmeklēšana, kas ļauj identificēt blefarokonjunktivīta cēloni. Tādējādi bakteriālas izcelsmes iekaisuma procesā tiks izolēta un identificēta atbilstošā baktērija, kas ir slimības izraisītājs. Vīrusu procesa gadījumā vīruss tiek izolēts, tiek noteiktas tā kvantitatīvās un kvalitatīvās īpašības. Turklāt ir iespējams izvēlēties efektīvu antiseptisku līdzekli, izvēlēties tā devu, koncentrāciju, kas nodrošinās vēlamo efektu.
Diferenciāldiagnoze starp blefarokonjunktivītu un citām acu slimībām ietver katras slimības dažādo klīnisko pazīmju un raksturlielumu apsvēršanu. Lūk, kā var veikt diferenciāldiagnozi starp blefarokonjunktivītu un šīm slimībām:
-
- Iridociklīts ir varavīksnenes un ciliārā ķermeņa iekaisums.
- Galvenie simptomi ir sāpes acīs, fotofobija, acu apsārtums un neskaidra redze.
- Diferenciācija tiek veikta ar oftalmoskopijas palīdzību un iekaisuma izmaiņu novērtēšanu acī.
-
- Keratokonjunktivīts ir radzenes un konjunktīvas iekaisums, ko bieži izraisa alerģiska reakcija.
- Simptomi ir apsārtums, nieze, asarošana un smilšu sajūta acīs.
- Diferenciācija tiek veikta, novērtējot radzeni, izmantojot specializētas metodes, piemēram, skenējošo lāzertomogrāfiju (OCT) vai fluoresceīna angiogrāfiju.
Leņķiskais konjunktivīts:
- Leņķisko konjunktivītu raksturo iekaisums acu kaktiņos, ko bieži izraisa bakteriāla infekcija vai seborejiskais dermatīts.
- Galvenie simptomi ir apsārtums, pietūkums un gļotaini strutaini izdalījumi no acu kaktiņiem.
- Diferenciācija var balstīties uz izdalījumu raksturu un bakterioloģiskās analīzes rezultātu.
-
- Blefarīts ir plakstiņu malas iekaisums, ko parasti izraisa bakteriāla infekcija vai demodektoze.
- Simptomi ir apsārtums, nieze, kairinājums un taukainas atdalošas zvīņas plakstiņu bazālajā malā.
- Diferenciācija var ietvert plakstiņu malas, sekrēcijas veida un reakcijas uz ārstēšanu novērtēšanu.
-
- Keratīts ir radzenes iekaisums, ko var izraisīt infekcija, trauma, alerģijas vai citi cēloņi.
- Galvenie simptomi ir sāpes acīs, neskaidra redze, fotofobija un radzenes apsārtums.
- Diferenciācija ietver radzenes iekaisuma rakstura, bakterioloģisko un virusoloģisko testu rezultātu un reakcijas uz antibiotiku terapiju novērtējumu.
Ja rodas šaubas vai neskaidrības par diagnozi, ir svarīgi konsultēties ar pieredzējušu oftalmologu, lai veiktu turpmāku izmeklēšanu un ārstēšanu.
Kurš sazināties?
Profilakse
Profilakses pamatā ir normālas imunitātes uzturēšana, gļotādu un mikrofloras normāls stāvoklis, lai apturētu infekcijas perēkļus. Ir svarīgi ievērot higiēnas noteikumus. Nav pieļaujams nokļūt acīs netīram ūdenim, sviedriem, nedrīkst nokļūt acīs ar netīrām rokām, priekšmetiem, pat ja tur kaut kas ir iekļuvis. Lai uzturētu normālu organisma stāvokli, nepieciešams pilnvērtīgs uzturs, dienas režīma ievērošana, darba un atpūtas režīms, pietiekams vitamīnu, īpaši A vitamīna, patēriņš. Ir svarīgi dot acīm atpūtu, īpaši, ja darbs ir saistīts ar pastāvīgu acu sasprindzinājumu (autovadītāji, darbs pie datora, ar mikroskopu). Dienas laikā ir nepieciešams periodiski atslābināt acis. Lai to izdarītu, ir speciāli vingrinājumi, vingrošanas kompleksi acīm. Tāpat ir nepieciešams veikt vienkārši relaksējošus vingrinājumus, tostarp trataku, meditāciju, kontemplāciju, koncentrēšanos, skatienu tumsā, koncentrēšanos uz nekustīgu vai gaismas objektu. Tās visas ir specializētas metodes, lai saglabātu acu veselību. Turklāt ir nepieciešams, lai pārtika būtu bagāta ar karotinoīdiem (A vitamīnu). Ir svarīgi uzņemt pietiekami daudz šķidruma.
Prognoze
Ja laikus apmeklējat ārstu un veicat nepieciešamos pasākumus, prognoze var būt labvēlīga. Citos gadījumos, ja neievērojat ārsta ieteikumus, neārstējat vai ārstējat nepareizi, blefarokonjunktivīts norit smagi un var beigties ar dažādām komplikācijām, līdz pat sepsi un pilnīgu redzes zudumu, un pat pašas acs.

