Raksta medicīnas eksperts
Jaunas publikācijas
Smadzeņu astrocitomas diagnostika
Pēdējā pārskatīšana: 23.04.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Smadzeņu audzēju savlaicīgas diagnostikas un efektīvas ārstēšanas problēmu sarežģī pacientu novēlota ārstēšana. Cik daudz skriešanās pie ārsta ar galvassāpēm, it īpaši, ja simptoms parādījās ne tik sen? Un, kad vemšana savieno sāpes galvā, audzējam bieži ir laiks ievērojami paaugstināties, īpaši, ja tas ir ļaundabīgs audzējs. Ja audzējs ir mazs, var nebūt pastāvīgu simptomu.
Agrīnā stadijā smadzeņu slimība var tikt atklāta nejauši tomogrammas vai rentgena pārbaudes laikā. Taču šādai aptaujai ir nepieciešami arī pamatoti iemesli.
Neatkarīgi no tā, vai pacients ieradās pie uzņemšanas ar sūdzībām vai izmeklēšanas laikā tika konstatēts audzējs, ārsts interesēs par simptomiem. Vispirms novērtē neiroloģisko stāvokli. Mēs runājam par tādiem simptomiem kā galvassāpes, slikta dūša, vemšana, reibonis un krampji. Ārsts arī pēta galvas smadzeņu simptomus, piemēram, nogurumu, kognitīvo pazemināšanos, kā arī vietējos simptomus, kas var atšķirties atkarībā no audzēja atrašanās vietas, un iepriekšēju intrakraniālās hipertensijas pakāpes (fundus fundus pētījums) novērtējumu.
Klīniskā pārbaude
Fiziskās pārbaudes laikā tiek veikta vispārējā somatiskā stāvokļa novērtēšana saskaņā ar Karnovska vai ECOG skalu [1]. Tas ir novērtējums par personas spēju vadīt normālu, aktīvu dzīvi, kalpot bez palīdzības, nepieciešamību pēc medicīniskās aprūpes, ko izmanto arī vēža slimnieku ārstēšanā. Karnovskis uzskata, ka rādītājs 0-10 norāda, ka persona nomirst vai jau ir mirusi, jo 20-40 punkti personai ir jābūt hospitalizētai, 50-70 punkti norāda, ka pacienta invaliditāte un medicīniskās aprūpes nepieciešamība, 80-100 norāda uz normālu darbību ar atšķirīgu smagumu slimības simptomi.
Ja pacients nonāk medicīniskajā iestādē nopietnā stāvoklī, apziņa tiek novērtēta Glasgow skalā. Izvērtētas trīs galvenās iezīmes: acu atvēršana, runas aktivitāte, motora reakcija. Rezultātu nosaka punktu summa. Maksimālais punktu skaits (15) norāda uz skaidru prātu, 4-8 punkti - koma rādītāji un 3 punkti norāda uz smadzeņu garozas nāvi.
Analīzes
Parastie testi, kas drīzāk tiek piešķirti, lai novērtētu pacienta vispārējo stāvokli un blakusparādību klātbūtni, nenorāda uz audzējiem. Pašreizējās izmaiņas klīniskajā un bioķīmiskajā asins analīzē nav specifiskas, bet tās būs vadlīnijas ārstēšanas iecelšanai. Turklāt var veikt šādus pētījumus (urīna analīze, HIV antivielu tests, Wasserman reakcija, B un C hepatīta marķieru noteikšana, audzēja antigēns). Tā kā audzēju ārstēšana parasti ir saistīta ar ķirurģiju, kurai var būt nepieciešama asins pārliešana, asins grupu un Rh testu uzskata par obligātu. Ikdienas klīniskajā praksē arvien vairāk tiek izmantota gliomu molekulārā diagnoze [2], [3], [4]. Uzsāka arī izmēģinājuma projektu smadzeņu astrocitomu agrīnai pārbaudei, izmantojot mrt skenēšanu [5].
Biopsijas laikā veiktā audzēja parauga histoloģiskā izmeklēšana tiek uzskatīta par obligātu. Taču problēma ir tā, ka šādu paraugu nav iespējams veikt bez operācijas. Visbiežāk pēc izņemšanas tiek pētītas nelielas audzēja platības. Lai gan mūsdienu medicīnā šodien nav pieejami jauni minimāli invazīvas biopsijas metodes (piemēram, stereotaktiskā biopsija, kas veikta divos veidos), kas tiek izmantoti, pamatojoties uz instrumentālo pētījumu rezultātiem.[6]
Instrumentālā diagnostika
Smadzeņu audzēju instrumentālā diagnostika ietver:
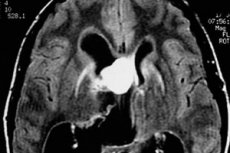
- Smadzeņu magnētiskās rezonanses (MRI) vai datora (CT) pārbaude. Priekšroka tiek dota MRI, kas tiek veikta 3 projekcijās un 3 režīmos, neizmantojot kontrastu un ar to. Ja MRI nav iespējams, tiek veikta CT skenēšana, ieskaitot kontrastu. [7]
- Papildu MRI funkcijas:
- Difūzijas MRI, kas nosaka ūdens molekulu difūzijas kvantitatīvos rādītājus smadzeņu audos ¸, kas ļauj novērtēt asins piegādi orgāna audiem, smadzeņu tūskas klātbūtni un deģeneratīvus procesus tajā.
- Smadzeņu perfūzija, kas ļauj novērtēt smadzeņu asinsrites īpašības un atšķirt dažādas patoloģijas. [8]
- MRI spektroskopija, kas palīdz novērtēt vielmaiņas procesus smadzenēs un nosaka precīzas audzēja robežas.
- Papildu pētījumi:
- Pozitronu emisijas tomogrāfija (PET) ir novatoriska metode, kas ļauj konstatēt audzēju gandrīz budā. Tas var atklāt vismazākus audzējus. To lieto arī atkārtotu gliju audzēju diferenciāldiagnozei.[9], [10]
- Tiešā vai CT angiogrāfija ir galvas smadzeņu asinsvadu pētījums, kas tiek noteikts, ja sākotnējie pētījumi liecina par bagātīgu audzēja asins piegādi. Angiogrāfija arī ļauj noteikt smadzeņu asinsvadu bojājumu pakāpi.
- Rentgena. Tā nav visdrošākā metode audzēja procesu diagnosticēšanai, tomēr mugurkaula rentgenstaru var būt sākumpunkts turpmākiem CT skenējumiem un MRI, ja ārsts redz attēlā aizdomīgu zonu.
Elektrokardiogramma, elektroencefalogramma, ultraskaņa, orgānu radiogrāfija, bronhu un gastroduodenoskopija (vienlaicīgu slimību klātbūtnē), t.i. Mēs runājam par pilnīgu visaptverošu pacienta pārbaudi, kas ietekmē audzēja ārstēšanas protokola izvēli.
Ieteicams veikt instrumentālu pētījumu ne tikai slimības diagnosticēšanas stadijā, bet arī pēcoperācijas periodā, lai novērtētu operācijas kvalitāti un prognozētu iespējamās komplikācijas. Difūzo audzēju gadījumā, kuriem nav skaidras lokalizācijas, kā arī dziļajos audzējos, ārsts faktiski darbojas ar pieskārienu. Turpmākās datortomogrāfijas, kas ir pēcoperācijas diagnozes standarts, un ieteicamā MRI ar kontrastu un bez kontrastu jāveic pirmajās 3 dienās pēc operācijas.
Astrocitomu diferenciālā diagnoze
Smadzeņu astrocitomas primāro diagnozi sarežģī fakts, ka galvenie patoloģijas simptomi ir arī citā etioloģijā, dažās smadzeņu organiskās slimībās un pat somatiskajās slimībās. Tikai ar pilnīgu un rūpīgu diferenciāldiagnozi var noteikt precīzu simptomu cēloni.[11]
Labvēlīga mezgla astrocitoma MRI bieži vien ir viendabīga veidošanās ar skaidras robežas (neviendabīgumu var izskaidrot ar kalcifikāciju un mazām cistām). Kontrastējot, šādi audzēji palielinās 40% (tas ir raksturīgāks labdabīgiem hemstocītiskajiem astrocitomiem), bet astrocitomas anaplasticā formā pieaugums vienmēr ir acīmredzams.
Difūzās astrocitomas attēlā izskatās kā izplūdušas plankumi bez skaidri redzamām robežām. Šādu audzēju ļaundabīgā deģenerācijā to struktūra mainās, parādās raksturīgā neviendabība.
Kas atšķir pilocitisko astrocitomu un tās citas mezglainas šķirnes no glioblastomas un anaplastiskās astrocitomas, var identificēt pēc šādām pazīmēm: pirmajā gadījumā ir skaidras audzēja robežas un kontūras, salīdzinoši lēni audzēja augšana, šūnu polimorfisma neesamība, granulas, mazāk audzēja masa, vairāk vai mazāk vienāda patoloģiskā koncentrēšanās uz MRI krāsošana. [12]
Galvenā atšķirība starp difūzajām astrocitomām no vietējiem audzējiem (mezglains, fokālais) sastāv no skaidras neoplazmas robežas. Audzēja iekšējo struktūru salīdzinošā viendabība, nekrozes fokusa trūkums norāda uz zemu audzēja ļaundabīgo audzēju.
Anaplastiskā astrocitoma ir krustojums starp zemas kvalitātes difūzām astrocitomām un agresīvām glioblastomām. Tas atšķiras no parastajiem difūzajiem astrocītiem šūnu polimorfismā (dažādu formu, izmēru un izmēru šūnu klātbūtne audzējā) un mitotisko aktivitāti, t.i. šūnu skaits mitozē. Mitoze ir četru posmu process, kurā tiek sadalītas visas ķermeņa šūnas, izņemot dzimumu. [13]
Anaplastic astrocytoma atšķiras no glioblastomas ar diviem faktoriem: nekrotisku fokusu trūkumu un asinsvadu proliferācijas pazīmēm. Tikai glial šūnas dalās. Šī audzēja draudi tās straujā izaugsmē un grūtības noteikt lokalizācijas robežas. Glioblastoma ne tikai aug ļoti strauji (vairāku nedēļu un mēnešu laikā), bet arī izraisa smadzeņu šūnu nāvi, izmaiņas galvas traukos, pilnīgi traucē orgāna darbību, kas noved pie pacienta nāves pat ārstēšanas gadījumā.
Lielas cerības attiecībā uz diferenciāldiagnozi tiek ievietotas smadzeņu MRI [14]. Tas ņem vērā daudzus faktorus:
- biežums (glial audzēji tiek konstatēti 1/3 pacientu, gandrīz puse no tiem ir dažādu lokalizāciju astrocitomas), \ t
- pacienta vecums (zemu ļaundabīgu audzēju astrocitomas biežāk tiek diagnosticētas bērniem, retāk - anaplastic audzēja variants, pieaugušajiem un vecāka gadagājuma cilvēkiem, gluži pretēji, apaplastiskā astrocitoma un glioblastoma ir biežāk sastopamas, ar lielu varbūtību, ka degradējas vēzī),
- audzēja lokalizācija (bērniem biežāk skar smadzeņu un smadzeņu cilmes struktūras, retāk audzējs attīstās redzes nerva un čiasmas jomā, pieaugušajiem audzēji parasti veidojas smadzeņu puslodes un garozas).
- izplatīšanas veids (glioblastomām un slikti diferencētām astrocitomām, procesa izplatība uz otro puslodi ir raksturīga).
- fokusu skaits (fokusa daudzums ir raksturīgs ļaundabīgiem audzējiem ar metastāzēm, dažkārt glioblastoma izpaužas šādā veidā), \ t
- audzēja iekšējā struktūra:
- 20% astrocitomu raksturo audzēja kalcifikācijas, savukārt oligodendroglija audzēji gandrīz 90% gadījumu satur kalcifikācijas (labāk nosakot ar datortomogrāfiju).
- glioblastomām un audzējiem ar metastāzēm, raksturīga MRI konstatētā struktūras heterogenitāte.
- atbildes reakcija uz kontrastu (labdabīgi astrocitomas nespēj uzkrāt kontrastu pretēji ļaundabīgajiem), \ t
- difūzijas MR ļauj diferencēt audzēja procesu smadzenēs no abscesa, epidermas cistas, insulta atbilstoši signāla stiprumam (tas ir vājāks ar audzējiem) [15]. Kad insulta laikā novērojami raksturīgi ķīļveida plankumi.
Biopsija palīdz diferencēt infekcijas procesu smadzenēs no neoplastiskā (audzēja), lai noteiktu audzēja šūnu veidu. Ja nav iespējams veikt atvērtu darbību vai dziļu audzēja atrašanās vietu, tiek izmantota minimāli invazīva stereotaktiska biopsija, kas palīdz, neatverot galvaskausu, pateikt, cik bīstami audzējs ir ļaundabīga audzēja ziņā.

