Raksta medicīnas eksperts
Jaunas publikācijas
Smadzeņu disģenēze
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
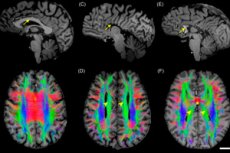
Bieži sastopamas neiroloģiskas problēmas bērniem ir patoloģijas, kuru parādīšanās pamatā ir nepareiza smadzeņu intrauterīna attīstība. Šādus traucējumus sauc par "smadzeņu disģenēzi"; mēs runājam par daudzfaktorāliem stāvokļiem, kuriem bieži vien nav izteiktas klīniskās ainas. Vairumā gadījumu vecāki vēršas pie ārsta ar sūdzībām par mācīšanās grūtībām, krampjiem, motorisku aizmāršību, uzvedības novirzēm bērnam. Smadzeņu disģenēze tiek atpazīta tikai datortomogrāfijas vai kodolmagnētiskās rezonanses attēlveidošanas laikā. Kopumā traucējumu attīstības mehānismi nav pietiekami pētīti.
Epidemioloģija
Smadzeņu attīstības defekti veido aptuveni 20% no visiem attīstības defektiem. Pēc ekspertu domām, iedzimtu centrālās nervu sistēmas traucējumu biežums svārstās no 1 līdz 2 gadījumiem uz 1000 jaundzimušajiem. [ 1 ], [ 2 ]
Starp iedzimtām smadzeņu attīstības anomālijām vienu no pirmajām vietām ieņem kortikālā disģenēze, kas kļūst par galveno bērnības epileptiskā sindroma rašanās cēloni. Kopumā iedzimtas smadzeņu anomālijas tiek atklātas aptuveni 30% no visiem bērnībā diagnosticētajiem disģenēzes gadījumiem.
Kortikālā disģenēze tiek novērota 25–40% pacientu ar smadzeņu attīstības defektiem, un to bieži pavada epilepsijas sindroms vai cita veida simptomātiska epilepsija.
Starp iedzimtām smadzeņu anomālijām diezgan bieži tiek novērota kortikālā disgeneze, kas ir saistīta ar neiroattēlveidošanas diagnostikas plašo praktisko pielietojumu - jo īpaši neirosonogrāfiju, magnētiskās rezonanses attēlveidošanu, datortomoloģiju.
Cēloņi smadzeņu disģenēze
Acīmredzamākie smadzeņu disgēnēzes cēloņi tiek uzskatīti par:
- traucēta nervu sistēmas intrauterīnā attīstība (attīstības stadijā);
- Nervu sistēmas bojājumi agrīnās embriogenēzes stadijā gēnu mutāciju rezultātā, mātes infekcijas slimības grūtniecības laikā, starojuma iedarbība, traumatiskas traumas, augļa iedarbība ar ķīmiskiem līdzekļiem un toksīniem.
Starp infekcijām, kas kaitīgi ietekmē augļa nervu sistēmu, īpaši jāatzīmē masaliņas, toksoplazmoze, vīrusu hepatīts un citomegalovīrusa infekcija.
Visbiežāk patoloģisku intrauterīnu attīstību izraisa nelabvēlīgu faktoru negatīva ietekme uz mātes un bērna ķermeni, kam ir teratogēna iedarbība. Disģenēzes eksogēnie cēloņi var būt:
- radioaktīvais starojums;
- ķīmisko vielu iedarbība;
- paaugstināta temperatūra;
- iedarbība uz augstfrekvences strāvām;
- neapmierinoši vides apstākļi, kas noved pie toksisku produktu iekļūšanas sievietes ķermenī.
Turklāt dažiem medikamentiem un hormonālajiem līdzekļiem, ko topošā māte var lietot, nezinot par grūtniecību, var būt arī teratogēna iedarbība. Ir pierādījumi, ka daudzi medikamenti viegli iekļūst placentā un nonāk bērna asinsrites sistēmā. Bīstamas var būt ne tikai spēcīgas vielas, bet arī bieži lietoti medikamenti lielās devās un pat multivitamīnu kompleksi. [ 3 ]
Metabolisma traucējumi, vīrusu un citas infekcijas, tostarp tās, kurām ir latenta asimptomātiska gaita, var izraisīt arī intrauterīnus attīstības traucējumus, piemēram, disģenēzi. Īpaši bīstami tiek uzskatīti par šādiem stāvokļiem:
- hipertireoze;
- vielmaiņas traucējumi;
- cukura diabēts;
- sifiliss;
- citomegalovīrusa infekcija;
- masaliņas;
- listerioze;
- toksoplazmoze.
Grūtnieces dzīvībai ir ārkārtīgi negatīva ietekme uz grūtniecības gaitu un nedzimušā bērna veselību. Teratogēnu iedarbību izraisa:
- alkohola lietošana;
- smēķēšana;
- atkarība.
Riska faktori
Par smadzeņu disgēnēzes attīstības predisponējošiem faktoriem tiek uzskatīti šādi:
- iedzimta predispozīcija (saistīti patoloģijas rašanās gadījumi, autosomāli mantojuma veidā vai saistīti ar X hromosomu);
- spontāna mutācija;
- hromosomu pārkārtošanās;
- intrauterīna infekcija (galvenokārt vīrusu izcelsmes) vai traumatiskas traumas;
- intoksikāciju, medikamentu, ķīmisku vielu ietekme intrauterīnās attīstības stadijā;
- letāls alkohola sindroms, ko grūtniecības laikā izraisa mātes alkoholisms;
- akūts barības vielu deficīts auglim;
- smagi vielmaiņas traucējumi topošajai mātei.
Pašlaik zinātnieki nevar noteikt vienu galveno smadzeņu disģenēzes cēloni, tāpēc ir jāizvērtē esošie riska faktori. [ 4 ]
Pathogenesis
Cilvēka smadzeņu attīstība sākas intrauterīnā stadijā, aktīvi turpinoties arī pēc dzimšanas. Pēc ekspertu domām, labā smadzeņu puslode ir atbildīga par figurālo un radošo domāšanu, motorisko koordināciju, līdzsvaru, telpisko vizuālo un kinestētisko uztveri. Kreisā smadzeņu puslode nosaka matemātiskās, simboliskās, loģiskās, runas, analītiskās spējas, nodrošina informācijas uztveršanu caur dzirdi, mērķa iestatījumiem un shematiskiem iestatījumiem. Vienotas smadzenes ir divu pusložu darbs, kuras cieši savstarpēji saistītas ar neirofibrozo sistēmu (corpus callosum).
Lielais smadzeņu apvalks atrodas starp smadzeņu puslodēm pakauša-parietālajā rajonā. Tas ietver 200 miljonus nervu šķiedru un nodrošina smadzeņu koordinētu darbu un informācijas pārraidi starp puslodēm. Ar tādu traucējumu kā smadzeņu disģenēze cieš cilvēka kognitīvās funkcijas. Nepareizas vadītspējas gadījumā caur lielo smadzeņu apvalku dominējošā puslode uzņemas palielinātu slodzi, bet otra ir praktiski neaktīva. Tiek zaudēta saikne starp abām smadzeņu "pusītēm". Rezultātā cieš telpiskā orientācija, rodas nelīdzsvarotība, pacients nevar pareizi uztvert savu ķermeni, adekvāti emocionāli reaģēt. Tiek traucēta vadošo ekstremitāšu uztveres funkcija. [ 5 ]
Bērni ar smadzeņu disģenēzi bieži neprot rāpot, un viņiem ir grūtības staigāt, lasīt un rakstīt. Informācija tiek uztverta galvenokārt caur dzirdi un redzi. Bez ārstēšanas un medicīniskās rehabilitācijas šādiem pacientiem vēlāk rodas daudzas problēmas, kas saistītas ar vispārējo attīstību un mācīšanos. [ 6 ]
Simptomi smadzeņu disģenēze
Klīniskie simptomi visiem pacientiem izpaužas atšķirīgi, tāpēc diagnostika tiek veikta dažādos laikos. Piemēram, smagas smadzeņu disģenēzes formas tiek atklātas agrā bērnībā, savukārt pieaugušajiem traucējumi var būt latenti un diagnosticēti nejauši.
Bērniem ar smadzeņu disģenēzi jaundzimušā periodā var būt normāls un diezgan veselīgs izskats, un attīstības rādītāji sakrīt ar normāliem līdz trīs mēnešu vecumam. Sākot ar 3 mēnešiem, var parādīties pirmās patoloģiskās pazīmes epilepsijas lēkmju, zīdaiņu spazmu u.c. veidā.
Klīnisko ainu var raksturot ar šādām pazīmēm:
- korpusa zvīņa veidošanās un turpmākās attīstības traucējumi;
- smadzeņu kambara dobuma cistiskā dilatācija, smadzeņu apvalka anomālija;
- hidrocefālija;
- redzes un dzirdes nervu atrofija;
- mikroencefālija;
- audzēja procesi (ieskaitot cistas) smadzeņu pusložu rajonā;
- nepilnīga konvolūciju veidošanās;
- agrīna seksuālā attīstība;
- mugurkaula kropļojumi (spina bifida, mugurkaula loka nesaplūšana);
- Aikardi sindroms (agrīna miokloniskā encefalopātija);
- lipomas;
- dažādas gremošanas sistēmas patoloģijas;
- aizkavēta psihomotorā attīstība;
- intelektuālā un fiziskā atpalicība;
- koordinācijas traucējumi;
- citu orgānu, tostarp muskuļu un skeleta sistēmas, defekti;
- samazināts muskuļu tonuss.
Relatīvi vieglos disģenēzes gadījumos ar normālu garīgo un motorisko attīstību var novērot pazīmes, kas liecina par informācijas apmaiņas traucējumiem starp smadzeņu puslodēm. [ 7 ]
Pirmās pazīmes
Zīdaiņu smadzeņu disģenēze visbiežāk tiek atklāta pēc trim dzīves mēnešiem, lai gan patoloģiju ir iespējams diagnosticēt pat intrauterīnās attīstības stadijā. Pirmās darbības traucējumu pazīmes zīdaiņiem parasti ir šādas:
- krampju, zīdaiņu spazmu parādīšanās;
- krampji;
- kliedzienu pavājināšanās;
- problēmas ar redzi, ožu un/vai tausti;
- komunikācijas traucējumi; [ 8 ]
- muskuļu hipotonijas pazīmes (samazināta refleksu aktivitāte, bagātīga siekalošanās, fiziskās attīstības kavēšana, vāja motoriskā aktivitāte, traucēta satveršanas funkcija).
Gados vecākiem cilvēkiem disģenēzi raksturo dzirdes un redzes atmiņas pasliktināšanās, kustību koordinācijas traucējumi un termoregulācija (hipotermija).
Zīdaiņu spazmas ir pēkšņa konvulsīva ekstremitāšu saliekšanās-pagarināšana. Muskuļu hipotonijai raksturīgs samazināts muskuļu tonuss (var būt apvienota ar muskuļu spēka zudumu).
Biežāk sastopami nesindromiski disģenēzes veidi, kas ilgstoši paliek asimptomātiski un tiek atklāti gandrīz nejauši - piemēram, garīgās atpalicības, krampju vai liela galvas izmēra diagnozes noteikšanas laikā. Makrocefālija daļēji ir saistīta ar milzu cistisko veidojumu klātbūtni, kas atrodas aiz trešā kambara. Retāk var novērot endokrinoloģiskus traucējumus.
Smadzeņu disgēnēzes sindromiskās formas ir šādas:
- Aikardi sindroms - rodas galvenokārt meitenēm, un to raksturo infantilas spazmas, specifiskas horoidālas lakūnas un skriemeļu-rievu defekti. Patoloģijas iznākums bieži vien ir nelabvēlīgs: pacientiem turpina būt krampji un rodas dziļa garīga atpalicība.
- Ģimenes sindroms ar dzimumorgānu patoloģiju, kas var izpausties kā mikrocefālija un citi centrālās nervu sistēmas defekti.
- Andermana sindromu raksturo perifērās nervu sistēmas bojājumi kombinācijā ar smadzeņu disgēnēzi (vai hipotrofiju).
- Periodiskas hiperhidrozes un hipotermijas sindroms (apgrieztais Šapiro sindroms).
Corpus Callosum disģenēze
Disģenēze ir iedzimta smadzeņu patoloģija, jo tā sāk attīstīties pirmsdzemdību stadijā dažādu faktoru ietekmē. Sekundārā smadzeņu starpsienas disģenēze tiek uzskatīta par sekundāru smadzeņu starpsienas destruktīvo stāvokli: šādu defektu var vizualizēt koronālajā projekcijā neirosonogrāfijas laikā. Ar smadzeņu starpsienas disģenēzi ir saistītas daudzas patoloģijas, tostarp akvedukta stenoze uz sekundāras hidrocefālijas fona, smadzeņu lielgabala aģenēze, Kiari II anomālija, migrācijas defekts un septooptiskā displāzija. Septooptiskās displāzijas gadījumā tiek novērota smadzeņu starpsienas disģenēze un redzes kanālu, nervu šķiedru un hiazmas hipoplāzija. Lielākā daļa pacientu ar šādu patoloģiju papildus cieš no hipofīzes-hipotalāma sistēmas traucējumiem. [ 9 ]
Bērna smadzeņu liellopa ķermeņa disģenēze ietekmē nervu pinumus, kas savieno abas smadzeņu puslodes, proti, smadzeņu liellopa ķermeni, kam ir saplacināta forma un kas atrodas zem smadzeņu garozas. Slimībai var būt dažāda smaguma pakāpe:
- Viegla disgēnēzes pakāpe tiek novērota, saglabājot intelektuālās spējas un motorisko aktivitāti.Ir tikai traucējumi impulsu signālu pārraidē starp puslodēm.
- Sarežģīto pakāpi pavada ne tikai vispārējas disgēnēzes pazīmes, bet arī citas smadzeņu attīstības anomālijas. Ir izteiktas neironu savienojumu neveiksmes, krampji un acīmredzama garīgās attīstības kavēšana.
Komplikācijas un sekas
Iedzimtu smadzeņu anomāliju iznākumu var iedalīt trīs variantos:
- Gandrīz pilnīga atveseļošanās bez redzamiem traucējumiem un pacienta atgriešanās pie normālas dzīves aktivitātes.
- Atlikušās sekas, kas neapdraud pacienta dzīvību, bet zināmā mērā ierobežo viņa ikdienas un sociālās aktivitātes.
- Smagi traucējumi, ievērojama intelektuālā atpalicība.
Disģenēzes seku smagums ir atkarīgs no patoloģisko izmaiņu apjoma smadzenēs, kā arī no cēloņa, kas izraisīja šo patoloģiju. Savlaicīga diagnostika un atbilstoša ārstēšana ir ļoti svarīga. [ 10 ]
Kopumā daudziem pacientiem ar smadzeņu disģenēzi ir vidēji smaga vai smaga intelektuālā atpalicība un fiziska atpalicība.
Diagnostika smadzeņu disģenēze
Smagos smadzeņu disgēnēzes gadījumos diagnostiku var veikt jau jaundzimušā vizuālās pārbaudes laikā. Papildu izmeklējumus var noteikt muskuļu hipotonijas gadījumā jaundzimušā periodā, krampju parādīšanās gadījumā, garīgās atpalicības gadījumā.
Bieži sastopamās diagnostikas metodes ietver:
- skrīnings un dzemdniecības ultraskaņas izmeklēšana grūtniecības laikā;
- neirosonogrāfija caur fontanelles zonu pirmajos 12-18 mazuļa dzīves mēnešos;
- elektroencefalogrāfija ar iespējamu videonovērošanu;
- magnētiskās rezonanses attēlveidošana. [ 11 ]
Lai identificētu ar disģenēzi un somatiskām patoloģijām saistītus traucējumus, tiek veikta nieru, sirds un vēdera dobuma orgānu ultraskaņas izmeklēšana. Var būt nepieciešama arī ģenētiskā konsultēšana. Vispārējā organisma stāvokļa novērtējuma ietvaros tiek veikti laboratoriskie testi: tiek veiktas vispārējas asins un urīna analīzes, retāk tiek pārbaudīts cerebrospinālais šķidrums.
Instrumentālā diagnostika bērnībā, atvērtu avotiņu periodā, visbiežāk tiek veikta ar neirosonogrāfiju – pieejamu, mobilu, drošu un informatīvu procedūru. Neirosonogrāfiju var izmantot gan iedzimtu, gan infekciozu, neiroplastisku vai traumatisku smadzeņu bojājumu gadījumā. [ 12 ]
Diferenciālā diagnoze
Diagnozējot smadzeņu disģenēzi jaundzimušā periodā, diferenciācija jāveic ar šādiem patoloģiskiem stāvokļiem:
- slēgšanas defekti, cefalocēle, meningocēle, mielomeningocēle;
- Kiari malformācija;
- smadzenīšu anomālijas, vēdera dobuma indukcijas traucējumi;
- Dandija-Vokera malformācija;
- cerebellārā displāzija un hipoplāzija; [ 13 ]
- smadzeņu lielgabala hipoplāzija un aplāzija; [ 14 ]
- holoprosencefālija;
- migrācijas defekti, heterotopija, lisencefālija, polimikrogīrija, šizenencefālija;
- proliferācija un neironu diferenciācija;
- akvedukta stenoze;
- fakomatozes (Sturge-Weber sindroms);
- asinsvadu malformācijas.
Profilakse
Grūtniecības un paredzamās ieņemšanas sagatavošanas posmā jāizmanto preventīvie pasākumi. Primārais disģenēzes profilakses veids ietver šādus punktus:
- Sievietes uztura optimizācija visā reproduktīvajā periodā, regulāra vitamīnu un minerālvielu komponentu lietošana īpašu aptieku uztura bagātinātāju veidā vai paplašinot un bagātinot uzturu.
- Atteikšanās no neveselīgas pārtikas un alkohola lietošanas.
- Cukura diabēta profilakse grūtniecības sagatavošanas laikā un grūtniecības laikā, aptaukošanās attīstības novēršana.
- Reibuma un kaitīgās ietekmes novēršana (smagie metāli, pesticīdi, daži medikamenti, rentgens). Jebkuru medikamentu lietošanai sievietei jābūt pēc iespējas pamatotākai.
- Infekciju attīstības novēršana, agrīna vakcinācija pret masaliņām (ja sieviete nebija vakcinēta vai bērnībā nebija slimojusi ar masaliņām).
Prognoze
Ja smadzeņu disģenēze netiek kombinēta ar citiem attīstības traucējumiem, prognozi var raksturot kā labvēlīgu. Vairāk nekā 80% pediatrisko pacientu praktiski nav nopietnu slimības seku vai arī rodas robežneiroloģiski traucējumi.
Ir svarīgi saprast, ka disģenēzes galvenais risks ir tas, ka bērnam tiek liegta iespēja nostiprināt iegūtās prasmes un iemaņas, bieži vien daudz kas jāapgūst no jauna. Pacientam pastāvīgi jāatgriežas pie uzturošiem ārstēšanas kursiem, kas ir īpaši svarīgi, ņemot vērā pieaugošo smadzeņu slodzi ar vecumu. Regulāras terapijas nepieciešamība saglabājas vismaz līdz 14 gadu vecumam, līdz tiek izveidoti galīgie starppusložu savienojumi. Turklāt šo procesu nav iespējams paātrināt, jo šāda "paātrinājuma" sekas var būt neparedzamas.
Precīzāku slimības prognozi nav iespējams sniegt: smadzeņu disģenēze notiek relatīvi reti un vēl nav pietiekami pilnībā pētīta.

