Raksta medicīnas eksperts
Jaunas publikācijas
Priekšējo krustenisko saišu traumas
Pēdējā pārskatīšana: 07.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
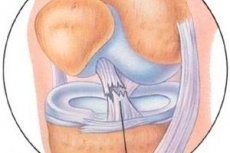
Vairākas desmitgades ir veikts darbs, lai pētītu ceļa locītavas kapsulas-saišu aparāta traumu artroskopiskās ārstēšanas rezultātus.
Neskatoties uz artroskopisko metožu daudzveidību ceļa locītavas priekšējās posttraumatiskās nestabilitātes ārstēšanai, joprojām pastāv ievērojams neapmierinošu rezultātu procents, kuru svarīgākie iemesli ir komplikācijas, kas rodas kļūdu dēļ diagnozes noteikšanas, ķirurģiskās ārstēšanas un pacientu ar priekšējo posttraumatisko nestabilitāti rehabilitācijas posmos.
Literatūrā diezgan plaši aplūkotas iespējamās komplikācijas pēc priekšējās posttraumatiskās nestabilitātes artroskopiskas ārstēšanas. Tomēr maz uzmanības ir pievērsts to cēloņu analīzei un korekcijas metodēm.
Epidemioloģija
Pacientu ar ceļa locītavas patoloģiju ārstēšanas problēma joprojām ir svarīga un viena no sarežģītākajām traumatoloģijā līdz pat šai dienai. Ceļa locītava ir visbiežāk traumētā locītava, kas veido līdz pat 50% no visām locītavu traumām un līdz pat 24% no apakšējo ekstremitāšu traumām.
Pēc dažādu autoru domām, ceļa locītavas krustenisko saišu plīsumi rodas ar biežumu no 7,3 līdz 62% starp visiem ceļa locītavas kapsulas-saišu aparāta ievainojumiem.
Diagnostika priekšējo krustenisko saišu traumas.
Visiem pacientiem pirms primārās operācijas tiek veikta klīniskā un radioloģiskā izmeklēšana. Tiek veikta anamnēze, izmeklēšana, palpācija, ceļa locītavas struktūras bojājumu klīniskā pārbaude, rentgenogrāfija, vispārējā asins un urīna analīze, bioķīmiskās asins un urīna analīzes. Atkarībā no indikācijām tiek veikti šādi instrumentālie izmeklējumi: testēšana ar CT-1000 aparātu, CT, MRI, ultraskaņa. Diagnostiskā artroskopija tiek veikta tieši pirms ķirurģiskas ārstēšanas.
Pacienta izmeklēšana sākas ar sūdzību noskaidrošanu un anamnēzes apkopošanu. Ir svarīgi noteikt ceļa locītavas saišu aparāta bojājuma mehānismu un apkopot informāciju par iepriekšējām ceļa locītavas operācijām. Tālāk tiek veikta apskate, palpācija, izmērīts locītavas apkārtmērs, noteikta pasīvo un aktīvo kustību amplitūda, kā arī plaši tiek izmantotas Lysholm anketu testēšanas tabulas sportistiem un Centrālajā traumatoloģijas un ortopēdijas institūtā izstrādātā 100 ballu skala pacientiem ar mazāku fizisko slodzi.
Apakšējo ekstremitāšu funkcijas tiek novērtētas, pamatojoties uz šādiem parametriem: sūdzības par nestabilitāti locītavā, spēja aktīvi novērst pasīvi uzlikto stilba kaula patoloģisko nobīdi, atbalsta spējas, klibums, īpašu motorisko uzdevumu veikšana, periartikulāro muskuļu maksimālais spēks ilgstoša darba laikā, augšstilba muskuļu hipotrofija, muskuļu tonuss, sūdzības par sāpēm locītavā, sinovīta klātbūtne, motorisko spēju atbilstība funkcionālo centienu līmenim.
Katra pazīme tiek vērtēta 5 punktu skalā: 5 punkti - nav patoloģisku izmaiņu, funkciju kompensācija; 4-3 punkti - mērenas izmaiņas, subkompensācija; 2-0 punkti - izteiktas izmaiņas, dekompensācija.
Ārstēšanas rezultātu novērtējums ietver trīs pakāpes: labu (vairāk nekā 77 punkti), apmierinošu (67–76 punkti) un neapmierinošu (mazāk nekā 66 punkti).
Viens no subjektīvās ārstēšanas rezultātu novērtēšanas kritērijiem ir paša pacienta vērtējums par savu funkcionālo stāvokli. Laba rezultāta nosacījums ir funkcionālās veiktspējas atjaunošana. Bez tā ārstēšanas rezultāti tiek uzskatīti par apmierinošiem vai neapmierinošiem.
Klīniskās izmeklēšanas laikā tiek novērtēts kustību diapazons un veikti stabilitātes testi. Vienmēr ir svarīgi izslēgt priekšējās atvilktnes pazīmi.
Pacienti sūdzas par sāpēm un/vai nestabilitātes sajūtu locītavā. Sāpes var izraisīt pati nestabilitāte vai ar to saistītie skrimšļa vai meniska bojājumi. Daži pacienti neatceras iepriekšējo traumu, pēkšņi par to kļūstot informēti mēnešus vai gadus vēlāk. Pacienti reti apraksta ceļa locītavu kā nestabilu. Viņi parasti apraksta nenoteiktību, vaļīgumu un nespēju kontrolēt kustības bojātajā locītavā.
Krepīts zem ceļa skriemeļa ir raksturīgs biomehānikas pārkāpuma dēļ ceļa skriemeļa un augšstilba locītavā.
Bieži vien dominējošie kļūst sekundārie simptomi: hronisks locītavu izsvīdums, deģeneratīvas izmaiņas locītavā vai Beikera cista.
Svarīgs tiek uzskatīts arī aktīvi dinamisko stabilizējošo struktūru stāvoklis gan pirms, gan pēc operācijas. Tas ir saistīts ar pietiekami uzticama stabilizējošā efekta sasniegšanu periartikulāro muskuļu dēļ.
Liela nozīme tiek piešķirta muskuļu spēka rādītājam.
Lai diagnosticētu priekšējo nestabilitāti un novērtētu tās ārstēšanas ilgtermiņa rezultātus, tiek izmantoti informatīvākie testi: priekšējās "atvilktnes" simptoms stilba kaula neitrālā stāvoklī, abdukcijas tests, addukcijas tests un Lahmana tests.
Svarīgs funkcionālā stāvokļa rādītājs ir spēja aktīvi novērst pasīvi uzlikto stilba kaula patoloģisko pārvietošanos attiecībā pret augšstilbu.
No īpašiem motoriskajiem uzdevumiem mēs izmantojam iešanu, skriešanu, lēkšanu, kāpšanu pa kāpnēm, pietupienus utt.
Ilgstoša darba laikā ir obligāti jāņem vērā periartikulāro muskuļu izturība.
Pasīvo testu komplekss ietver priekšējās "atvilktnes" simptomu trīs stilba kaula pozīcijās, abdukcijas un addukcijas testus 0 un 20° fleksijas leņķī locītavā, rekursijas testu un atbalsta punkta sānu maiņas testu, Lahmana-Trillata testu un stilba kaula patoloģiskās rotācijas mērījumus.
Aktīvo testu komplekss ietver aktīvu priekšējo "atvilktnes" testu trīs apakšstilba pozīcijās, aktīvus abdukcijas un addukcijas testus ar 0 un 20° fleksiju locītavā un aktīvu Lahmana testu.
Lai noteiktu priekšējās krusteniskās saites bojājumu vai nepietiekamību, tiek izmantots priekšējās "atvilktnes" simptoms - stilba kaula pasīva dislokācija (priekšējā translācija), arī ar dažādām stilba kaula saliekšanas pozīcijām. Ieteicams koncentrēties uz vienu no literatūrā vispieņemtākajām šī simptoma gradācijām: I pakāpe (+) - 6-10 mm, II pakāpe (++) -11-15 mm, III pakāpe (+++) - vairāk nekā 15 mm.
Turklāt priekšējās atvilktnes simptoms jānovērtē ar dažādām stilba kaula rotācijas pozīcijām - 30°, ārēja vai iekšēja rotācija.
Lahmana zīme tiek atzīta par vispatognomoniskāko testu priekšējās krusteniskās saites vai tās transplantāta bojājumu noteikšanai. Tiek uzskatīts, ka tā sniedz vislielāko informāciju par priekšējās krusteniskās saites stāvokli akūtas KC traumas gadījumā, jo, to veicot, gandrīz nav muskuļu pretestības stilba kaula anteroposteriorajai translācijai (pārvietojumam), kā arī hroniskas KC nestabilitātes gadījumā.
Lahmana tests tiek veikts guļus stāvoklī. Lahmana tests tiek novērtēts, pamatojoties uz stilba kaula priekšējās nobīdes lielumu attiecībā pret augšstilba kaulu. Daži autori izmanto šādas gradācijas: I pakāpe (+) - 5 mm (3-6 mm), II pakāpe (++) - 8 mm (5-9 mm), III pakāpe (+++) - 13 mm (9-16 mm), IV pakāpe (++++) - 18 mm (līdz 20 mm). Cenšoties vienot novērtēšanas sistēmu, mēs izmantojam trīspakāpju gradāciju, kas līdzīga iepriekš aprakstītajai priekšējās "atvilktnes" simptoma gadījumā.
Rotācijas punkta izmaiņu simptoms jeb stilba kaula priekšējās dinamiskās subluksācijas simptoms (pagrieziena nobīdes tests) tiek uzskatīts arī par patognomonisku priekšējās krusteniskās saites bojājuma simptomu; mazākā mērā tas ir raksturīgs kombinācijai ar iekšējo sānu saišu struktūru plīsumu.
Tests tiek veikts guļus stāvoklī, kāju muskuļiem jābūt atslābinātiem. Viena roka satver pēdu un pagriež apakšstilbu uz iekšu, otra atrodas sānu augšstilba kaula kondila rajonā. Lēnām saliecot ceļa locītavu līdz 140-150°, roka jūt stilba kaula priekšējās subluksācijas rašanos, kas tiek novērsta ar turpmāku saliekšanu.
Pivot shift tests uz Macintosh tiek veikts līdzīgā pacienta pozīcijā. Ar vienu roku tiek veikta stilba kaula iekšējā rotācija, bet ar otru - valgus deviācija. Pozitīva testa gadījumā stilba kaula locītavas virsmas laterālā daļa (ārējā plato) tiek nobīdīta uz priekšu, lēni saliecot ceļa locītavu līdz 30-40°, tā tiek nobīdīta atpakaļ. Lai gan pivot shift tests tiek uzskatīts par patognomonisku priekšējās krusteniskās saites deficīta gadījumā, tas var būt negatīvs iliotibiālā trakta (ITT) bojājuma, mediālā vai laterālā meniska pilnīga gareniskā plīsuma ar tā ķermeņa dislokāciju ("lejkannas roktura" plīsums), izteikta deģeneratīva procesa locītavas laterālajā daļā, stilba kaula starpkondilārās eminences tuberkulu hipertrofijas u.c. gadījumos.
Aktīvo Lahmana testu var izmantot gan klīniskās izmeklēšanas laikā, gan radiogrāfiskās izmeklēšanas laikā. Priekšējās krusteniskās saites bojājuma gadījumā stilba kaula priekšējā nobīde sasniedz 3–6 mm. Testēšana tiek veikta guļus stāvoklī ar pilnībā iztaisnotām kājām. Viena roka tiek novietota zem izmeklējamās ekstremitātes augšstilba, saliecot to ceļa locītavā 20° leņķī, un ar roku satver otras kājas KJ tā, lai izmeklējamās ekstremitātes augšstilbs atrastos uz izmeklētāja apakšdelma. Otra roka tiek novietota uz pacienta potītes locītavas priekšējās virsmas, viņa papēdis tiek piespiests pie galda. Pēc tam pacientam lūdz sasprindzināt augšstilba četrgalvu muskuli un rūpīgi uzraudzīt stilba kaula bumbuļa kustību uz priekšu. Ja tas ir nobīdīts par vairāk nekā 3 mm, simptoms tiek uzskatīts par pozitīvu, kas norāda uz priekšējās krusteniskās saites bojājumu. Lai noteiktu locītavas mediālo un laterālo stabilizatoru stāvokli, līdzīgu testu var veikt ar stilba kaula iekšējo un ārējo rotāciju.
Rentgens
Rentgenogrāfija tiek veikta, izmantojot vispārpieņemto metodi divās standarta projekcijās; tiek veiktas arī funkcionālās rentgenogrammas.
Izvērtējot attēlus, tiek ņemta vērā ceļa skriemeļa pozīcija, stilba kaula un augšstilba kaula leņķis, laterālā stilba kaula plato izliekums, mediālā plato ieliekums un mazā liela kaula dorsālā pozīcija attiecībā pret stilba kaulu.
Rentgena stari ļauj novērtēt ceļa locītavas vispārējo stāvokli, identificēt deģeneratīvas izmaiņas, noteikt kaulu stāvokli, metāla konstrukciju veidu un novietojumu, tuneļu atrašanās vietu un to paplašināšanos pēc ķirurģiskas ārstēšanas.
Ārsta pieredzei ir liela nozīme, jo iegūto attēlu novērtējums ir diezgan subjektīvs.
Lai pareizi novērtētu stilba kaula saistību ar ceļa skriemeļu, sānu rentgenogrammas jāveic 45° saliekuma leņķī locītavā. Lai objektīvi novērtētu stilba kaula rotāciju, nepieciešams uzlikt stilba kaula laterālos un mediālos kondīlus vienu virs otra. Tiek novērtēts arī ceļa skriemeļu augstums.
Nepietiekamu izstiepumu ir vieglāk diagnosticēt sānu projekcijā, pacientam guļot ar pronētu kāju.
Lai noteiktu ekstremitātes asi, nepieciešami papildu rentgena uzņēmumi tiešā projekcijā uz garām kasetēm, pacientam stāvot, jo deformējošās artrozes gadījumā ir novirzes no normas. Ekstremitātes anatomiskā ass, ko nosaka augšstilba gareniskā orientācija attiecībā pret apakšstilba kaulu, vidēji ir 50–80°. Tas ir vissvarīgākais punkts turpmākās ķirurģiskās ārstēšanas gaitā (korektīvā osteotomija, endoprotezēšana, endoprotezēšana).
Stilba kaula nobīdes pakāpi attiecībā pret augšstilba kaulu anteroposteriorā un mediāli-sānu virzienā nosaka, izmantojot funkcionālās rentgenogrammas ar slodzi.
Hroniskas ceļa locītavas priekšējās nestabilitātes gadījumā tiek novērotas raksturīgas radiogrāfiskas pazīmes: starpkondilārās bedres sašaurināšanās, locītavas spraugas sašaurināšanās, perifēro osteofītu klātbūtne uz stilba kaula, ceļa kauliņa augšējiem un apakšējiem poliem, meniska priekšējās rievas padziļināšanās uz augšstilba kaula sānu kondila, starpkondilārās paugura tuberkulozes hipertrofija un smailums.
Sānu rentgenogramma ļoti bieži norāda uz kustību ierobežojuma cēloni. Sānu rentgenogramma maksimālā izstiepuma stāvoklī var liecināt par nepietiekamu izstiepumu, vienlaikus izvērtējot stilba kaula tuneļa novietojumu attiecībā pret starpkondilāro arku, kas izskatās kā lineārs sabiezējums (Blūmensata līnija).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Datortomogrāfija
Datortomogrāfija netiek uzskatīta par rutīnas izmeklējumu. Datortomogrāfija tiek veikta pacientiem, ja citi izmeklējumu veidi nav pietiekami informatīvi, īpaši stilba kaula kondilu kompresijas lūzumu gadījumā.
Datortomogrāfija ir laba kaulu un osteohondrālo bojājumu vizualizēšanai. Datortomogrāfija ļauj veikt dažādus dinamiskus testus ar ceļa locītavas saliekšanu dažādos leņķos.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
Lai mērītu stilba kaula anteroposteriorālo pārvietojumu, tiek izmantota KT-1000 ierīce.
KT-1000 ierīce ir artrometrs, kas sastāv no pašas ierīces stilba kaula anteroposteriorās nobīdes mērīšanai attiecībā pret augšstilba kaulu un balstiem augšstilbu un pēdu apakšējām trešdaļām. Ierīce tiek piestiprināta pie apakšstilba, izmantojot Velcro siksnas, un esošā sensoru platforma piespiež ceļa skriemeļu pie augšstilba kaula priekšējās virsmas. Šajā gadījumā locītavas spraugai jāsakrīt ar līniju uz ierīces. Apakšējā ekstremitāte, kas atrodas uz balstiem, ir saliekta ceļa locītavā 15–30° leņķī, lai izmērītu apakšstilba priekšējo nobīdi, un 70° leņķī, lai izmērītu apakšstilba aizmugurējo nobīdi attiecībā pret augšstilba kaulu.
Vispirms tiek pārbaudīta bojātā ceļa locītava. Lai izmērītu stilba kaula priekšējo pārvietojumu, ārsts pavelk rokturi, kas atrodas ierīces priekšējā-augšējā daļā, pret sevi un, turot sensoro spilventiņu uz ceļa skriemeļa, mēģina veikt stilba kaula priekšējo pārvietojumu. Šajā gadījumā tiek pielikts 6, 8 un 12 kg spēks, ko kontrolē ar skaņas signāliem. Ar katru skaņas signālu ārsts atzīmē bultiņas novirzi uz skalas un reģistrē ierīces rādījumus. Stilba kaula pārvietojums attiecībā pret augšstilba kaulu tiek izteikts milimetros. Pēc tam ārsts pārbauda stilba kaula aizmugurējo pārvietojumu, saliecot to ceļa locītavā 70° leņķī, un, izmantojot ierīces rokturi, mēģina pārvietot stilba kaulu atpakaļ. Skaņas signāls, kas rodas, novirzot bultiņu, norāda stilba kaula aizmugurējās pārvietojuma lielumu attiecībā pret augšstilba kaulu.
Līdzīga pārbaude tiek veikta arī veselai ceļa locītavai. Pēc tam tiek salīdzināti un atņemti atbilstošie dati, kas iegūti no veselas un bojātas ceļa locītavas. Šī atšķirība parāda stilba kaula priekšējās nobīdes apjomu attiecībā pret augšstilba kaulu 6, 8 un 12 kg slodzes gadījumā.
Priekšējā nobīde tiek noteikta stilba kaula 30° saliekšanas leņķī.
Ja tiek konstatēta atšķirība skarto un veselo locītavu priekšējās nobīdes lielumā 67H un 89H pozīcijās, kas pārsniedz 2 mm, ir aizdomas par priekšējās krusteniskās saites plīsumu.
Pastāv noteikti ceļa locītavas nestabilitātes instrumentālās pārbaudes principi. Jāņem vērā šādi parametri: ekstremitātes fiksācijas stingrības pakāpe ar jostām, sensoru sensoru atrašanās vieta uz locītavas, pilnīga kāju muskuļu relaksācija, artrometra atrašanās vieta attiecībā pret locītavas spraugu, apakšstilba rotācijas pakāpe, kājas svars, saliekuma leņķis ceļa locītavā.
Akūtā periodā pēc traumas artroskopijas lietošana nav piemērota, jo nav iespējams pilnībā atslābināt periartikulāros muskuļus. Ir pareizi jāizvēlas apakšstilba neitrālā pozīcija, ņemot vērā, ka ar apakšstilba priekšējo nobīdi notiek iekšējā rotācija, bet ar aizmugurējo - ārējā. Pretējā gadījumā anteroposteriorās translācijas vērtība būs mazāka par patieso vērtību. Lai iegūtu maksimālo apakšstilba patoloģiskās nobīdes vērtību, ir jānodrošina arī tā brīva rotācija.
Tulkošanas pakāpe ir atkarīga no pielietotā spēka lieluma, tā pievilkšanās punkta un virziena.
Kāju balstu lietošanai nevajadzētu ierobežot apakšstilba rotāciju. Sensori jānovieto stingri orientēti uz locītavas spraugu, jo, ja tie tiek pārvietoti distāli, rādījumi būs mazāki par patieso vērtību, ja proksimāli - vairāk.
Objektīva novērtējuma obligāts nosacījums ir ceļa skriemeļa fiksācija starpkondilārajā rievā. Lai to izdarītu, stilba kaulam jāpiešķir aptuveni 25–30° saliekuma leņķis locītavā. Iedzimtu un posttraumatisku ceļa skriemeļa subluksāciju gadījumā saliekuma leņķis tiek palielināts līdz 40°. Priekšējās nestabilitātes gadījumā saliekuma leņķis locītavā ir 30°, aizmugurējās nestabilitātes gadījumā – 90°.
Testa laikā atskan divi audio signāli: pirmais pie 67 N slodzes, otrais pie 89 N. Dažreiz, lai noteiktu priekšējās krusteniskās saites plīsumu, ir nepieciešams lielāks spēks.
Parasti atšķirība starp abām ekstremitātēm, pārbaudot anteroposterior pārvietojumu, nepārsniedz 2 mm; dažreiz kā normālā robeža tiek norādīta vērtība, kas mazāka par 3 mm.
Tiek ņemts vērā priekšējās atbilstības indekss, t. i., starpība starp pārvietojumu pie 67 N un 89 N. Arī šai vērtībai parasti nevajadzētu pārsniegt 2 mm.
Ja pārvietojums ir lielāks par 2 mm, mēs varam runāt par priekšējās krusteniskās saites plīsumu (priekšējās krusteniskās saites transplantāts).
Jāatzīmē arī, ka abu ceļa locītavu nestabilitātes vai hipermobilitātes gadījumā KT-1000 artromometra lietošana nav ieteicama.
Noslēgumā jāsaka, ka, lietojot šo artrometru, noteikti pastāv subjektivitātes elements, kas ir atkarīgs no vairākiem parametriem, tostarp no pētnieka. Tāpēc pacientu izmeklēšanu (ja iespējams) jāveic vienam ārstam.
Ar KT-1000 palīdzību ir iespējams noteikt tikai stilba kaula anteroposterioro pārvietojumu attiecībā pret augšstilba kaulu, bet sānu nestabilitāte netiek reģistrēta.
Magnētiskās rezonanses attēlveidošana
MRI ir visinformatīvākā no neinvazīvajām pētījumu metodēm, kas ļauj vizualizēt gan ceļa locītavas kaulu, gan mīksto audu struktūras.
Veselai priekšējai krusteniskajai saitei visos attēlos jābūt ar zemu intensitāti. Salīdzinot ar blīvāko aizmugurējo krustenisko saiti, priekšējā krusteniskā saite var būt nedaudz nehomogēna. Tās slīpās orientācijas dēļ daudzi dod priekšroku slīpiem koronāliem attēliem. Ja priekšējā krusteniskā saite ir saplēsta, MRI var vizualizēt traumas vietu.
Priekšējā krusteniskā saite ir labi vizualizējama sānu griezumos stilba kaula izstiepšanas un ārējās rotācijas laikā. Priekšējā krusteniskā saite ir spilgtāka nekā aizmugurējā krusteniskā saite, priekšējās krusteniskās saites šķiedras ir savītas. Šķiedru nepārtrauktības neesamība vai to haotiska orientācija norāda uz saites plīsumu.
Pilnīgu priekšējās krusteniskās saites plīsumu vairāk diagnosticē netiešas pazīmes: stilba kaula nobīde uz priekšu, pārmērīgs aizmugurējās krusteniskās saites slīpums uz aizmuguri, priekšējās krusteniskās saites viļņaina kontūra.
Ultraskaņas izmeklēšana
Ultraskaņas priekšrocības ir zemas izmaksas, drošība, ātrums un ļoti informatīvi mīksto audu attēli.
Ultraskaņa ļauj pētīt ceļa locītavas mīksto audu, kaula un skrimšļa virsmas stāvokli pēc struktūras ehogenitātes, kā arī noteikt audu tūsku, šķidruma uzkrāšanos locītavas dobumā vai periartikulārus veidojumus pēc ehogenitātes samazināšanās. Ultraskaņu izmanto, lai atklātu ceļa locītavas meniska, sānu saišu, ceļa locītavu ieskaujošo mīksto audu struktūru bojājumus.
Artroskopija
Diagnostiskajā artroskopijā autori izmanto standarta pieejas: anterolaterālo, anteromediālo un augšējo patellas laterālo.
Priekšējās krusteniskās saites artroskopiskā izmeklēšana ietver priekšējās krusteniskās saites izskata novērtējumu, saites pašas sinoviālās membrānas integritāti, kolagēna šķiedru orientāciju ne tikai saites piestiprināšanās vietā pie stilba kaula, bet arī visā tās garumā, īpaši augšstilba kaula piestiprināšanās vietā. Ja priekšējās krusteniskās saites bojājuma gadījumos visā tās garumā un stilba kaula piestiprināšanās vietā ar plīsušu kaula fragmentu artroskopiskā diagnostika nerada īpašas grūtības, tad priekšējās krusteniskās saites intrasinoviālo (intranstrunkālo) svaigo un veco traumu diagnostika rada lielas grūtības. Tas ir saistīts ar faktu, ka ārēji, no pirmā acu uzmetiena, priekšējā krusteniskā saite šķiet neskarta: sinoviālā membrāna ir neskarta, priekšējās krusteniskās saites palpācija ar artroskopisku āķi parāda pilnvērtīgas saites struktūras klātbūtni un biezumu, priekšējās "atvilktnes" artroskopiskais simptoms parāda pietiekamu saišu šķiedru sasprindzinājumu. Tomēr rūpīgāka kapilāru tīkla pārbaude saites vidējā un augšstilba daļā, kā arī saites sinoviālās membrānas atvēršana ļauj noteikt saišu šķiedru bojājumus un asiņošanu vai rētaudu klātbūtni. Sekundāra pazīme par senu intrasinoviālu priekšējās krusteniskās saites bojājumu ir sinoviālo un taukaudu hipertrofija uz aizmugurējās krusteniskās saites augšstilba daļas un augšstilba kaula starpkondilārā iegriezuma velves ("audu augšanas" simptoms).
Dažreiz tikai artroskopiski ir iespējams reģistrēt šādus priekšējās krusteniskās saites bojājumu veidus:
- priekšējās krusteniskās saites bojājums augšstilba kaula piestiprināšanās vietā ar celma veidošanos vai bez tā;
- priekšējās krusteniskās saites intrasinoviālais bojājums;
- priekšējās krusteniskās saites bojājums;
- retos gadījumos - priekšējās krusteniskās saites bojājums starpkondilārā paugura rajonā ar kaula fragmenta lūzumu.

