Raksta medicīnas eksperts
Jaunas publikācijas
Osteohondropātija
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
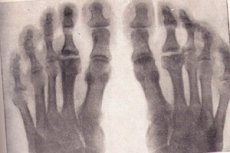
Slimību grupa ar ilgu ciklisku gaitu, kaulu audu uztura traucējumiem un sekojošu aseptisku nekrozi ir osteohondropātija.
Šai patoloģijai ir distrofisks raksturs un tā ir cieši saistīta ar ģenētiskiem faktoriem. Saskaņā ar starptautisko slimību klasifikāciju ICD 10 tā ir iekļauta XIII grupā "Muskuļu un skeleta sistēmas un saistaudu slimības" (M00-M99):
M80-M94 Osteopātija un hondropātija:
- M80-M85 Kaulu blīvuma un struktūras traucējumi.
- M86-M90 Citas osteopātijas.
- M91-M94 Hondropātija.
Saskaņā ar radioloģiskajām izpausmēm un sekundārajām klīniskajām pazīmēm slimība ir saistīta ar iznīcināto kaulu zonu rezorbciju un aizvietošanu. Aseptiskai osteohondronekrozei raksturīgas cikliskas šādu procesu izmaiņas:
- Neiekaisuma (aseptiska) kaulu nekroze.
- Patoloģisks lūzums skartajā zonā.
- Kaula nekrotisko daļu rezorbcija un atgrūšana.
- Bojājumu labošana.
Ja patoloģiskajā procesā ir iesaistīts locītavu skrimslis, pastāv augsts risks, ka tā funkcija tiks traucēta. Slimību raksturo ilga, hroniska gaita. Ar savlaicīgu un atbilstošu ārstēšanu tai ir labvēlīgs iznākums.
Epidemioloģija
Saskaņā ar medicīnisko statistiku, daudzas muskuļu un skeleta sistēmas slimības ir saistītas ar kaulu struktūras un blīvuma traucējumiem un visbiežāk sastopamas gados vecākiem cilvēkiem. Bet ar osteohondropātiju viss ir pretēji, tā izpaužas organisma aktīvās augšanas periodā. To galvenokārt diagnosticē pacientiem vecumā no 10 līdz 18 gadiem ar sportisku miesasbūvi. Tajā pašā laikā lielākā daļa pacientu ir jauni vīrieši.
Galvenā bojājumu zona ir kauli un locītavas, kas pakļautas pastiprinātām muskuļu slodzēm un mikrotraumām: ceļi, gūžas locītavas, pēdas.Pieaugušiem pacientiem ar deģeneratīviem locītavu bojājumiem tiek diagnosticēta osteoartroze, kuras klīniskā aina ir līdzīga aseptiskai nekrozei.
Cēloņi osteohondropātijas
Līdz šim nav noteikts precīzs noteiktu kaulu sekciju deģeneratīvi nekrotisku bojājumu attīstības cēlonis. Pētījumi liecina, ka osteohondropātija ir saistīta ar šādiem faktoriem:
- Iedzimta predispozīcija.
- Hormonāla nelīdzsvarotība.
- Endokrīnās slimības.
- Metabolisma traucējumi.
- Biežas traumas un mikrotraumas.
- Infekcijas slimības.
- Nesabalansēts uzturs.
- Kaulu audu un asinsvadu mijiedarbības pārkāpums.
- Nervu trofikas traucējumi un asinsrites regulēšana.
- Ekstremitātes un mugurkauls ilgstoši atrodas nedabiskā stāvoklī.
- Augšstilba muskuļu atrofija.
- Ilgstoša noteiktu zāļu grupu lietošana.
Diagnostikas procesā tiek ņemti vērā visi iepriekš minētie iemesli, un ārstēšana ir vērsta uz to novēršanu nākotnē.
 [ 5 ]
[ 5 ]
Riska faktori
Pastāv vairāki faktori, kas ievērojami palielina kaulu uztura traucējumu risku:
- Bērnība un pusaudža gadi.
- Attīstīta muskuļu masa.
- Liekais svars.
- Vīriešu dzimums.
- Ģenētiskais faktors.
- Endokrīnās patoloģijas.
- Nepietiekams uzturs.
- Vitamīnu un kalcija metabolisma traucējumi.
- Pārmērīga fiziskā slodze, traumas.
- Sistēmiska saistaudu slimība.
- Kortikosteroīdu lietošana.
- Neitrofiski traucējumi.
- Ar vecumu saistītas izmaiņas.
- Iedzimtas anomālijas orgānu un sistēmu attīstībā.
- Nepareizi izvēlēti apavi.
Jo vairāk iepriekš minēto faktoru kombināciju, jo lielāks ir osteohondropātijas attīstības risks.
 [ 6 ]
[ 6 ]
Pathogenesis
Kaulu un locītavu bojājumu attīstības mehānisms nav pilnībā izprasts. Osteohondropātijas patogeneze ir saistīta ar pārmērīgu fizisko aktivitāti un traumām. Pastāv arī vairāki citi predisponējoši faktori, kas var būt saistīti ar slimības attīstību:
- Metabolisma sindroms (būtisku vielu metabolisma traucējumi).
- Hormonāla nelīdzsvarotība endokrīno patoloģiju dēļ.
- Hipofīzes, vairogdziedzera, olnīcu, virsnieru dziedzeru slimības.
- Dažādas infekcijas slimības.
- Magnija, kalcija un citu derīgu vielu trūkums organismā.
- Kaulu audu asinsapgādes traucējumi.
- Jebkuras stadijas aptaukošanās.
- Profesionālas sporta aktivitātes un biežas mikrotraumas.
Deģeneratīvi-distrofiskais process kaulos ir cieši saistīts ar iedzimtiem faktoriem. Ja viens no vecākiem cieš no kaulu un locītavu bojājumiem, tad iepriekš minēto faktoru ietekmē bērns var mantot šo problēmu.
Simptomi osteohondropātijas
Ir vairāki osteohondropātijas veidi, katram no tiem ir savi simptomi.
Apskatīsim visbiežāk sastopamo patoloģiju simptomus:
- Gūžas locītavas bojājumi:
- Pacienti vecumā no 4 līdz 9 gadiem.
- Ierobežota kustība locītavā.
- Muskuļu atrofija apakšstilbā un augšstilbā.
- Augšstilba kaula galvas bojājums.
- Stipras sāpes ievainotajā zonā.
- Sāpes celī.
- Skartās ekstremitātes saīsināšana par 1-2 cm.
- Tuberozs stilba kauls:
- Pacienti vecumā no 12 līdz 15 gadiem, vīrieši.
- Pietūkums skartajā zonā.
- Paaugstinātas sāpes ar intensīvām kustībām.
- Locītavas disfunkcija.
- Pleznas kauls:
- Pacientu bērnības vecums.
- Sistemātiskas sāpes skartajā zonā.
- Ādas pietūkums un apsārtums pēdas aizmugurē.
- Motoriskās funkcijas ierobežojums.
- Skartās ekstremitātes 2. un 3. pirkstu saīsināšana.
- Mugurkaula un skriemeļu bojājumi:
- Viduskrūšu kurvja un apakšējās krūšu kurvja daļas kifoze.
- Diskomforts mugurā.
- Starpskriemeļu neiralģija.
- Ātrs muguras nogurums.
- Skartā segmenta deformācija.
Sāpju sindroma lokalizācija ir pilnībā atkarīga no skartās zonas, un sāpju smagums ir atkarīgs no patoloģiskā procesa smaguma pakāpes.Visos gadījumos diskomforts palielinās ar fizisko piepūli, izraisot vairākus papildu simptomus.
Ir vairāki simptomi, kas norāda uz aseptiskas nekrozes attīstību. Pirmās slimības pazīmes ir:
- Fiziskās aktivitātes izraisa sāpju saasināšanos skartajā zonā.
- Skarto audu pietūkums.
- Kustību laikā locītavas krakšķ.
- Ierobežota motoriskā funkcija un klibums.
- Struktūras izmaiņas un muskuļu atrofija.
Nav pieņemami ignorēt iepriekš minētās pazīmes. Bez savlaicīgas medicīniskās palīdzības tās sāk strauji progresēt, izraisot akūtas sāpes un komplikācijas.
Posmi
Dažu kaulu daļu deģeneratīvai nekrotiskai slimībai ir vairāki posmi, katram no kuriem ir noteikti simptomi:
- Kaula audu nekroze – skartajā zonā parādās nelielas sāpes ar traucētu ekstremitāšu funkciju. Reģionālie limfmezgli ir normāli, palpācija neko neatklāj. Rentgenogrāfisku izmaiņu nav. Tas ilgst no vairākiem mēnešiem līdz sešiem mēnešiem.
- Kompresijas lūzums – kauls noslīd un bojātās vietas iespiežas viena otrā. Rentgenuzņēmumā skartā zona ir viendabīga, kļūst tumšāka un nav strukturāla raksta. Šī stadija ilgst no 2 līdz 6 mēnešiem vai ilgāk.
- Fragmentācija ir mirušo kaulu zonu rezorbcija. Skartās zonas aizstāj granulācijas audi un osteoklasti. Rentgenuzņēmumos redzama kaulu augstuma samazināšanās, kā arī skarto zonu fragmentācija ar mainīgām tumšām un gaišām zonām. Ilgums ir no sešiem mēnešiem līdz 2-4 gadiem.
- Atveseļošanās – pakāpeniska kaula formas un struktūras atjaunošanās. Ilgst no vairākiem mēnešiem līdz vairākiem gadiem.
Visu posmu ilgums ir 2–4 gadi. Ja slimība netiek ārstēta, atveseļošanās process turpināsies ar atlikušo deformāciju, kas noved pie deformējošās artrozes attīstības.
Veidlapas
Aseptiska nekroze var rasties jebkura kaula porainajās daļās.Patoloģiskais stāvoklis ir sadalīts vairākos veidos, katram no tiem ir savas kursa un ārstēšanas īpašības.
- Cauruļveida kauli (epifīze):
- Augšstilba kaula galva - Legg-Calve-Perthes slimība.
- I-III pleznas kaula galva, atslēgas kaula krūšu gals, pirksti – Kellera slimība II.
- Īsi cauruļveida kauli:
- Pēdas navikulārais kauls - Kēlera I slimība.
- Mēness kauls rokā — Kīnboka slimība.
- Scaphoid plaukstas kauls - Preizera slimība.
- Mugurkaula ķermenis - Kalves slimība.
- Apofīzes:
- Stilba kaula tuberozitāte - Osgooda-Šlātera slimība.
- Kalkāna tuberozitāte - Haglunda-Šinca slimība.
- Skriemeļu apofīzes gredzeni - Šeuermana-Mau slimība.
- Locītavu virsmas - Koenig slimība.
Aseptiska osteohondronekroze tiek iedalīta arī tādās, kuras ārstē ar medikamentiem, un tādās, kurām nepieciešama ķirurģiska iejaukšanās. Pēdējās ietver:
- Koenig slimība (augšstilba kaula kondili).
- Diaza slimība (talus).
- Legg-Calve-Perthes slimība (augšstilba kaula galva).
- Larsena slimība (patellas apakšējais pols).
- Levena slimība (patellas locītavu virsma).
Patoloģiskā stāvokļa veids nosaka ārstēšanas metodi un atveseļošanās prognozi.
Deģeneratīvi-distrofiskajam procesam kaulos ir vairāki posmi. Katram posmam ir savas šķirnes un raksturīgās iezīmes.
Apskatīsim tuvāk osteohondropātijas klasifikāciju:
- Distrofiski un nekrotiski bojājumi cauruļveida kaulos (epifīzē). Šajā kategorijā ietilpst:
- Metatarsālā kaula galva.
- Atslēgas kauls (daļa no kaula krūšu mugurkaulā).
- Augšējo ekstremitāšu pirkstu falangas.
- Īsu cauruļveida kaulu bojājumi:
- Pēdas navikulārais kauls.
- Rokas pusmēness kauls.
- Plaukstas locītavas scaphoidālais kauls.
- Skriemeļa ķermenis.
- Patoloģisks process apofīzēs:
- Stilba kaula tuberozitāte.
- Papēža bumbulis.
- Mugurkaula apofīzes gredzeni.
- Ķīļveida un virspusējo locītavu virsmas bojājumi:
- Elkoņa locītava.
- Potīte.
- Ceļa locītava.
Vairumā gadījumu deģeneratīva nekrotiska slimība rodas bērniem un pusaudžiem, skarot kaulus un locītavas.Visām slimības formām raksturīga labdabīga hroniska gaita ar labvēlīgu iznākumu.
Lēvena osteohondropātija
Patellas locītavu virsmas bojājums ir deģeneratīvi nekrotiska Leuvenas slimība. Tās pamatā ir patellas aseptiska nekroze un skrimšļa bojājums. Patoloģija rodas pacientiem vecumā no 12 līdz 14 gadiem un ir vienpusēja. Tā attīstās hronisku mikrotraumu dēļ patellas apvidū, dislokāciju un četrgalvu muskuļa biomehānikas traucējumu dēļ.
Simptomi izpaužas kā periodiskas mērenas sāpes ceļa locītavā. To rašanās ne vienmēr ir saistīta ar fiziskām aktivitātēm. Tajā pašā laikā kustība locītavā ir nesāpīga un pilnībā saglabāta.
Diagnostika sastāv no anamnēzes apkopošanas, laboratorisko un instrumentālo metožu kopuma. Visinformatīvākās ir datortomogrāfija, magnētiskā rezonanse un radiogrāfija. Lai noteiktu galīgo diagnozi, tiek veikta artroskopija. Ārstēšana ir konservatīva. Ārsts izraksta medikamentu kursu, fizioterapiju un vingrojumu terapiju. Savlaicīgas ārstēšanas gadījumā slimībai ir labvēlīga prognoze.
Komplikācijas un sekas
Starp iespējamām osteohondropātijas komplikācijām un sekām pacienti visbiežāk saskaras ar šādām problēmām:
- Locītavu disfunkcija.
- Kaulu struktūras modifikācija.
- Ierobežojums ievainotās ekstremitātes locītavā.
- Distrofiski procesi locītavās.
- Lēna kaulu audu iznīcināšana.
Lai novērstu komplikācijas, jums savlaicīgi jāmeklē medicīniskā palīdzība un pilnībā jāievēro medicīniskās receptes.
Diagnostika osteohondropātijas
Ja ir aizdomas par noteiktu kaulu daļu deģeneratīvu-nekrotisku slimību, tiek veikta laboratorijas un instrumentālo metožu kopa, kā arī diferenciālmetode.
Osteohondropātijas diagnostika sākas ar anamnēzes ievākšanu un klīniskās ainas izpēti. Pēc tam tiek nozīmētas asins analīzes un reimatiskie testi. Īpaša uzmanība tiek pievērsta radiogrāfijai.
Sākotnējā slimības stadijā rentgena attēls nav īpaši informatīvs, tāpēc, lai noteiktu mazākās izmaiņas kaulu struktūrā, tiek veikta MRI un CT. Ārstēšanas laikā ir norādīti arī diagnostikas izmeklējumi, lai noteiktu tās efektivitāti.
Testi
Aseptiskās nekrozes laboratoriskā diagnostika ir nepieciešama, lai noteiktu minerālvielu līmeni asinīs, kaulu veidošanās un kaulu rezorbcijas marķierus bioloģiskajos šķidrumos. Vispārējie asins un urīna testi nav informatīvi deģeneratīvos procesos kaulos, bet tiek veikti, lai novērtētu organisma vispārējo stāvokli un identificētu iekaisuma procesus.
- Analīze, lai noteiktu minerālvielu daudzumu asinīs.
- Kalcijs ir galvenā kaulu sastāvdaļa un ir iesaistīts skeleta veidošanā. Tā norma venozajās asinīs ir 2,15–2,65 mmol/l. Ja vērtības ir zem normas, minerālvielu deficīts tiek kompensēts ar izskalošanos no kauliem. Tas noved pie pakāpeniskas kaulu destrukcijas un neatspoguļojas organisma redzamajā veselībā.
- Fosfors un magnijs mijiedarbojas ar kalciju, uzlabojot tā iekļūšanu kaulu audos. Paaugstinot fosfora vērtību, kalcijs tiek izskalots no organisma. Normāla kalcija un fosfora attiecība ir 2:1. Fosfora norma asinīs ir no 0,81 līdz 1,45 mmol/l, magnija norma ir no 0,73 līdz 1,2 mmol/l. Ja ir traucējumi poraino kaulu augšanas zonā, to vērtības var samazināties vai palikt normas robežās.
- Kaulu audu iznīcināšanas bioķīmiskie rādītāji
Olbaltumviela kolagēns, kas nodrošina kaulu audu izturību un elastību, ir starpkaulu vielas, kas atrodas starp kaulu plāksnēm, galvenā viela. Kad kauli tiek bojāti, olbaltumviela, tāpat kā kolagēns, tiek iznīcināta, sadaloties vairākos marķieros. Vielas nonāk asinīs un neizmainītā veidā izdalās ar urīnu.
Galvenie aseptiskās nekrozes marķieri ir: deoksipiridonolīns (DPID), piridinolīns un Cross-Laps. Pēdējā ir 8 aminoskābes, kas veido kolagēnu un ir iesaistītas olbaltumvielu veidošanā.
Diagnostikas laikā tiek analizēti arī kaulu veidošanās pastiprināšanās indikatori. Visinformatīvākais ir osteokalcīns. Šo vielu ražo osteoblasti kaulu audu veidošanās laikā un tā daļēji iekļūst sistēmiskajā asinsritē. Kad kauli ir bojāti, tā līmenis paaugstinās.
 [ 19 ]
[ 19 ]
Instrumentālā diagnostika
Obligāta diagnostikas sastāvdaļa aizdomu gadījumā par osteohondropātiju ir instrumentālo izmeklējumu kopums. Aparatūras metodēm ir vairākas norādes ieviešanai:
- Nesenie savainojumi.
- Akūtas, hroniskas sāpes, kas izstaro uz citām ķermeņa daļām.
- Ārstēšanas efektivitātes uzraudzība.
- Gatavošanās operācijai.
- Kaulu un asinsvadu stāvokļa novērtējums.
- Rentgenogrāfija – sniedz vispārēju priekšstatu par skartā kaula stāvokli. Neatklāj asinsrites traucējumus. Parasti precīzākai analīzei attēli tiek uzņemti vairākās projekcijās.
- Datortomogrāfija ir kaulu un mīksto audu slāni pa slānim pētījums. Izmantojot kontrastvielu, tiek noteikta skartā kaula struktūra un asinsvadu stāvoklis.
- Magnētiskās rezonanses attēlveidošana – atklāj patoloģiskas izmaiņas agrīnā stadijā. Elektromagnētiskie viļņi tiek izmantoti, lai vizualizētu skarto zonu.
- Scintigrāfija – atklāj patoloģiskus procesus kaulos agrīnā stadijā, pirms tie parādās rentgenā. Visbiežāk izmanto kā papildmetodi MRI vai KT. Pediatriskajā praksē reti izmanto.
- Artroskopija – ļauj pēc iespējas precīzāk novērtēt ceļa locītavas stāvokli un izstrādāt tālāku ārstēšanas taktiku. Apvieno diagnostikas un terapeitiskās funkcijas. Visbiežāk izmanto Kēniga slimības, tas ir, augšstilba kaula kondilu bojājumu, diagnosticēšanai.
Osteohondropātijas rentgenā
Rentgenogrāfija ir zelta standarts izmeklējumos, ja ir aizdomas par deģeneratīvu-nekrotisku kaulu slimību. Apskatīsim galvenās osteohondropātijas pazīmes jebkurā lokalizācijā rentgenogrāfijā:
- Sūkļainā kaula un kaulu smadzeņu nekroze. Locītavu skrimslis nav pakļauts nekrozei.
- Patoloģisks lūzums – nekrotiskie kaula audi nefunkcionē, porainās vielas trabekulas neiztur uz tām iedarbojošos slodzi. Rentgenuzņēmumā redzamas kaula deformācijas pazīmes, tā saīsināšanās, sablīvēšanās. Šī stadija ilgst apmēram sešus mēnešus.
- Nekrotisko masu rezorbcijas stadija ar līzes palīdzību. Rentgenogrammā nekrotiskas masas, ko ieskauj osteoklasti. Epifīzei ir nevienmērīga struktūra, asiņošanas pazīmes ar sekojošu kalcifikāciju, iespējamas cistiskas izmaiņas.
- Reparācijas stadijā, tas ir, kaulu struktūras atjaunošanā, rentgenogrammā jaunizveidotajos kaulu audos ir redzamas apgaismības zonas, ko izraisa cistiskas izmaiņas.
Lai noteiktu slimības stadiju, radiogrāfijas rezultātus salīdzina ar slimības klīniskajiem simptomiem.
Diferenciālā diagnoze
Veicot galīgo diagnozi, osteohondropātija tiek diferencēta no citām slimībām ar līdzīgiem simptomiem. Slimības simptomu komplekss tiek salīdzināts ar šādām patoloģijām:
- Deformējoša artroze.
- Kaulu tuberkuloze.
- Artrīts.
- Ateroskleroze.
- Deģeneratīvas-proliferatīvas izmaiņas kaulos.
- Jauni izaugumi.
- Infekcijas un iekaisuma slimības.
- Kompresijas sindromi un perifēro nervu iesprūšana.
Veicot diferenciāldiagnozi, tiek analizēts laboratorisko un instrumentālo izmeklējumu kopums, kā arī tiek noteikta aseptiskās nekrozes stadija.
Profilakse
Sūkļveida kaulu augšanas zonas traucējumu profilakse sastāv no metožu kopuma, kuru mērķis ir vispārēji stiprināt ķermeni, palielināt imūnsistēmas aizsargājošās īpašības un piegādāt noderīgus mikro un makroelementus.
Osteohondropātijas profilakse sastāv no šādiem ieteikumiem:
- Sabalansētas fiziskās aktivitātes muskuļu korsetes veidošanai un nostiprināšanai.
- Ierobežojiet paaugstinātu fizisko aktivitāti.
- Traumu novēršana.
- Racionāla uztura.
- Vitamīnu un minerālvielu kompleksu uzņemšana.
- Savlaicīga vīrusu, infekcijas un citu organisma slimību ārstēšana.
- Valkāt pareizi pieguļošus apavus ar ortopēdiskām zolītēm.
- Regulāras pārbaudes pie ārsta.
Preventīvie pasākumi ietver arī regulāru ekstremitāšu un citu ķermeņa daļu masāžu. Pie pirmajām sāpēm kaulos un locītavās jāmeklē medicīniskā palīdzība, lai diagnosticētu sāpīgā stāvokļa cēloņus un tos novērstu.
Prognoze
Ar savlaicīgu diagnostiku un ārstēšanu osteohondropātijai ir labvēlīga prognoze. Smagas aseptiskās nekrozes formas ir grūti koriģēt, tāpēc tām var būt nelabvēlīgs iznākums. Prognoze ievērojami pasliktinās, attīstoties slimības komplikācijām.
Osteohondropātija un armija
Atsevišķu kaulu posmu deģeneratīva nekrotiska slimība nav atbrīvojums no militārā dienesta. Lai izvairītos no militārā dienesta, nepieciešams iziet militāro medicīnisko pārbaudi, kas apstiprinās funkcionālu traucējumu klātbūtni, kas kavē dienestu.
Patoloģiju sarakstā, kas var būt militārā dienesta aizliegums, ir iekļautas skeleta sistēmas slimības un to komplikācijas:
- Iedzimts fiksēta tipa mugurkaula izliekums.
- Smaga krūškurvja sienas deformācija ar smagu elpošanas mazspēju.
- Iegūti mugurkaula izliekumi ar skriemeļu rotāciju.
- Nespēja saglabāt vertikālu stāvokli skeleta deformāciju dēļ.
- Mugurkaula segmentu nestabilitāte.
- Ekstremitāšu muskuļu vājums, muskuļu parēze ar dekompensāciju.
- Motorisko funkciju traucējumi.
Iepriekš minēto slimību klātbūtnē karavīrs tiek nosūtīts uz virkni pārbaužu, kas apstiprinās patoloģiskas izmaiņas: datortomogrāfiju, magnētiskās rezonanses attēlveidošanu, rentgenu, radioizotopu skenēšanu. Pamatojoties uz pētījumu rezultātiem un medicīniskās konsultatīvās komisijas secinājumu, karavīrs tiek atbrīvots no militārā dienesta osteohondropātijas vai tās komplikāciju dēļ.

