Raksta medicīnas eksperts
Jaunas publikācijas
Laringoskopija
Pēdējā pārskatīšana: 06.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
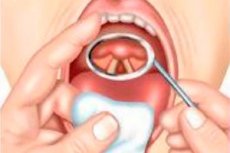
Laringoskopija ir galvenais balsenes izmeklēšanas veids. Šīs metodes grūtības ir tādas, ka balsenes gareniskā ass atrodas taisnā leņķī pret mutes dobuma asi, tāpēc balsene nevar tikt pārbaudīta parastajā veidā.
Balsenes izmeklēšanu var veikt vai nu ar balsenes spoguļa palīdzību (netiešā laringoskopija), kuru izmantojot, laringoskopiskais attēls tiek spoguļots, vai ar speciālu tiešai laringoskopijai paredzētu direktoskopu palīdzību.
Netiešā laringoskopija
1854. gadā spāņu dziedātājs Garsijas (dēls) Manuels Patrisio Rodrigess (1805–1906) izgudroja laringoskopu netiešai laringoskopijai. Par šo izgudrojumu viņam 1855. gadā tika piešķirts medicīnas doktora grāds. Tomēr jāatzīmē, ka netiešās laringoskopijas metode bija zināma no agrākām publikācijām, sākot ar 1743. gadu (akušiera Leverta gloskops). Pēc tam Docini (Frankfurte, 1807), Sems (Ženēva, 1827) un Babinstons (Londona, 1829) ziņoja par līdzīgām ierīcēm, kas darbojās pēc periskopa principa un ļāva veikt balsenes iekšpuses spoguļattēla pārbaudi. 1836. un 1838. gadā Lionas ķirurgs Baums demonstrēja balsenes spoguli, kas precīzi atbilda mūsdienu spogulim. Pēc tam, 1840. gadā, Listons izmantoja spoguli, kas līdzīgs zobārsta spogulim, kuru viņš izmantoja, lai pārbaudītu balseni slimības gadījumā, kas izraisīja tās pietūkumu. Plašā Garsijas laringoskopa ieviešana medicīnas praksē ir pateicīga Vīnes slimnīcas neirologam L. Turkam (1856). 1858. gadā fizioloģijas profesors no Peštas (Ungārija) Šrotters netiešajai laringoskopijai pirmo reizi izmantoja mākslīgo apgaismojumu un apaļu, ieliektu spoguli ar caurumu vidū (Šrotera reflektors) ar tam pielāgotu stingru, vertikālu Krāmera galviņu. Iepriekš balsenes un rīkles apgaismošanai tika izmantota spoguļa atstarotā saules gaisma.
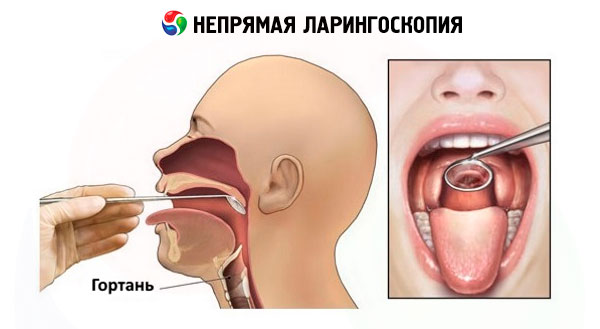
Mūsdienu netiešās laringoskopijas metodes neatšķiras no tām, kas tika izmantotas pirms 150 gadiem.
Tiek izmantoti dažāda diametra plakani balsenes spoguļi, kas piestiprināti pie šaura stieņa, kas ievietots speciālā rokturī ar skrūvējamu fiksatoru. Lai izvairītos no spoguļa aizsvīšanas, to parasti karsē uz spirta lampas ar spoguļa virsmu pret liesmu vai karstā ūdenī. Pirms spoguļa ievietošanas mutes dobumā tā temperatūru pārbauda, pieskaroties aizmugurējai metāla virsmai plaukstas virspuses ādai. Netiešā laringoskopija parasti tiek veikta sēdus stāvoklī, pacienta ķermenim nedaudz noliektam uz priekšu un galvai nedaudz atliektai atpakaļ. Ja ir noņemamas protēzes, tās tiek izņemtas. Netiešās laringoskopijas tehnikai nepieciešamas noteiktas prasmes un atbilstoša apmācība. Tehnikas būtība ir šāda. Ārsts ar labo roku paņem rokturi ar tajā fiksētu spoguli, līdzīgi kā rakstāmspalvu, lai spoguļa virsma būtu vērsta leņķī uz leju. Pacients plaši atver muti un pēc iespējas vairāk izbāž mēli. Ārsts ar kreisās rokas pirmo un trešo pirkstu satver marles salvetē ietīto mēli un tur to izvirzītā stāvoklī, vienlaikus ar tās pašas rokas otro pirkstu paceļ augšlūpu, lai labāk redzētu rīkles apvidu, novirza gaismas staru mutes dobumā un ievieto tajā apsildāmu spoguli. Spoguļa aizmugurējā virsma tiek piespiesta pie mīkstajām aukslējām, pārvietojot to atpakaļ un uz augšu. Lai izvairītos no mīksto aukslēju mākītes atstarošanās spogulī, kas traucē redzēt balseni, tā ir pilnībā jāpārklāj ar spoguli. Ievietojot spoguli mutes dobumā, nedrīkst pieskarties mēles saknei un rīkles aizmugurējai sienai, lai neradītu rīkles refleksu. Spoguļa kāts un rokturis balstās uz mutes kreisā stūra, un tā virsmai jābūt orientētai tā, lai tā veidotu 45° leņķi ar mutes dobuma asi. Gaismas plūsma, kas vērsta uz spoguli un atstarojas no tā balsenē, apgaismo to un atbilstošās anatomiskās struktūras. Lai pārbaudītu visas balsenes struktūras, spoguļa leņķis tiek mainīts, manipulējot ar rokturi, lai konsekventi pārbaudītu starpbalsenes telpu, balsenes kanālus, vestibulārā aparāta krokas, balss saites, piriformās deguna blakusdobumus utt. Dažreiz ir iespējams pārbaudīt subglotisko telpu un divu vai trīs trahejas gredzenu aizmugurējo virsmu. Balsene tiek pārbaudīta mierīgas un piespiedu elpošanas laikā, pēc tam skaņu "i" un "e" fonācijas laikā. Kad šīs skaņas tiek izrunātas, mīksto aukslēju muskuļi saraujas, un mēles izvirzīšana palīdz pacelt uzbalseni un atvērt supraglotisko telpu pārbaudei. Vienlaikus notiek balss saišu fonatoriska slēgšanās. Balsenes pārbaudei nevajadzētu ilgt ilgāk par 5-10 sekundēm, atkārtota pārbaude tiek veikta pēc īsas pauzes.
Dažreiz balsenes izmeklēšana ar netiešo laringoskopiju rada ievērojamas grūtības. Pie traucējošajiem faktoriem pieder infantils, nedaudz kustīgs uzbalsenis, kas bloķē ieeju balsenē; izteikts (nekontrolējams) vemšanas reflekss, kas visbiežāk novērojams smēķētājiem, alkoholiķiem, neiropātiem; bieza, "nepaklausīga" mēle un īss frenulums; izmeklējamās personas komats vai miegains stāvoklis un vairāki citi iemesli. Šķērslis balsenes izmeklēšanai ir temporomandibulārās locītavas kontraktūra, kas rodas peritonsilāra abscesa vai tā artrozes artrīta gadījumā, kā arī ar cūciņām, mutes dobuma flegmonu, apakšžokļa lūzumu vai trismu, ko izraisa dažas centrālās nervu sistēmas slimības. Visbiežākais šķērslis netiešajai laringoskopijai ir izteikts rīkles reflekss. Ir dažas metodes tā apspiešanai. Piemēram, subjektam lūdz prātā saskaitīt divciparu skaitļus atpakaļ, lai novērstu uzmanību, vai salikt rokas ar saliektiem pirkstiem un pavilkt tās ar visu spēku, vai subjektam lūdz turēt mēli. Šī metode ir nepieciešama arī tad, ja ārstam ir jābūt brīvām abām rokām, lai veiktu noteiktas manipulācijas balsenes iekšpusē, piemēram, noņemot fibromu uz balss saites.
Nekontrolējama vemšanas refleksa gadījumā tiek izmantota mēles saknes, mīksto aukslēju un rīkles aizmugurējās sienas aplikācijas anestēzija. Priekšroka jādod lubrikācijai, nevis anestēzijas līdzekļa aerosola izsmidzināšanai, jo pēdējais izraisa anestēziju, kas izplatās uz mutes dobuma un balsenes gļotādu, kas var izraisīt pēdējās spazmas. Netieša laringoskopija maziem bērniem ir gandrīz neiespējama, tāpēc, ja nepieciešama obligāta balsenes izmeklēšana (piemēram, tās papilomatozes gadījumā), tiek izmantota tieša laringoskopija anestēzijā.
Balsenes attēls netiešās laringoskopijas laikā
Netiešās laringoskopijas laikā iegūtais balsenes attēls ir ļoti raksturīgs, un, tā kā tas ir patiesā attēla spoguļattēla rezultāts un spogulis atrodas 45° leņķī pret horizontālo plakni (periskopa princips), attēls atrodas vertikālajā plaknē. Ar šādu endoskopiskā attēla izkārtojumu balsenes priekšējās daļas ir redzamas spoguļa augšdaļā, ko bieži vien pie saaugšanas vietas sedz uzbalsenis; aizmugurējās daļas, ieskaitot aritenoidus un starpartitenoīdu telpu, ir redzamas spoguļa apakšējā daļā.
Tā kā netiešā laringoskopija ļauj apskatīt balseni tikai ar kreiso aci, t.i., monokulāri (ko var viegli pārbaudīt, to aizverot), visi balsenes elementi ir redzami vienā plaknē, lai gan balss saites atrodas 3–4 cm zem uzbalseņa malas. Balsenes sānu sienas vizualizējas kā strauji saīsinātas un it kā profilā. No augšas, t.i., faktiski no priekšpuses, redzama daļa mēles saknes ar lingvālo mandeli, tad gaiši rozā uzbalsenis, kura brīvā mala paceļas, fonējot skaņu "i", atbrīvojot balsenes dobumu apskatei. Tieši zem uzbalseņa tā malas centrā dažreiz var redzēt nelielu bumbulīti – tuberculum cpiglotticum, ko veido uzbalseņa kājiņa. Zem un aiz uzbalsenes, novirzoties no vairogdziedzera skrimšļa un kommisūras leņķa uz aritenoidālajiem skrimšļiem, atrodas bālganpērļainas krāsas balss krokas, kuras viegli atpazīt pēc raksturīgajām trīcošajām kustībām, jutīgi reaģējot pat uz nelielu mēģinājumu fonēt. Klusas elpošanas laikā balsenes lūmenam ir vienādsānu trijstūra forma, kura sānu malas attēlo balss krokas, virsotne, šķiet, balstās uz uzbalsenes un bieži ir ar to pārklāta. Uzbalsene ir šķērslis balsenes priekšējās sienas apskatei. Lai pārvarētu šo šķērsli, tiek izmantota Turka pozīcija, kurā izmeklējamā persona atmet galvu, un ārsts veic netiešo laringoskopiju stāvus, it kā no augšas uz leju. Lai labāk redzētu balsenes aizmugurējās daļas, tiek izmantota Killiana pozīcija, kurā ārsts apskata balseni no apakšas (stāvot uz viena ceļa pacienta priekšā), un pacients noliec galvu uz leju.
Parasti balss saišu malas ir līdzenas un gludas; ieelpojot tās nedaudz atšķiras; dziļas ieelpas laikā balss saites maksimāli atšķiras, un kļūst redzami trahejas augšējie gredzeni, un dažreiz pat trahejas kārna. Dažos gadījumos balss saitēm ir blāvi sarkanīga nokrāsa ar smalku asinsvadu tīklojumu. Tieviem cilvēkiem ar astēnisku miesasbūvi un izteiktu Ādama ābolu visi balsenes iekšējie elementi izceļas skaidrāk, robežas starp šķiedru un skrimšļa audiem ir labi diferencētas.
Balsenes dobuma superolaterālajos apgabalos virs balss saitēm ir redzamas vestibulārā aparāta krokas, rozā un masīvākas. Tās no balss saitēm atdala spraugas, kas ir labāk redzamas tieviem cilvēkiem. Šīs spraugas ir ieejas balsenes kambaros. Starparitenoīdo telpu, kas ir līdzīga balsenes trīsstūrveida spraugas pamatnei, ierobežo aritenoīdās skrimšļi, kas redzami kā divi vāles formas sabiezējumi, kas pārklāti ar rozā gļotādu. Fonācijas laikā tie ar priekšējām daļām rotē viens pret otru un tuvina pie tām piestiprinātās balss saites. Gļotāda, kas pārklāj balsenes aizmugurējo sienu, kļūst gluda, kad aritenoīdās skrimšļi ieelpas laikā atzarojas; fonācijas laikā, kad aritenoīdās skrimšļi satuvinās, tie savācas mazās krokās. Dažiem indivīdiem aritenoīdās skrimšļi atrodas tik cieši blakus, ka tie pārklājas. No aritenoidālajiem skrimšļiem ariepiglota krokas stiepjas uz augšu un uz priekšu, sasniedzot uzbalsenes sānu malas un kopā ar to veidojot balsenes ieejas augšējo robežu. Dažreiz, subatrofiskas gļotādas gadījumā, ariepiglota kroku biezumā var redzēt nelielus paaugstinājumus virs aritenoidālajiem skrimšļiem; tie ir ragveida skrimšļi; sānos no tiem atrodas ķīļveida skrimšļi. Lai pārbaudītu balsenes aizmugurējo sienu, tiek izmantota Kilian pozīcija, kurā izmeklējamā persona noliec galvu pret krūtīm, un ārsts pārbauda balseni no apakšas uz augšu, vai nu nometoties ceļos pacienta priekšā, vai stāvot.
Netiešā laringoskopija atklāj arī dažas citas anatomiskas struktūras. Tādējādi virs uzbalseņa, faktiski tā priekšā, ir redzamas uzbalseņa bedrītes, ko veido laterālā glossoepiglotiskā kroka un atdala mediālā glossoepiglotiskā kroka. Uzbalseņa laterālās daļas ir savienotas ar rīkles sienām ar rīkles-epiglotisko kroku palīdzību, kas nosedz ieeju rīkles balsenes daļas piriformajos sinusos. Glottim paplašinoties, šo sinusu tilpums samazinās, bet, glottim sašaurinoties, to tilpums palielinās. Šī parādība rodas starparītenoīdo un aryepiglotisko muskuļu saraušanās dēļ. Tai ir liela diagnostiska nozīme, jo tās neesamība, īpaši vienā pusē, ir agrākā šo muskuļu audzēja infiltrācijas vai neirogēnu bojājumu sākuma pazīme.
Balsenes gļotādas krāsa jānovērtē atbilstoši slimības anamnēzei un citām klīniskajām pazīmēm, jo parasti tā nav nemainīga un bieži ir atkarīga no smēķēšanas, alkohola lietošanas un arodslimību riska faktoru iedarbības. Hipotrofiskiem (astēniskiem) indivīdiem ar astēnisku ķermeņa uzbūvi balsenes gļotādas krāsa parasti ir gaiši rozā; normostēniskiem - rozā; aptaukošanās gadījumā, pilngadīgiem (hiperstēniskiem) cilvēkiem vai smēķētājiem balsenes gļotādas krāsa var būt no sarkanas līdz cianotiskai bez izteiktām šī orgāna slimības pazīmēm.
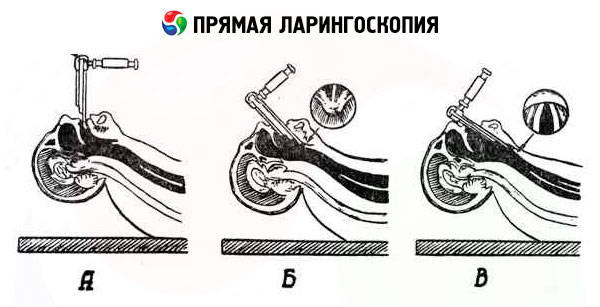
Tieša laringoskopija
Tiešā laringoskopija ļauj tiešā attēlā pārbaudīt iekšējo struktūru un veikt dažādas manipulācijas ar tās struktūrām diezgan plašā diapazonā (polipu, fibromu, papilomu noņemšana ar parastajām, krio- vai lāzerķirurģiskajām metodēm), kā arī veikt neatliekamu vai plānveida intubāciju. Metodi praksē 1895. gadā ieviesa M. Kiršteins, un tā vēlāk tika vairākkārt uzlabota. Tā balstās uz stingra direktoskopa izmantošanu, kura ievadīšana balsenē un rīklē caur mutes dobumu kļūst iespējama, pateicoties apkārtējo audu elastībai un lokanībai.
Indikācijas tiešai laringoskopijai
Tiešās laringoskopijas indikācijas ir daudzas, un to skaits pastāvīgi pieaug. Šī metode tiek plaši izmantota bērnu otolaringoloģijā, jo netiešā laringoskopija bērniem ir gandrīz neiespējama. Maziem bērniem tiek izmantots viengabalains laringoskops ar nenoņemamu rokturi un fiksētu lāpstiņu. Pusaudžiem un pieaugušajiem tiek izmantoti laringoskopi ar noņemamu rokturi un ievelkamu lāpstiņas plāksni. Tiešo laringoskopiju izmanto, ja nepieciešams pārbaudīt balsenes daļas, kuras ir grūti apskatīt ar netiešo laringoskopiju - tās kambarus, komisiju, balsenes priekšējo sienu starp komisiju un uzbalseni, subglotisko telpu. Tiešā laringoskopija ļauj veikt dažādas endolaringeālas diagnostiskas manipulācijas, kā arī ievadīt intubācijas caurulīti balsenē un trahejā anestēzijas vai intubācijas laikā neatliekamās mākslīgās plaušu ventilācijas gadījumā.
Kontrindikācijas procedūrai
Tieša laringoskopija ir kontrindicēta smagas stenotiskas elpošanas, smagu sirds un asinsvadu sistēmas izmaiņu (dekompensētu sirds defektu, smagas hipertensijas un stenokardijas), epilepsijas ar zemu krampju slieksni, kakla skriemeļu bojājumu, kas neļauj atmest galvu atpakaļ, un aortas aneirismas gadījumos. Pagaidu vai relatīvas kontrindikācijas ir mutes dobuma, rīkles, balsenes gļotādas akūtas iekaisuma slimības, asiņošana no rīkles un balsenes.
Tiešās laringoskopijas tehnika
Liela nozīme tiešās laringoskopijas efektīvai veikšanai ir atbilstoša laringoskopa modeļa (Jackson, Undritz, Brunings Mezrin, Zimont u.c.) individuālai izvēlei, ko nosaka daudzi kritēriji - iejaukšanās mērķis (diagnostisks vai ķirurģisks), pacienta pozīcija, kurā paredzēts veikt laringoskopiju, viņa vecums, žokļu, sejas un kakla rajonu anatomiskās īpatnības un slimības raksturs. Pētījums tiek veikts tukšā dūšā, izņemot neatliekamos gadījumus. Maziem bērniem tiešā laringoskopija tiek veikta bez anestēzijas, jaunākiem bērniem - anestēzijā, vecākiem bērniem - vai nu anestēzijā, vai lokālā anestēzijā ar atbilstošu premedikāciju, tāpat kā pieaugušajiem. Vietējai anestēzijai var lietot dažādus lokālos anestēzijas līdzekļus kombinācijā ar sedatīviem līdzekļiem un pretkrampju līdzekļiem. Lai mazinātu vispārējo jutību, muskuļu sasprindzinājumu un siekalošanos, pacientam 1 stundu pirms procedūras tiek ievadīta viena fenobarbitāla tablete (0,1 g) un viena sibazona tablete (0,005 g). 30–40 minūtes pirms procedūras subkutāni ievada 0,5–1,0 ml 1% promedola šķīduma un 0,5–1 ml 0,1% atropīna sulfāta šķīduma. 10–15 minūtes pirms procedūras ievada anestēziju (2 ml 2% dikaīna šķīduma vai 1 ml 10% kokaīna šķīduma). 30 minūtes pirms norādītās premedikācijas, lai izvairītos no anafilaktiskā šoka, ieteicams intramuskulāri ievadīt 1–5 ml 1% dimedroma šķīduma vai 1–2 ml 2,5% diprazīna (pipolfēna) šķīduma.
Pacienta poza var atšķirties, un to galvenokārt nosaka pacienta stāvoklis. To var veikt sēdus stāvoklī, guļus uz muguras, retāk uz sāniem vai uz vēdera. Visērtākā poza pacientam un ārstam ir guļus stāvoklis. Tā mazāk nogurdina pacientu, novērš siekalu ieplūšanu trahejā un bronhos, un svešķermeņa klātbūtnē novērš tā iekļūšanu apakšējo elpceļu dziļākajās daļās. Tiešā laringoskopija tiek veikta, ievērojot aseptikas noteikumus.
Procedūra sastāv no trim posmiem:
- lāpstiņas virzīšana uz epiglotti;
- izlaižot to cauri poglotta malai balsenes ieejas virzienā;
- tā virzība pa uzbalsena aizmugurējo virsmu līdz balss krokām.
Pirmo posmu var veikt trīs variantos:
- ar izbāztu mēli, ko ar marles salveti notur vai nu ārsta palīgs, vai pats izmeklētājs;
- ar mēli normālā stāvoklī mutes dobumā;
- ievietojot lāpstiņu no mutes kaktiņa.
Visos tiešās laringoskopijas variantos augšlūpa tiek pārvietota uz augšu. Pirmais posms tiek pabeigts, nospiežot mēles sakni uz leju un pārvietojot lāpstiņu uz poglottis malu.
Otrajā posmā lāpstiņas galu nedaudz paceļ, novieto aiz uzbalsenes malas un pabīda par 1 cm uz priekšu; pēc tam lāpstiņas galu nolaiž uz leju, nosedzot uzbalseni. Šajā gadījumā lāpstiņa spiež uz augšējiem priekšzobiņiem (šim spiedienam nevajadzētu būt pārmērīgam). Pareizu lāpstiņas virzības virzienu apstiprina bālganu balss kroku parādīšanās berzes laukā aiz aritenoidālajiem skrimšļiem, kas no tiem stiepjas leņķī.
Tuvojoties trešajam posmam, pacienta galva tiek vēl vairāk atliekta atpakaļ. Mēle, ja tā tika turēta ārpusē, tiek atbrīvota. Izmeklētājs palielina lāpstiņas spiedienu uz mēles sakni un uzbalseni (skat. trešo pozīciju - bultiņu virzienu) un, turoties pie viduslīnijas, novieto lāpstiņu vertikāli (pacientam atrodoties sēdus stāvoklī) attiecīgi pa balsenes garenisko asi (pacientam guļus stāvoklī). Abos gadījumos lāpstiņas gals ir vērsts pa elpošanas spraugas vidusdaļu. Šajā gadījumā vispirms redzes laukā nonāk balsenes aizmugurējā siena, tad vestibulārā un balss saites, kā arī balsenes kambari. Lai labāk redzētu balsenes priekšējās daļas, mēles sakne nedaudz jāpiespiež uz leju.
Īpaši tiešās laringoskopijas veidi ietver tā saukto suspensijas laringoskopiju, ko ierosinājis Kilians, kuras piemērs ir Zeiferta metode. Pašlaik tiek izmantots Zeiferta princips, kad spiedienu uz mēles sakni (galvenais nosacījums lāpstiņas ievadīšanai balsenē) nodrošina ar sviras pretspiedienu, kas balstās uz īpaša metāla statīva vai uz izmeklējamās personas krūtīm.
Seiferta metodes galvenā priekšrocība ir tā, ka tā atbrīvo abas ārsta rokas, kas ir īpaši svarīgi ilgstošu un sarežģītu endolaringeālu ķirurģisku iejaukšanos laikā.
Mūsdienu ārzemju laringoskopi piekares un atbalsta laringoskopijai ir sarežģītas sistēmas, kas ietver dažāda izmēra lāpstiņas un dažādu ķirurģisko instrumentu komplektus, kas īpaši pielāgoti endolaringeālai iejaukšanās veikšanai. Šīs sistēmas ir aprīkotas ar tehniskiem līdzekļiem infekciozai mākslīgai ventilācijai, injekcijas anestēzijai un speciālu videoiekārtu, kas ļauj veikt ķirurģiskas iejaukšanās, izmantojot operācijas mikroskopu un televizora ekrānu.


 [
[