Raksta medicīnas eksperts
Jaunas publikācijas
Osteoartrīts
Pēdējā pārskatīšana: 07.06.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kombinētais termins "artroso-artrīts" burtiski nozīmē, ka cilvēks uz locītavas artrozes fona attīstās papildu patoloģija - iekaisuma process vienas un tās pašas locītavas artrīta formā. Slimība ir sarežģīta, jo tā ietver vienlaicīgi destruktīvu un iekaisīgu patoģenētisko mehānismu. Šādas patoloģijas ārstēšanai jābūt pēc iespējas visaptverošākai, cita starpā izmantojot fizioterapiju.
Bieži vien osteoartrīta diagnoze tiek veikta pacientiem ar akūtu osteoartrīta stadiju (pastiprināšanu).
Epidemioloģija
Osteoartrīts ir diezgan izplatīta slimība, kas tiek diagnosticēta apmēram 5-10 cilvēkiem no simts, un tā nav nenozīmīga figūra. Turklāt pēdējās desmitgades laikā slimības biežums ir palielinājies. Lai gan daudzi eksperti uzskata, ka šie skaitļi neatspoguļo reālo statistisko ainu, jo ne visi pacienti ar artrītu meklē medicīnisku palīdzību.
20 līdz 40 gadu vecumā patoloģija biežāk tiek atklāta vīriešiem un 40–60 gadu vecumā - sievietēm. Pēc 60 gadu vecuma sastopamības līmenis ir aptuveni tāds pats, neatkarīgi no dzimuma.
Visbiežāk tiek ietekmētas lielas locītavas: ceļa, gūžas, plecu locītavas. Nelielas locītavas galvenokārt ietekmē cilvēki, kuri savas profesijas dēļ ir spiesti veikt vienmuļās augšējo ekstremitāšu, roku un pirkstu kustības. Šajā situācijā galvenokārt ietekmē metakarpofalangeālās locītavas.
Cēloņi Artrīts
Osteoartrīta attīstības pamats ir patoloģiskās slodzes ietekme uz locītavu un tā nespēju (viena vai otra iemesla dēļ), lai tai pretotos. Izstādot to savādāk, locītava var ciest ar vecumu saistītu izmaiņu ietekmē, intensīvu slodzi, uztura trūkumu, kas noved pie bojājumiem, skrimšļa retināšanas, pārvietošanas un kaulu elementu iznīcināšanas. Tālāk uz jau izveidotā osteoartrīta savieno iekaisuma reakcija - artrīts.
Iekaisuma parādīšanās bieži ir pietiekami triviāla hipotermija, asas laika apstākļu izmaiņas, traumatiski ievainojumi, infekcijas bojājumi, stress utt.
Infekcijas izraisīta slimība biežāk rodas akūtu elpceļu infekciju vai akūtu elpceļu vīrusu infekciju, plaušu iekaisuma dēļ, urīnceļu inficēšanās. Ja cilvēkam ir vāja imunitāte, patogēns viegli nosēžas deģeneratīvi mainītos audos.
Dažreiz tas ir specifisks patogēna veids - piemēram, tubercle bacillus, bāla treponema, Brucella utt.
Traumatisku artrītu-artrītu provocē akūta trauma (lūzums, atklāta locītavu trauma utt.) Vai hroniska trauma (sporta pārslodze, profesionāla "ierastā" iedarbība), kā arī rekonstruktīva iejaukšanās (it īpaši ķirurģiska, zobu).
Riska faktori
Kombinētā osteoartrīta-artrīta attīstības pamatā esošie faktori var būt šādi:
- Vecāks vecums. Tiek uzskatīts, ka ar vecumu kopīgo problēmu risks ievērojami palielinās. Sievietēm slimība, visticamāk, attīstīsies pēc 50–55 gadu vecuma.
- Kaitīgi ieradumi. Smēķēšana, alkohola lietošana, narkotiku lietošana veicina problēmu.
- Toksiska iedarbība (arodslimis, alkohola intoksikācija).
- Kļūdas uzturā (nepilnīga, vienmuļa diēta, neveselīga pārtikas patēriņš).
- Aptaukošanās.
- Hipodinamija, fizisko aktivitāšu trūkums.
- Patoloģiju klātbūtne, ko izraisa alerģijas un autoimūnas procesi (skleroderma, bronhiālā astma, sistēmiskā sarkanā vilkēde, apputeksnēšana, apputeksnēšana, glomerulonefrīts utt.).
- Traumatiski locītavu ievainojumi.
- Pārmērīgs stress uz kopīgo, sportu un profesionālo pārslodzi.
- Hroniskas infekcijas.
- Neiropatoloģija, vielmaiņas traucējumi, endokrīnie traucējumi (cukura diabēts, vairogdziedzera slimība).
- Iedzimtas locītavu anomālijas.
- Muskuļu un skeleta un sirds un asinsvadu sistēmas slimības (ieskaitot varikozi, tromboflebitis).
- Prezentē ķirurģiskas iejaukšanās locītavās.
Pathogenesis
Iepriekš minēto etioloģisko faktoru ietekmē ir salīdzinoši agrīns vai paātrināts locītavu elementu nodilums, piemēram, skrimšļi, kaulu-tendona komplementācijas segmenti, kapsula, cīpslas un saites.
Tiek traucēti metabolisma procesi, kolagēna un elastīgo šķiedru, hondrocītu un sinoviālā šķidruma pasliktināšanās īpašības un daudzums. Skrimšļi zaudē savu elastību: sākumā centrā ir nelīdzenums, sadalīšanās apgabali, mikro bojājums, tad pamatā esošie kaulu audi ir pakļauti. Pēc tam skrimšļa slānis pakāpeniski pazūd.
Ievērojama locītavas šoka absorbējošo spēju pasliktināšanās ir cieši saistīta ar subhondrālas osteosklerozes veidošanos. Veidojas išēmijas un sklerotisko izmaiņu zonas. Tajā pašā laikā ir kompensējoša skrimšļa aizaugšana pie epifīzes locītavu virsmu robežām, veidojas osteofīti - ossificētās teritorijas gar malām. Locītavas kapsula piedzīvo šķiedru izmaiņas.
Ja pacienta ķermenī notiek autoimūnas procesi, tie aktivizē kataboliskos traucējumus, kā rezultātā locītavas skrimšļa audi ir bojāti.
Šīs patoloģiskās izmaiņas palielina skarto locītavu neaizsargātību. Jebkurš infekcijas vai traumatisks process var izraisīt artrīta attīstību, kas ir jau attīstīta osteoartrīta iekaisuma komplikācija.
Simptomi Artrīts
Pirmās artroso-artrīta pazīmes parasti ir šādas: periodiski palielinās, pēc tam mazinot sāpes, īslaicīgas stīvuma sajūta no rīta, pasliktina skartās locītavas funkcionalitāti. Sāpes palielinās pakāpeniski, pastāv krepitācija un stīvums. Patoloģiskajam procesam pasliktinoties, pastāv apkārtējie muskuļi, un pati locītava nedaudz palielinās un maina formu, kas ir īpaši pamanāma uz atbalsta locītavām.
Sāpes ir mehāniskas raksturs - tas ir, tām ir tendence palielināties ar fiziskām aktivitātēm un mazinās mierīgā stāvoklī. Iekaisuma reakcijas attīstību norāda negaidīts sāpju sindroma pieaugums, "nakts" sāpju parādīšanās, pietūkums, pietūkums, apsārtums, vietējs un vispārējs temperatūras paaugstināšanās.
Kopējā tilpuma palielināšanās ir saistīta gan ar proliferējošām izmaiņām, gan ar periartikulāro struktūru iekaisuma un tūskas attīstību.
Pacienti kustības laikā bieži sūdzas par intraartikulāru krepitāciju (kraukšķēšanu, sprēgāšanu, čīkstēšanu).
Artrozo-artrīta gaita biežāk ir lēnām progresējoša, periodiski recidīvi un pieaugošais klīniskais un radioloģiskais attēls, funkcionālu traucējumu saasināšanās.
- Ceļa locītavas osteoartrītu bieži izpaužas tā dēvētās "sākuma" sāpes, kas sāk jūs traucēt ejot (un ir īpaši acīmredzama, ejot pa kāpnēm). Sāpes ir ceļgala antero iekšējā daļā, dažreiz izstarojoties līdz augšstilbam vai potītes locītavai, un pasliktinās, mēģinot saliekt ceļgalu. Daudziem pacientiem ir vājināšanās un kvadricepsa muskuļa, sāpju novēršana, zondējot locītavu spraugas laukumu vai periartikulāros apgabalus. Praktiski katram otrajam pacientam ir ceļa locītavas artikulācijas izliekums ar "pagriešanu" uz āru uz locītavas nestabilitātes fona.
- Potītes locītavas artrozes-artrīts ir līdzīgas ceļa patoloģijai. Potītes tilpums palielinās, mobilitāte ir daļēji ierobežota, pacients sāk mīkstināties, ejot. Ilgstoša stāvoša pozīcija ir arī neērti.
- Plecu locītavas artrozes-artrītu raksturo sākotnējais mīksto audu iekaisuma bojājums: saites, cīpslas, muskuļi, asinsvadu gulta. Sakarā ar pieaugošajiem trofiskajiem traucējumiem, skrimšļa slāņa nodilums paātrinās, patoloģiskais process izplatās kaulu audos, notiek locītavas deformācija.
- Gūžas locītavas osteoartrītu sākotnējā attīstības posmā var izpausties ar sāpēm nevis skartajā locītavā, bet ceļgalā, augšstilba ārējā daļā, sēžamvietā, jostas reģionā. Tas ievērojami sarežģī diagnozi. Tajā pašā laikā tiek atklāts motora ierobežojums, sāpes, mēģinot pagriezties uz iekšu, zondējot cirkšņa zonu sāniski līdz augšstilba artērijas pulsācijas vietā. Ar ilgstošu artroso-artrītu var novērot augšstilba kaula un gūžas muskuļu atrofiju, var novērot piespiedu stāvokli. Tajā pašā laikā var būt kompensējošs mugurkaula jostas daļas, iegurņa sānu slīpuma un skolioze, kas kopā izraisa mugurkaula sāpju parādīšanos. Pacienta gaita mainās un veidojas klibums.
- Pirāšu osteoartrīts biežāk ietekmē sievietes, īpaši tās, kuras ir sasniegušas menopauzi. Daudzos gadījumos šī slimība nav saistīta ar acīmredzamu iemeslu - tas ir, to uzskata par idiopātisku. Galvenie simptomi ir sāpes un dedzināšana, ejot, "neērti" apavi, kas agrāk bija ērti.
- Pēdas metatarsofalangeālo locītavu artrīts parasti ietekmē vairākas locītavas vienlaikus, visbiežāk pirmo un trešo kāju pirkstu apgabalā. Izveidojas mezglveida blīvējumi, sāpīgi, kad palpē. Stāvot vai staigājot, pacienti atzīmē nepatīkamu tirpšanu, nejutīgumu, dedzināšanu. Remisijas periodos diskomforts gandrīz pilnībā izzūd, bet galu galā atsāk.
- TMJ artroso-artrīts ir apakšējā žokļa bojājums, ko raksturo stipras sāpes, mēģinot to pārvietot. Patoloģija biežāk attīstās infekcijas vai dentoalveolārā mehānisma traumas rezultātā. Papildus sāpēm pacienti norāda grūtības ar košļāšanu un mutes atvēršanu, paaugstināta ķermeņa temperatūra slimības saasināšanās periodos, sāpju apstarošana auss zonā.
- Plaukstas locītavas osteoartrītu parasti izraisa skrimšļa slāņa retināšana locītavas apgabalā. Galvenās pacientu sūdzības regulāri pasliktina sāpes un mobilitātes ierobežošanu, kas saistīta ar sāpju sindromu. Audu pietūkums ir iespējams.
- Elkoņa locītavas osteoartrītu saasināšanās stadijā pavada sāpes, motora stingrība un drudzis. Starp citiem simptomiem: skartās locītavas pietūkums, vispārēja veselības pasliktināšanās, vājums, lokalizēts ādas apsārtums.
- Rokas locītavu artrīts recidīva laikā izpaužas ar akūtām sāpēm, pietūkumu un apsārtumu, drudzi. Simptomu nogrimšanas periodā atlikušās parādības sāpju veidā uz roku hipotermijas fona, pirkstu rīta stīvuma, mazu artikulāciju sašaušana. Tas ir iespējams veidot mezglainus elementus bojājuma apgabalā. Slimībai progresējot, tiek iznīcināts locītavu skrimšļi, kauli tiek sapludināti un deformēti.
- Akromiālā klavikulārā locītavas artrītu sākotnēji izpaužas neliels diskomforts un neregulāras sāpes skartajā plecā. Turpmākajos slimības posmos cilvēks gandrīz pilnībā zaudē mobilitāti šajā jomā. Turklāt recidīvu laikā tiek noteiktas visas iekaisuma procesa - artrīta - pazīmes.
Mugurkaula osteoartrīts atklāj sevi ar smaguma sajūtu skartajā aizmugurē aktīvās slodzes laikā vai uz ilgstošas nekustības fona. Laika gaitā sāk traucēt sāpošo sāpju sindromu, nosliece uz intensifikāciju ar kustībām. Ir kraukšķīga, motora stingrība.
Posmi
Radioloģiskajā aspektā ir ierasts atšķirt šādus patoloģijas attīstības posmus:
- Ir apšaubāmas radioloģiskas izpausmes - jo īpaši locītavu sprauga nav sašaurināta, vai sašaurināšanās ir nenozīmīga, bet ir atklāti mazi mazi osteofītiski elementi locītavu virsmu malās.
- Izpausmes ir, bet minimālā mērā: locītavu sprauga ir nedaudz sašaurināta, tiek atklāti atsevišķi osteofītiski elementi uz locītavu virsmu malām.
- Zīmes ir mērenas: plaisa ir sašaurināta, osteofīti ir izteiktāki, ir subhondrālas osteosklerozes izpausmes, un locītavu virsmas ir nedaudz izliektas.
- Izpausmes ir skaidri izteiktas, sprauga ir sašaurināta, osteofīti ir vairāki un lieli, kaulu epifīzes ir deformētas.
Grādi
- 1. pakāpes osteoartrītu raksturo pieaugošās sāpes fiziskās aktivitātes laikā un to izzušana atpūtas laikā. Kad tiek ietekmētas apakšējo ekstremitāšu locītavas, sāpes parādās pat stāvot vai staigājot ilgu laiku. Kad tiek ietekmēta pleca locītava, var rasties sašaurināšanās, un sāpes uz rokas fona parādās uz rokas izņemšanas galējā stāvoklī. Motora ierobežojums netiek novērots.
- 2. pakāpes osteoartrītu raksturo mērenas sāpes, iespējama klibums (ja tiek ietekmētas apakšējo ekstremitāšu locītavas), muskuļu hipotrofija. Kad tiek ietekmēts plecs, parādās sāpes, ja paceļat roku virs pleca jostas vai pēc ilgstošas motora aktivitātes. Motora spēja ir mēreni ierobežota.
- 3. pakāpes osteoartrītu papildina paaugstināts lūzumu risks kaula strukturālo traucējumu dēļ. Sāpes ir asas, biežāk nemainīgas (pat miera stāvoklī), pastāv klibums un locītavu nestabilitāte, muskuļu atrofija, ierobežotas pasīvās kustības.
Veidlapas
Artrozo-artrīts tiek klasificēts pēc vairākām zīmēm. Atsevišķi atšķir patoloģijas pakāpes. Turklāt slimība ir saistīta ar vecumu (ko izraisa ar vecumu saistītas izmaiņas), kā arī traumatiska un patoloģiska (traumu vai locītavu slimību dēļ).
Osteoartrītam var būt hronisks lēns kurss vai progresīvs, kurā skartā locītava tiek iznīcināta tikai 2-3 gadu laikā.
Arī patoloģija ir sadalīta atkarībā no lokalizācijas:
- Gonartrozes artrīts ir ceļa locītavas bojājums;
- Koksartroze artrīts ir gūžas locītavas bojājums;
- Netriemeņu artroso-artrīts ir dzemdes kakla mugurkaula bojājums;
- Mugurkaula artroso-artrīts ir skriemeļu kolonnas bojājums;
- Patellofemoral artrīta ietekmē patellu un augšstilba daļu.
Komplikācijas un sekas
Osteoartrītu raksturo lēna progresēšana. Ārstēšana ļauj palēnināt procesu un pastāvīgi saglabāt pacienta motora iespējas. Ja ārsta receptes tiek ignorētas, var attīstīties sarežģījumi un nelabvēlīgas sekas:
- Smaga skartās locītavas izliekums;
- Motora funkcijas pasliktināšanās līdz pilnīgai kustības zaudēšanai;
- Skartās ekstremitātes saīsināšana (jo īpaši tas bieži notiek gūžas vai ceļa artrīta gadījumā);
- Kaulu izliekumi, mugurkaula deformācijas, pirksti un ekstremitātes.
Galu galā pacients zaudē spēju strādāt, un sarežģītos gadījumos - nespēj pārvietoties patstāvīgi un pat uz pašaprūpi. Smagas novārtā atstātas patoloģijas formas var kļūt par norādi pirmās vai otrās invaliditātes grupas iecelšanai.
Diagnostika Artrīts
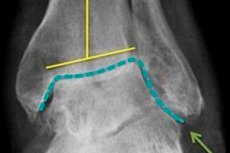
Osteoartrīta diagnozi veic ortopēds, pamatojoties uz klīnisko ainu un pieejamajiem radioloģiskajiem atklājumiem. Radiogrāfā ir redzamas distrofiskas izmaiņas skrimšļos un blakus esošajās kaulu struktūrās.
Ir sašaurināts locītavu sprauga, kaulu spilventiņa izliekums (bieži saplacināts), cistisko elementu klātbūtne, subhondrālas osteosklerozes pazīmes un kaulainas izaugsmes (osteofīti). Ir iespējama kopīga nestabilitāte. Ja rentgena pārbaude neatklāj patoloģiskas izmaiņas vai neļauj to identificēt, tiek noteikta papildu instrumentālā diagnostika datortomogrāfijas un magnētiskās rezonanses attēlveidošanas veidā. Ir norādīts, ka specializētu speciālistu, piemēram, endokrinologa, ķirurga, reimatologa, infekcijas slimību speciālista, konsultācija ir norādīta, lai noskaidrotu artrīta-artrīta attīstības pamatcēloņus.
Pārbaudes sastāv no venozo asiņu pārbaude:
- Vispārēja asins analīze ar leikocītu formulas un COE novērtējumu;
- Fibrinogēna, antistreptolizīna O, urīnskābes noteikšana serumā;
- C-reaktīvā olbaltumvielu noteikšana;
- Reimatoīdais faktors, antinukleārais faktors HEP-2 šūnās;
- Antivielas pret ekstrahējamu kodola antigēnu (ENA ekrāns).
Izmantotās pētījumu metodes ir plūsmas citofluorimetrija, kapilārā fotometrija, recēšanas metode, imūnturbidimetrija, fermentatīva kolorimetriskā metode, netieša imūnfluorescences reakcija un enzīma imūnanalīze.
Diferenciālā diagnoze
Vairumā gadījumu osteoartrīta diagnoze neizraisa grūtības. Grūtības rodas, ja patoloģijas saasināšanās ir netipiska, vai arī nav raksturīgu radioloģisku izpausmju (slimības sākumposmā).
Diferenciāldiagnoze galvenokārt tiek veikta ar šādām slimībām un bojājumiem:
- Podagra;
- Reimatoīdais, reaktīvais artrīts;
- Streptokoku (reimatisks) poliartrīts;
- Osteoartrīts;
- Metabolisma artropātija;
- Hondrokalcinoze, akūta kalcificējoša periartrīts;
- Psoriātiskā artropātija.
Pirmoreiz artroso-artrīta sākums būtu jānošķir ar podagras un pseidopodagra, artropātijas, septisko artrītu un pietūkumu.
Bērnības un pusaudža gados biežāk tiek atklāts akūts reimatisms. Patoloģija sākas apmēram 14 dienas pēc iekaisuma kakla, un artrīta izpausmes ir saistītas ar sirdsdarbības traucējumiem. Asins analīzes parāda paaugstinātu antistreptokoku antivielu titru. Terapijai ar salicilātiem ir pozitīva terapeitiska ietekme.
Pacientiem ar podagru nav kardīta, bet urīnskābes kristāli ir atrodami visur.
Reimatoīdā artrīta gadījumā tiek novērota lēna slimības progresēšana, tiek ietekmēta proksimālās starpfalangeālās un metakarpofalangeālās locītavas. Ir locītavu iesaistīšanās simetrija, palielinot muskuļu atrofiju. Tiek atklāts reimatoīdais koeficients.
Psoriātiskā artrīta gadījumā tiek atzīmēta arī bojājumu simetrija, raksturīgas arī psoriātisko ādas izsitumi.
Reaktīvais artrīts attīstās uz infekcijas slimības fona vai tūlīt pēc tās. Asins analīzes atklāj paaugstinātu antivielu titru pret infekcijas līdzekli.
Cita starpā diferenciācija tiek veikta ar gonorrikas un posttraumatisko artrītu, periodisku hidroartrozi.
Kurš sazināties?
Profilakse
Profilaktiski ieteikumi ir šādi:
- Ievērot aktīvu dzīvesveidu, izvairieties gan no pārmērīgas locītavu, gan hipodinamijas pārslodzes;
- Veic vingrinājumus katru rītu un, ja iespējams, sistemātiski peldēties;
- Ēst labu un pareizu uzturu, kontrolēt ķermeņa svaru, patērēt pietiekami daudz kalcija un kolagēnu saturošu pārtikas produktu;
- Valkāt ērtas drēbes un apavus;
- Izvairieties no monotonām vienmuļām kustībām, veiciet biežākus fiziskus pārtraukumus darbā, dodiet priekšroku aktīvai atpūtai, nevis dīkstāvei.
Ja iespējams, jums nevajadzētu ilgstoši stāvēt, pacelt pārāk smagus priekšmetus, visos iespējamos veidos pārslogot muskuļu un skeleta sistēmu.
Diētā ir vēlams atteikties no saldumiem un cukuriem, alkoholiskajiem dzērieniem, pārāk trekniem, pikantiem un ceptiem ēdieniem, kā arī lielu daudzumu sāls.
Ideāli ir pagatavot diētu, pamatojoties uz zivīm un jūras veltēm, piena produktiem un graudaugiem, augu eļļām un riekstiem, dārzeņiem, ogām, augļiem un daudz zaļumu. Mums nevajadzētu aizmirst par ūdeni: 1,5–2 litru ūdens patēriņš ievērojami uzlabo muskuļu un skeleta sistēmas stāvokli un adaptīvās spējas.
Prognoze
Prognoze pacientiem ar artrītu tiek uzskatīta par nosacīti nelabvēlīgu. Pilnīgas invaliditātes gadījumi šajā patoloģijā ir reti sastopami, jo lielākajā daļā pacientu slimība tiek saasināta tikai periodiski. Lai gan šīs izmaiņas, kas jau ir notikušas locītavu iekšpusē, nav pakļautas reversai attīstībai. Jāsaprot, ka savlaicīga nosūtīšana uz ārstiem, ievērojamā motora režīma ievērošana un rehabilitācijas normas var novērst turpmāku patoloģijas progresēšanu. Turklāt mums nevajadzētu aizmirst, ka artrozes-artrīta gadījumā recidīvu periodi reaktīvā intraartikulārā iekaisuma dēļ ir savstarpēji saistīti ar mierīguma periodiem, kuru laikā problēma praktiski pārstāj uztraukties vai minimāli traucē.
Artrīta artrīta diagnoze ir saistīta ar nepieciešamību pārskatīt savu dzīvesveidu, uzturu un fiziskās aktivitātes. Ir svarīgi atteikties no pēkšņas kustības, pārvadājot smagas kravas, kā arī citas aktivitātes, kurām pievienojas pārmērīgs locītavu stress. Hipodinamija ir arī kontrindicēta: motora aktivitāte ir obligāta, ar minimālu slodzi uz locītavu skrimšļa, ar dominējošo periarikulārā muskuļu aparāta darbu. Īpašas vingrinājumus vispirms jāveic rehabilitācijas speciālista uzraudzībā, pēc tam mājās. Atkarībā no bojājuma lokalizācijas ir ieteicami šādi vingrinājumi:
- Mērena pastaiga pa līmeni reljefā (pieejas, pusstundas pastaigas);
- Peldēšana, akvagymnastics;
- Velosipēdu treneris;
- Velosipēds uz līdzenas reljefa (15 līdz 30 minūtes dienā);
- Ziemā slēpošana.
Citas ieteiktās rehabilitācijas metodes ietver masāžu, fizioterapiju un spa ārstēšanu. Turklāt, ja nepieciešams, tiek izmantoti ortopēdiskas korekcijas līdzekļi: supinatori, elastīgie pārsēji un korsetes.
Kopumā artroso-artrīts nerada draudus pacienta dzīvībai. Bet, ja nav ārstēšanas, patoloģija var nopietni ierobežot kustības brīvību, pasliktina dzīves kvalitāti. Agrīna un pilnīga terapija ļauj apturēt slimības progresu.

