Raksta medicīnas eksperts
Jaunas publikācijas
Deformējošs ceļa locītavas osteoartrīts
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
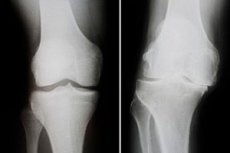
Ceļa locītavas deformējošā osteoartrīts ir pieaugošs distrofisks process, ko pavada ceļa kaulu izmaiņas, skrimšļu bojājumi un kaulu-cīpslu deģenerācija. Patoloģiju raksturo sāpes, ceļa locītavas funkcijas traucējumi un tā izteikts izliekums. Slimības ārstēšana ir sarežģīta un komplicēta, dažreiz ķirurģiska, ietverot locītavas endoprotezēšanu. Starp biežākajām komplikācijām ir ankiloze un progresējoša ceļa locītavas nestabilitāte. [ 1 ], [ 2 ]
Epidemioloģija
Ceļa locītavas deformējošais osteoartrīts tiek diagnosticēts katram desmitajam cilvēkam vecumā no 55 gadiem. Tajā pašā laikā katrs ceturtais no tiem, kas saslimst ar šo slimību, vēlāk kļūst par invalīdu.
Aptuveni 80% pacientu norāda uz dzīves kvalitātes samazināšanos lielākā vai mazākā mērā.
Mūsdienu endoprotezēšanas veidu normālas funkcijas ilgums desmit gadus pēc ķirurģiskas iejaukšanās ir līdz 99%, pēc piecpadsmit gadiem - līdz 95%, pēc divdesmit gadiem - līdz 90%.
Saskaņā ar dažiem ziņojumiem, ceļa locītavas deformējošā osteoartrīts biežāk skar sievietes, lai gan šī informācija nav oficiāli apstiprināta. [ 3 ]
Cēloņi ceļgala osteoartrīts
Primārā deformējošā osteoartrīta forma ir saistīta ar skrimšļa audu nodilumu dabisko ar vecumu saistīto izmaiņu rezultātā. Papildu provocējoši faktori var būt:
- Pārmērīgs ķermeņa svars;
- Traumas, lūzumi.
Slimības sekundārā forma rodas šādu iemeslu dēļ:
- Pārmērīgas sporta aktivitātes ceļa zonā;
- Vispārēja pārmērīga fiziskā aktivitāte;
- Traumatiski skrimšļu un saišu aparāta bojājumi, kaulu lūzumi;
- Hroniski infekcijas-iekaisuma procesi, kas negatīvi ietekmē hemostāzi;
- Metabolisma traucējumi;
- Endokrīnās sistēmas darbības traucējumi;
- Hipodinamija, trofiskie deficīti;
- Aptaukošanās;
- Iedzimta predispozīcija (locītavu struktūru iedzimts vājums);
- Varikozas vēnas, citas apakšējo ekstremitāšu asinsvadu patoloģijas;
- Meniska bojājums;
- Autoimūnas slimības;
- Patoloģijas, kas negatīvi ietekmē apakšējo ekstremitāšu inervāciju (galvas vai muguras smadzeņu traumas);
- Iedzimtas saistaudu slimības.
Sekundāro deformējošo osteoartrītu bieži diagnosticē profesionāliem sportistiem, īpaši skrējējiem, slēpotājiem, slidotājiem un riteņbraucējiem. [ 4 ]
Riska faktori
- Daudziem pacientiem ceļa locītavas deformējošā osteoartrīts attīstās pēc traumas (īpaši atkārtotas traumas).Provocējošas traumatiskas traumas ir meniska traumas, asinsizplūdumi, plaisas un lūzumi, ceļa locītavas izmežģījumi.
- Līdzīgs un diezgan izplatīts provocējošs faktors ir atkārtotas ceļa locītavas mikrotraumas, piemēram, sporta treniņu laikā, pastāvīgā "stāvošā" darbā utt.
- Liekais svars noved pie palielinātas aksiālās slodzes un pakāpeniskas ceļa locītavas iznīcināšanas.
- Iekaisuma patoloģijas, piemēram, podagras un reimatoīdais artrīts, psoriāze un spondiloartrīts, bieži izraisa deģeneratīvi-distrofisku intraartikulāru traucējumu attīstību.
- Vēl viens ne tik neparasts "vaininieks" deformējošā osteoartrīta attīstībā ir endokrīnās sistēmas traucējumi, asas vai izteiktas hormonālā līdzsvara svārstības, vielmaiņas traucējumi. Šādas neveiksmes negatīvi ietekmē ceļa locītavas remonta procesu gaitu un saasina patoloģiskas izmaiņas.
Pathogenesis
Ceļa locītavas deformējošais osteoartrīts ir izplatīta patoloģija, ko pavada reģeneratīvo procesu mazspēja locītavu struktūrās. Savukārt tas nozīmē skrimšļa audu priekšlaicīgu novecošanos, to vājināšanos un retināšanos. Tiek konstatētas subhondrālā kaula osteosklerozes pazīmes, veidojas cistas un osteofītiski izaugumi.
Ceļa locītavas primārais deformējošais osteoartrīts sākotnēji ietekmē normālus skrimšļa audus, kuriem ir iedzimta tendence uz samazinātu funkcionālo adaptāciju.
Sekundārais deformējošais osteoartrīts rodas jau esošo skrimšļa anomāliju rezultātā. Šīs attīstības galvenais cēlonis var būt trauma, iekaisuma izmaiņas kaulu un locītavu audos, kaulu aseptiskie nekrotiskie procesi, vielmaiņas traucējumi un hormonālā nelīdzsvarotība.
Deformējošā osteoartrīta attīstība sākas uz ceļa skrimšļa izmaiņu fona, kas nodrošina kaulu un locītavu virsmu slīdēšanu. Trofiski traucējumi un elastības zudums izraisa distrofiskas izmaiņas skrimšļa audos, to retināšanu un rezorbciju. Rezultātā pakāpeniski tiek atsegti kaulu un locītavu audi, tiek traucēta slīdēšana, sašaurinās locītavu spraugas un tiek traucēta normāla locītavas biomehānika. Sinoviālajam apvalkam trūkst nepieciešamās barības vielas un tas tiek pakļauts pastāvīgam kairinājumam, attīstās kompensējošs sinovīts. Sašaurinoties locītavu spraugai, locītavas apjoms samazinās, locītavas bursas aizmugurējā siena izspiežas šķidruma uzkrāšanās dēļ, veidojas tā sauktā Bekera cista. Tālāk smalkie sinoviālie audi aizvietojas ar rupjiem saistaudiem, un pati locītava ir izliekta. Notiek periartikulāru kaulu struktūru aizaugšana, veidojas margināli izaugumi, traucēta asinsrite locītavā, uzkrājas nepietiekami oksidēti vielmaiņas produkti. Rezultātā cieš perifērā sensorā sistēma, rodas pastāvīgas un intensīvas sāpes. Pieaugošās deformācijas dēļ tiek traucēta iesaistītās muskulatūras funkcija, rodas spazmas un hipotrofiski traucējumi, parādās klibums. Ceļa locītavai rodas motoriski ierobežojumi, līdz pat stīvumam un ankilozei (pilnīgai ceļa nekustībai).
Simptomi ceļgala osteoartrīts
Absolūti jebkura veida deformējošam osteoartrītam raksturīga sāpju parādīšanās ceļa locītavā. Sāpju sindroms liek sevi manīt locītavas slodzes laikā un ievērojami mazinās bez tās (piemēram, nakts atpūtas laikā). Sāpes izraisa mikroplaisu veidošanās trabekulārajā kaulā, venozā stāze, paaugstināts intraartikulārais spiediens, malu izaugumu bojājošā un kairinošā ietekme uz tuvumā esošajām struktūrām un ceļa muskulatūras spazmas.
Pirmās sāpju pazīmes sākotnēji ir īslaicīgas. Tās ir saistītas ar audu pietūkumu, šķidruma uzkrāšanos locītavas dobumā, iekaisuma reakcijas attīstību sinoviālajā membrānā. Šādas īslaicīgas sāpju sajūtas rodas periodiski, motoriskās aktivitātes laikā, un tās izpaužas kā "iesprūdums" brīdī, kad bojātais skrimšļa elements tiek saspiests starp locītavas virsmām.
Deformējoša osteoartrīta raksturīga pazīme tiek uzskatīta par klikšķu parādīšanos ceļa locītavā tās kustības laikā. Starp citiem simptomiem:
- Mobilitātes ierobežojums, nespēja veikt saliekšanas un pagarināšanas kustības;
- Pastiprinātas sāpes ilgstošas staigāšanas un kāpšanas pa kāpnēm laikā;
- Klikšķēšana un krakšķēšana ceļa locītavā;
- Kustību stīvums;
- Samazināta locītavu telpa;
- Osteofītu izaugumu izskats un augšana;
- Periartikulāro muskuļu spazmas;
- Pastāvīga locītavu deformācija deģeneratīvu procesu dēļ subhondrālajās struktūrās.
Papildus ceļgaliem slimība var skart gūžas locītavas, mugurkaulu, pirkstus. Ceļa deformējošo osteoartrītu var kombinēt ar cita veida patoloģijām. Šajā gadījumā mēs runājam par ģeneralizētu poliosteoartrītu, kurā ir daudz izmaiņu, tostarp osteohondroze, spondiloze, periartrīts, tendovaginīts utt. [ 5 ]
Veidlapas
Atkarībā no klīniskā un radioloģiskā attēla slimība tiek iedalīta šādos veidos:
- 1. pakāpes ceļa locītavas deformējošo osteoartrītu raksturo mērena motorisko spēju samazināšanās, neliela netieša locītavas spraugas sašaurināšanās, rudimentāru marginālu izaugumu parādīšanās. Pacients var sūdzēties par diskomfortu un "smaguma sajūtu" ceļa iekšpusē, kas rodas vai pastiprinās pēc slodzes.
- 2. pakāpes ceļa locītavas deformējošo osteoartrītu pavada ierobežota kustīgums, locītavas krakšķēšanas parādīšanās motoriskās aktivitātes laikā, neliela muskulatūras atrofija, izteikta locītavu spraugas sašaurināšanās, ievērojami osteofītu veidojumi un kaulainas subhondrālas osteosklerotiskas izmaiņas. Sāpes ir diezgan izteiktas, bet mēdz mazināties miera stāvoklī.
- Trešās pakāpes ceļa locītavas deformējošais osteoartrīts izpaužas ar izteiktu locītavas deformāciju, smagu motorikas ierobežojumu, locītavas spraugas izzušanu, intensīvu kaulu izliekumu, masīvu marginālu izaugumu, subhondrālu cistisku veidojumu un audu fragmentu parādīšanos. Sāpes ir gandrīz vienmēr, arī mierīgā stāvoklī.
Daži autori arī izšķir osteoartrīta "nulles" pakāpi, ko raksturo patoloģijas rentgena pazīmju neesamība.
Komplikācijas un sekas
Ilgstošu un progresējošu ceļa locītavas deformējošu osteoartrītu bieži sarežģī šādas patoloģijas:
- Sekundārais reaktīvais sinovīts - sinoviālās membrānas iekaisums, ko pavada locītavu šķidruma uzkrāšanās;
- Spontāna hemartroze - asiņošana ceļa locītavas dobumā;
- Ankiloze - ceļa locītavas nekustīgums kaulu, skrimšļu vai šķiedru saplūšanas dēļ;
- Osteonekroze - fokālā kaulu nekroze;
- Patellas ārējā subluksācija (patellas hondromalācija un nestabilitāte).
Pacientiem jāapzinās, ka deformējošais osteoartrīts nav tikai ceļa sāpes. Patiesībā šī slimība ir sarežģīta un laika gaitā var izraisīt invaliditāti. Lielākā daļa pacientu ārstēšanas trūkuma gadījumā atzīmēs:
- Skartās kājas izliekums, saīsinājums;
- Spējas zudums veikt saliekšanas un pagarināšanas kustības;
- Patoloģiskā procesa izplatīšanās uz citām muskuļu un skeleta sistēmas daļām (gūžas un potītes locītavām, mugurkaulu);
- Invaliditāte;
- Pastāvīgas sāpes ceļa locītavā (gan dienā, gan naktī).
Lai izvairītos no problēmas saasināšanās, ir nepieciešams laikus apmeklēt ārstu un ievērot visas viņa iecelšanas. Sākotnējā patoloģijas periodā vairumā gadījumu procesu var kontrolēt.
Diagnostika ceļgala osteoartrīts
Deformējošā osteoartrīta diagnostikā un ārstēšanā iesaistīti gan ģimenes ārsti, gan ortopēdiskie traumatologi. Izmeklēšanas un nopratināšanas laikā speciālists nosaka deģeneratīvi-distrofiskā procesa tipiskos simptomus: palpācijas sāpīgumu, kustību ierobežojumu, krepitāciju, distorsiju, intraartikulāra izsvīduma klātbūtni.
Instrumentālo diagnozi parasti veic ar ceļa locītavas radioloģiskās izmeklēšanas palīdzību. Visbiežākās deformējošā osteoartrīta rentgenoloģiskās pazīmes ir sašaurināta locītavas sprauga, marginālu izaugumu klātbūtne un subhondrāla skleroze. Indikāciju gadījumā var ieteikt datortomogrāfiju.
Ultraskaņas diagnostika palīdz noteikt skrimšļa retināšanas pazīmes, saišu-muskuļu aparāta traucējumus, periartikulāros audus un meniskus, iekaisuma intraartikulāro šķidrumu.
Magnētiskās rezonanses attēlveidošana ir īpaši vērtīga diagnostikas ziņā, palīdzot atklāt skrimšļu, meniska, sinoviālā un saišu-kaulu audu izmaiņas, atšķirt deformējošo osteoartrītu no artrīta, audzējiem un ceļa locītavas traumām.
Bieži vien ir nepieciešama ceļa locītavas diagnostiskā punkcija un artroskopija.
Testi ietver vispārējas un bioķīmiskas asins analīzes, kā arī punkcijas laikā iegūtā sinoviālā šķidruma analīzi.
Ieteicamā laboratoriskā diagnostika:
- Vispārēja klīniskā asins analīze (leikocītu formula, eritrocītu sedimentācijas ātrums, ar asins uztriepes mikroskopiju);
- C-reaktīvais proteīns (iekaisuma, nekrotiska vai traumatiska audu bojājuma indikators);
- Sinoviālais šķidrums kristālu klātbūtnei uztriepē;
- Hlamīdijas, gonokoki sinoviālajā šķidrumā.
Diferenciālā diagnoze
Visi ceļa locītavas deformējošā osteoartrīta gadījumi jādiferencē ar citām slimībām, kurām ir līdzīga klīniskā aina.Tādējādi obligāti jāveic klīniskā un bioķīmiskā asins analīze, jānosaka C-reaktīvā proteīna indekss.
Turklāt ārsts var nosūtīt pacientu uz sinoviālā šķidruma pārbaudi – lai atklātu kristālus un infekciju.
Diferenciāldiagnoze tiek veikta ar šādām slimībām:
- Reimatoīdais artrīts;
- Podagra;
- Hlamidiālais artrīts, gonorejiskais artrīts, psoriātiskais artrīts;
- Spondiloartropātija (reaktīvs artrīts, Bechterew slimība utt.).
Kurš sazināties?
Profilakse
Atbilstība noteiktiem ieteikumiem samazinās ceļa locītavas slodzi un novērsīs deformējoša osteoartrīta attīstību:
- Ceļa traumu gadījumā izmantojiet atbalstu (spieķi), īpašus pārsējus un citas ierīces, ko ārsts ir apstiprinājis;
- Ja nepieciešams, ortopēdiskai fiksācijai izmantojiet ortozi;
- Valkājiet ērtus apavus, ja nepieciešams, izmantojiet ortopēdiskās zolītes, ieliktņus, supinatorus utt.;
- Uzturēt normālu svaru un izvairīties no aptaukošanās;
- Veiciet mērenas fiziskās aktivitātes, izvairoties no tādām galējībām kā hipodinamija vai pārmērīga slodze;
- Izvairieties no traumām, izmantojiet aizsarglīdzekļus (īpaši ceļsargus);
- Savlaicīgi konsultējieties ar ārstu, neveiciet pašārstēšanos;
- Ievērojiet darba un atpūtas režīmu, nodrošiniet savam ķermenim veselīgu miegu.
Pat neliels, bet regulāri traucējošs diskomforts ceļa apvidū ir iemesls konsultēties ar ārstu (ortopēdu, traumatologu, ķirurgu).Ja cilvēkam jau ir diagnosticēta deformējošā osteoartrīts, ir svarīgi darīt visu iespējamo, lai ierobežotu patoloģiskā procesa progresēšanu.
Prognoze
Prognozi nosaka patoloģiskā procesa stadija un novārtā atstāšana, kā arī pacienta vecums un vispārējais veselības stāvoklis.
Ar ilgstošu slimības progresēšanu var attīstīties sekundārs reaktīvs sinovīts, spontāna hemartroze, augšstilba kaula kondila osteonekroze, ankiloze un ceļa skriemeļa ārējā subluksācija.
Ceļa locītavas deformējošais osteoartrīts var nopietni pasliktināt skartās ekstremitātes funkcionalitāti, izraisot invaliditāti un invaliditāti. Ar ārstēšanas palīdzību bieži vien ir iespējams "ierobežot" sāpju sindromu un uzlabot ceļa locītavas darbību. Bet diemžēl pieaugušiem pacientiem nav iespējams pilnībā atjaunot bojātos skrimšļa audus. Dažos gadījumos ārsts var ieteikt endoprotezēšanu.

