Raksta medicīnas eksperts
Jaunas publikācijas
Ceļa locītavas osteofīti
Pēdējā pārskatīšana: 07.06.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kaulu aizaugšana locītavas virsmas apgabalā, bieži vien smailes un asu izvirzījumu veidā, sauc par osteofītiem. Ceļa locītavas osteofīti izraisa smagas sāpes ceļgalā, gandrīz nereaģējot uz pretsāpju līdzekļu lietošanu. Osteofītu veidošanās ir saistīta ar patoloģiskām izmaiņām kaulu audos. Marginālie osteofīti ir bieža ceļa un citu caurspīdīgu locītavu osteoartrīta pazīme. Šīs kaulainās izaugsmes veidojas periosteum skrimšļa un kaula krustojumā, ko sinovijs pārklāj diarhrodiālajos savienojumos. [1], [2] ārstēšana ir gara un dažreiz diezgan sarežģīta, apvienota.
Epidemioloģija
Saskaņā ar Pasaules Veselības organizācijas statistiku, ceļa locītavas osteofītus biežāk cieš no pacientiem 35 gadus veci un vecāki. Speciālisti izskaidro šo tendenci ar pārmērīgu slodzi uz ceļgaliem, palielinot fiziskās aktivitātes.
Šīs patoloģijas izplatība rūpnieciski attīstītajās valstīs ir aptuveni 30–60%.
Visspilgtākais un biežākais slimības simptoms, ar kuru pacienti vēršas pie ārstiem - akūtas sāpes, pārvietojot ceļgalu.
Apmēram 20-30% cilvēku osteofīti var atrasties bez simptomiem. Saskaņā ar dažiem ziņojumiem osteofīti ir sastopami vairāk nekā 80% cilvēku, kas vecāki par 79 gadiem, un tikai 13% no tiem tiek diagnosticēti.
Vīrieši ir vairāk pakļauti simptomu sākšanai, kas saistīti ar ceļa osteofītiem agrākā vecumā. Tomēr klīniskā aina ir izteiktāka sievietēm.
Osteofītu klātbūtne ir viens no diagnostiskajiem kritērijiem tādiem stāvokļiem kā gonartroze (ceļa osteoartrīts). Apmēram 13% sieviešu un 10% vīriešu vecumā no 60 gadu vecuma ir simptomātisks ceļa osteoartrīts. Cilvēku īpatsvars ar simptomātisku ceļgala osteoartrītu, iespējams, palielināsies, pateicoties populācijas novecošanai un aptaukošanās līmenim vai liekajam svaram vispārējā populācijā. [3]
Cēloņi Ceļa locītavas osteofīti
Ceļa locītavas osteofīti rodas kaulu pārveidošanas rezultātā kāda patoloģiskā procesa laikā. Osteoartrīts un ar to saistītās izmaiņas noved pie skrimšļa bojājuma, zem kura atrodas kauls. Tas nelabvēlīgi ietekmē kaulu audu aizsardzību. Tā rezultātā palielinās slodzes spiediens uz kaulu, patoloģiskās izmaiņas to ietekmē. Saistītie kompensējošie mehānismi sabiezē kaulu audi, un zem slodzes rodas osteofīti.
Paātrināt patoloģijas gaitu:
- Progresējoša gonartroze;
- Vecāks vecums un ar to saistītās izmaiņas;
- Kaulu hipermineralizācija.
Tomēr ceļa locītavas osteofīti ne vienmēr ir saistīti ar patoloģiskiem procesiem, un tie var darboties kā viena no ar vecumu saistītām izmaiņām kaulu un locītavu aparātā.
Slimības veidošanās un progresēšanas laikā ir iesaistīti faktori - gan vispārēja, gan specifiska ietekme. Tādējādi ceļgala locītavas visbiežāk ietekmē stilba kaula svara, sinovīta, subhondrāla bojājumu ietekmē.
Riska faktori
Regulāras ceļa locītavas kravas pakāpeniski noved pie deģeneratīvu procesu sākuma, locītavas skrimšļa audu nodiluma un asaru. Ja tajā pašā laikā ir tādi faktori kā vecums, kas vecāks par 30 gadiem, locītavu ievainojumi, pēdu patoloģijas (kroplības utt.), Nēsājot neērti apavus, negatīvā ietekme uz ceļa kaulu struktūrām daudzkārt palielinās.
Liecību audu nodiluma procesā slodze tieši uz ceļa locītavas un saišu aparāts palielinās, kas nozīmē saites sabiezēšanu, palielinātu berzi un rezultātā osteofītu augšanu.
Deģeneratīvas izmaiņas sākas salīdzinoši jaunā vecumā. Vairumā gadījumu tā ir lēnām attīstīta patoloģija, kas diez vai dara zināmu, kamēr izaugumi sāk ietekmēt nervu struktūras.
Faktori, kas var paātrināt deģeneratīvus procesus, var būt šādi:
- Muskuļu un skeleta sistēmas iedzimtas iezīmes;
- Uztura īpašības;
- Dzīvesveids, slikti ieradumi;
- Traumatiski ievainojumi, ieskaitot sporta pārslodzi, satiksmes negadījumus utt.
Starp biežākajiem faktoriem ceļa locītavas osteofītu parādīšanās ir osteoartrīts, kas bieži veicina patoloģiju pacientiem, kas vecāki par 55 gadiem.
Pathogenesis
Marginālo osteofītu veidošanās sākas ar hondroģenēzes disregulāciju, kas saistīta ar hondrogēno šūnu diferenciāciju, kas atrodas periosteum, kā rezultātā veidojas skrimšļiem līdzīga struktūra, ko sauc par hondrofītu. Pēc tam hondrofīts tiek pakļauts pārkaulošanai, veidojot hondroosteofītu, un visa struktūra galu galā pārvēršas par kaulu, veidojot osteofītu. [4],. Skeleta sistēmas normālā stāvoklī osteofīti neaug.
Problēma galvenokārt ietekmē lielas locītavas, piemēram, elkoņus, plecus, potītes, ceļgalus un gurnus. Var ietekmēt arī skriemeļus, ribu savienojumus un klaviclus.
Saskaņā ar patoģenētiskajiem virzieniem osteofīti tiek klasificēti šādos veidos:
- Posttraumatisks - veidots pēc traumatiskas traumas ar periosteum atslāņošanos vai kaulu lūzumiem. Process ir īpaši aktivizēts, ja infekcijas līdzekļi iekļūst audos - jo īpaši tas notiek atklātā lūzumos.
- Deģeneratīvi distrofiski - attīstās, ņemot vērā intensīvas locītavu skrimšļa iznīcināšanas fona ar subkartilaginous kaula bojājumiem. Piemērs ir ceļa artroze ar ierobežotu kustības diapazonu.
- Post-iekaisuma - rodas iekaisuma reakciju dēļ, tostarp uz tuberkulozes, osteomielīta, reimatoīdā artrīta, brucelozes un tā tālāk fona.
- Sistēmiskas, endokrīnās daļas - saistītas ar noteiktām skeleta izmaiņām, endokrīnajiem traucējumiem. Piemērs ir osteofītu veidošanās pacientiem ar akromegāliju.
- Osteofīti centrālās nervu sistēmas bojājumu dēļ - rodas, kad tiek traucēta locītavu audu nervu inervācija.
- Pēcslodze - veidojas fiziskas pārslodzes dēļ periosteum iedarbības apgabalā uz pievienotā muskulatūras kontrakcijām.
- Osteofīti, kas veidojas savienojuma kapsulas mikrodramības dēļ vai tās ietekmē starp locītavu virsmām pēkšņas kustības aktivitātes periodos.
Lai arī marginālie osteofīti ir identificēti kā jutīga un agrīna skrimšļa bojājumu klātbūtnes pazīme pacientiem ar osteoartrītu, precīza osteofītu patoģenēze tikai sāk saprast. Citomorfoloģiskie atklājumi un gēnu ekspresijas modeļi osteofītu veidošanās laikā atgādina lūzumu smadzeņu dziedināšanas un endohondrālās augšanas plāksnes pārkaulošanās. [6] Nesen tika pierādīts, ka osteofītu veidošanās un skrimšļa bojājumu klātbūtne ir fiziski neatkarīgas parādības.. [8], [9], [10]
Diviem citokīniem, kuriem ir galvenā loma hondroģenēzes uzsākšanā, kas ir pirmais solis osteofītu veidošanā, pārveido augšanas faktoru beta (TGF-β) un kaulu morfoģenētisko olbaltumvielu-2 (BMP-2). TGF-β un BMP-2 ir augstā koncentrācijā osteofītos, kas iegūti no pacientiem ar ceļgala un gūžas osteoartrītu, [11], [12], kā arī dzīvnieku sinoviālajā šķidrumā pēc akūta skrimšļa traumas. [13] TGF-β un BMP-2 ir arī pierādīts, ka arī in vivo izraisa hondroģenēzi ar tiešu injekciju dzīvnieku ceļa locītavā un in vitro ar eksogēnu injekciju mezenhimālajās šūnās kultūrā, turpretī šo citokīnu inhibitori ir konstatēti, ka tas novērš hondoģenēzi. [14], [15]
Simptomi Ceļa locītavas osteofīti
Pirmās osteofītu pazīmes ir regulāras sāpes un locītavu kraukšķēšana. Jāatzīmē, ka slimības smagums rentgenogrāfā ne vienmēr atbilst simptomatoloģijas intensitātei. Ir gadījumi, kad ceļa locītavai bija ievērojama iznīcināšana, tomēr klīniskās izpausmes praktiski nebija. Ir arī pretējas situācijas, ja patoloģiskas izmaiņas rentgenogrāfijā ir mazas, un simptomatoloģija ir spilgta un daudzšķautņaina.
Pašu osteofītu lielums ir svarīgāks par locītavu spraugas lielumu.
Pacientiem, kuri cieš no ceļa locītavas osteoartrīta:
- Kaulu izaugsme ievērojami palielina hronisku sāpju sindroma risku;
- Gan osteofītu lielums, gan skaits ietekmē sāpju izpausmju stiprumu;
- Osteofītu klātbūtne palielina saišu bojājumu risku.
Citi iespējamie simptomi:
- Blāvas sāpes, kas izstaro uz papēža, augšstilbā;
- Nejutīgums vai tirpšana skartajā kājā;
- Progresīvs vājums ekstremitātē;
- Gaitas izmaiņas, klibošana.
Simptomatoloģija palielinās līdz ar fiziskām aktivitātēm un samazinās pēc miera perioda.
Sakarā ar to, ka klīniskā aina ceļa locītavas osteofītos ir līdzīga tai, kas ir dažās citās locītavu slimībās, ir jāpārbauda pacienti, lai noskaidrotu diagnozi.
Var apsvērt nosacīti specifiskas patoloģisku izaugumu pazīmes ceļa locītavā:
- Tā sauktās "sākšanas" sāpes, kas parādās brīdī, kad sāk staigāt vai nolaisties pa kāpnēm, ar lokalizāciju uz ceļa anterointernālo virsmas (dažreiz "iet" līdz apakšstilbam vai augšstilbam);
- Palielinātas sāpes locītavas fleksijas brīdī;
- Dažreiz - četrgalvu muskuļa vājās un atrofiskas izmaiņas, sāpīgas sajūtas, kas saistītas ar zondēšanu locītavas spraugas vai periarikulāro zonu projekcijas apgabalā.
Daudziem pacientiem ir ārējs ceļa izliekums, kā arī locītavu nestabilitāte.
Posmi
Galvenie četri ceļa locītavas osteofītu posmi ir atšķirīgi:
- Pirmo posmu raksturo diskomforts un nelielas sāpes ceļgalā, kas saistīta ar nelielām fiziskām aktivitātēm.
- Otro posmu raksturo garākas un intensīvākas sāpes, kas pazūd tikai pēc ilgstošas atpūtas perioda. Dažas aktīvas kustības var būt ierobežotas, un sāpes ceļgala zondēšanā ir gandrīz nemainīgas.
- Trešo posmu raksturo ievērojams sāpju intensitātes pieaugums. Parādās kustību stīvums no rīta.
- Ceturto posmu pavada pastāvīgas sāpes ceļgalā ar izteiktu pieaugumu ar slodzi. Periartikulāro muskuļu atrofija, motora aktivitāte ir ierobežota.
Veidlapas
Osteofīti ievērojami palielina hronisku sāpju sindroma risku ceļa locītavā. Ja izaugumi ir lieli vai smaili, tie var sabojāt saites, menski. Tomēr klīnisko izpausmju prognoze un intensitāte lielā mērā ir atkarīga no kaulu veidošanās veida.
Ceļa locītavas malas osteofīti rodas kaulu segmentu malās. Šādus izaugumus visbiežāk izraisa ar vecumu saistītas deģeneratīvas izmaiņas, intensīvas un biežas slodzes ceļa laukumā, pārmērīgs ķermeņa svars un mazkustīgs dzīvesveids.
Lieli izaugumi rada tiešus draudus skartās ekstremitātes mobilitātei. Tajā pašā laikā mazie ceļa locītavas osteofīti var kļūt par nejaušu atradumu radioloģiskās vai tomogrāfiskās izmeklēšanas laikā, un tie var neuzrādīt simptomus.
Komplikācijas un sekas
Ceļa locītavas osteofīti var izraisīt komplikācijas, kas galvenokārt ir atkarīgas no izaugumu lieluma, to attīstības skaita un vietas. Komplikācijas var būt mērenas un smagas, ietekmējot pacienta vispārējo veselību.
Starp visbiežāk sastopamajām nelabvēlīgajām sekām ir:
- Nervu galu saspiešana, izraisot stipras sāpes, vājumu, piespiedu stāvokli un ierobežotu skartās ekstremitātes mobilitāti;
- Pilnīga ceļa imobilizācija;
- Deģeneratīvi procesi, muskuļu atrofija;
- Ekstremitāšu kroplība.
Laika gaitā cilvēks ar ceļa locītavas osteofītiem zaudē spēju ilgstoši uzturēt fiziskās aktivitātes. Sākumā ir grūtības staigāt lielos attālumos, tad - nelielos attālumos. Tad kļūst nepieciešams izmantot dažādas atbalsta ierīces (nūjas, kruķi utt.).
Patoloģijas gaita kļūst īpaši smaga progresējošā attīstības posmā, kad ir artikulācijas izliekums, tās funkcijas pārkāpums. Ekstremitāšu garums mainās, ir problēmas ar pastaigu. Progresīva locītavu spraugas sašaurināšanās noved pie ceļa bloka. Tajā pašā laikā attīstās artrīts, reaktīvais sinovīts utt. Visnelabvēlīgākajā notikumu attīstībā veidojas ankiloze - pilnīgs mobilitātes zudums, pateicoties locītavu virsmu saplūšanai ar neelastīgu šķiedru audu augšanu. Asins cirkulācija ir traucēta, uztura un skābekļa piegāde audiem cieš, kas tikai pasliktina situāciju.
Tā kā locītavas funkcija pasliktinās, slodze uz visu muskuļu un skeleta sistēmas sistēmu ir nevienmērīgi sadalīta. Pārslogotajiem segmentiem tiek veiktas arī patoloģiskas izmaiņas, vēl vairāk pastiprinot pacienta stāvokli. Var attīstīties pēdu un mugurkaula deformācijas, iegurņa neatbilstība utt.
Turklāt, ja nav ārstēšanas, rodas bursīts, miozīts, osteonekroze utt. Cieš gandrīz visas muskuļu un skeleta sistēmas struktūras, un persona kļūst invalīda.
Diagnostika Ceļa locītavas osteofīti
Nav laboratorijas vērtību, kas raksturīgas tikai ceļa locītavas osteofītiem. Tomēr īpaši testi joprojām tiek izrakstīti:
- Diferenciāldiagnozē (iekaisuma izmaiņu neesamība vispārējā asins analīzē, antivielu neesamība pret ciklisku citrulētu peptīdu, jāatzīmē normāls urīnskābes saturs asinīs);
- Noteikt iespējamās kontrindikācijas ar noteiktu ārstēšanas metodi (klīniskās asiņu un urīna testi, asins ķīmija);
- Lai izslēgtu iekaisuma reakciju (eritrocītu sedimentācijas ātruma un C-reaktīvā proteīna novērtējums).
Sinoviālā šķidruma analīze tiek veikta sinovīta gadījumos, aizdomas par artrītu. Kopumā neiekaisuma osteofītos sinoviālais šķidrums ir skaidrs, sterils, mēreni viskozs.
Instrumentālā diagnostika šajā situācijā ir indikatīvāka. Šajā gadījumā vispieejamākā un informatīvākā metode tiek uzskatīta par rentgenstaru, kas ļauj noteikt locītavas spraugas sašaurināšanos, tiešo osteofītu klātbūtni un subhondral sklerozi.
Locītavas spraugas platumu mēra šaurākajā apgabalā. Ceļa locītavas norma ir no 6 līdz 8 mm. Atkarībā no osteofītu sašaurināšanas pakāpes un apmēra ārsts nosaka patoloģiskā procesa radioloģisko posmu:
- Apšaubāmas radioloģiskās izpausmes (nav vai maz sašaurinošas, osteofīti parādās kā mazas seklas acuminācijas).
- Izpausmes ir minimālas (sašaurinoša ir maza, osteofīti ir vieni locītavu malu jomā).
- Izpausmes ir mērenas (mēreni sašaurinātas, izaugsmes nav izolētas mazas, ir subhondrālas osteosklerozes pazīmes un neliels locītavu virsmu izliekums).
- Izpausmes ir intensīvas (sašaurināšanās ir izteikta, izaugumi ir vairāki un lieli, ir subhondrālas osteosklerozes pazīmes un kaulaino epifīzes kropļojumi).
Ceļa savienojumu radiogrāfija tiek veikta saskaņā ar standarta paņēmienu, izmantojot taisnu/aizmugurējo projekciju un pasīvo fleksiju (abiem ceļgaliem jābūt saskarē ar kaseti un tajā pašā plaknē kā gūžas locītavas, patella un lielo pirkstu gali). Parasti pietiek ar vienu radioloģisko pārbaudi. Atkārtoti rentgenstari ir nepieciešami, ja ārstam ir aizdomas par citas slimības piestiprināšanos, ja tiek plānota ķirurģiska operācija locītavas zonā.
Citi iespējamie instrumentālie pētījumi ir:
- MRI;
- CT skenēšana;
- Ultraskaņa;
- Radioloģiskā densitometrija.
Ja tiek atklāts ceļa locītavas sinovīts, tiek veikta locītavas punkcija ar sinoviālā šķidruma izņemšanu ar turpmāku analīzi, lai noteiktu iekaisuma kristālisko procesu klātbūtni.
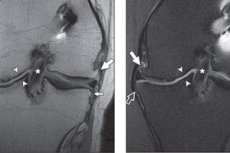
Artroskopija ir jutīgāka nekā MRI virspusēju skrimšļa bojājumu noteikšanai. [16],. [18]
Radiogrāfijās atklātais nepatiesais rādīšanas ātrums ir 53% patellofemoral, 44% mediālajam un 33% sānu, ar artroskopiju, ko izmanto kā atsauces standartu. [20], [21]
Diferenciālā diagnoze
Parasti ceļa locītavas osteofīti tiek diagnosticēti bez lielām grūtībām radioloģiskās pārbaudes laikā.
Diferenciāldiagnozes ietvaros tādi kritēriji kā ierobežotu motoru spēju noteikšana, sāpes pasīvā pagarinājuma un ceļa locīšanas laikā, kā arī radioloģisko izmaiņu raksturs:
- Locītavas spraugas sašaurināšanās;
- Osteofītu formas un atrašanās vietas īpatnības;
- Subchondral sklerozes, cistu utt. Klātbūtne
Ceļa locītavā var būt ne tikai osteofītiski izaugumi, bet arī entezofītiski izvirzījumi, kas ir ļoti līdzīgi viens otram. Entezofīti ir izolētas ossifikācijas zonas, kas atrodas saišu aparāta, cīpslu un locītavas kapsulas piestiprināšanas vietā pie kaulu audiem. Ceļa locītavā entezofīti biežāk sastopami patella apgabalā - patellar saišu piestiprināšanas apgabalā un 4-koronārā augšstilba muskuļa cīpslā. Gan osteofīti, gan entezofīti var izraisīt diezgan intensīvu sāpju sindromu.
Kopumā diferenciāldiagnoze tiek veikta ar citām zināmām locītavu slimībām.
Kurš sazināties?
Profilakse
Ceļa osteofītu veidošanās risku ievērojami samazina tādi faktori kā:
- Fizisko aktivitāšu mērenība, izvairīšanās no pārmērīgas locītavu slodzes;
- Atbilstoša darba vietu organizēšana, regulāra vingrošana, pastaigas, peldēšana;
- Savlaicīga nosūtīšana ārstiem infekcijas un citu slimību gadījumā;
- Svara kontrole;
- Izvairoties no apakšējo ekstremitāšu traumas.
Ja tiek atklātas kādas aizdomīgas osteofītu pazīmes, ārstēšana jāsāk, jo ātrāk, jo labāk. Ir svarīgi nekavējoties meklēt medicīnisko palīdzību, veikt eksāmenu un visu nepieciešamo ārstēšanas programmu.
Nevajadzētu aizmirst, ka visizdevīgākais kopīgo veselības uzturs ir līdzsvarots uzturs. Muskuļu un skeleta aparātam jāsaņem pietiekams daudzums visu nepieciešamo vielu. Turklāt trauki ir pareizi jānoņem, bez ilgstošas termiskās apstrādes un cepšanas. Ieteicams izmantot svaigus dārzeņu produktus, tvaicētus vai ceptus traukus, kas sautēti, pievienojot nelielu šķidruma daudzumu.
Vēl viens no galvenajiem osteofītu veidošanās principiem ir dzeršanas režīma ievērošana. Pieaugušajam katru dienu vajadzētu dzert apmēram pusotru litru tīra dzeramā ūdens, izņemot tēju, kafiju un citus dzērienus. Dzeriet ūdeni no rīta pēc pamošanās, pusstundu pirms ēšanas un pirms fiziskām aktivitātēm.
Pārtikas "ienaidnieki" locītavās: kafija un spēcīga tēja, skābeklis un spināti, dzīvnieku tauki un subprodukts, saldumi un alkohols, mākslīgās piedevas (stabilizatori, aromāta pastiprinātāji utt.), Trans tauki un rafinēts ēdiens.
Prognoze
Daudzi klīniskie pētījumi parādīja, ka radiogrāfijā atklātie marginālie osteofīti ir visjutīgākās, bet vismazāk specifiskākās pazīmes, lai prognozētu skrimšļa bojājumu klātbūtni tajā pašā ceļa locītavas reģionā. [23]
Izaugsme ceļa locītavā, ja nav ārstēšanas, var izraisīt vairākas komplikācijas, kas ir atkarīgas no patoloģisko izmaiņu ātruma un pakāpes, no osteofītu atrašanās vietas īpašībām. Šādas komplikācijas var būt gan mērenas, gan izteiktas, ietekmējot dažādas funkcijas un apstākļus.
Visbiežāk ārstēšanas trūkums izraisa pakāpenisku locītavas funkcijas ierobežošanu līdz ceļgala imobilizācijai, smagu sāpju parādīšanos nervu galu saspiešanas rezultātā, kustības ierobežošanai (mobilitāte).
Kopumā pacientu prognoze ne vienmēr ir nepārprotama un tāda pati. Tas lielā mērā ir atkarīgs no ārstēšanas pasākumu savlaicīguma un kompetences, no ķermeņa individuālajām īpašībām. Par prognozes relatīvo labvēlību var pateikt, ja persona meklē medicīnisku palīdzību patoloģijas sākumposmā, ievēro visus ārstu ieteikumus, ieskaitot dzīvesveida un uztura pielāgošanu. Pretējā gadījumā ceļgala locītavas progresēšanas osteofīti, pacienta stāvoklis pakāpeniski pasliktinās, līdz invaliditātei. Galvenais solis, lai saglabātu muskuļu un skeleta sistēmas veselību, ir regulāras medicīniskās pārbaudes, kas ļauj noteikt iespējamos traucējumus agrīnās attīstības stadijās.
Ceļa osteofīti un armija
Osteofīti parasti ir sekundāri un ir kāda cita patoloģiska procesa sekas ķermenī - jo īpaši osteoartrīta. Ja diagnoze atklāj deģeneratīvas izmaiņas locītavu struktūrās, ārsti izraksta atbilstošus terapeitiskos pasākumus. Atkarībā no iznīcināšanas pakāpes un audu izmaiņām, klīniskā attēla intensitātes un patoloģijas ietekmes uz konkrēta pacienta vispārējo stāvokli, Medicīnas komisija izlemj par viņa dienesta iespējamību vai neiespējamību armijā.
Ir iespējams atpazīt personu kā nepiemērotu apkalpošanai:
- Ja ceļa locītavas osteofīti ir daudzkārtīgi, to pavada smagas sāpju sindroms bez reakcijas uz ārstēšanu;
- Ja ir smagi kustības ierobežojumi, locītavu pietūkums, locītavas izliekums, kas prasa īpašas ierīces un apavus.
Ja patoloģiskas izmaiņas ilgstoši saglabājas un ārstēšana nesniedz pozitīvu rezultātu, konsolijs veselības apsvērumu dēļ var saņemt atbrīvojumu.
Lai Militārās komisijas pārstāvji pieņemtu atbilstošu lēmumu, ieskatam ir jāsniedz visa nepieciešamā medicīniskā dokumentācija, ieskaitot diagnostikas rezultātus (rentgena starus, MRI), atšifrējumus, novērošanas lapas, paziņojumus utt., Kā arī dokumentus, kas apstiprina regulāru ārstēšanu slimnīcās.
Visbiežāk ar ceļa locītavas osteofītiem dienests armijā kļūst neiespējami:
- Ja notiek ievērojama skrimšļa iznīcināšana, maksimāla locītavas spraugas sašaurināšanās ar locītavas funkcionalitātes ierobežojumu;
- Ja tiek atklāts citu locītavu progresējošais deformējošais osteoartrīts.
Ja nav simptomu un normālas skartā ceļa funkcijas, ieskatam tiek piešķirts "piemērotības militārajam dienestam" statusam.
Ja medicīniskās komisijas nodošanas laikā tiek konstatēts, ka kareivjai ir akūta iekaisuma slimības stadija, viņam tiek izrakstīta atbilstoša ārstēšana un viņam tiek piešķirta īslaicīga atlikšana, ieskaitot sekojošo rehabilitācijas posmu.

