Raksta medicīnas eksperts
Jaunas publikācijas
Kāpēc uz ķermeņa parādās brūni plankumi un ko darīt?
Pēdējā pārskatīšana: 07.06.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
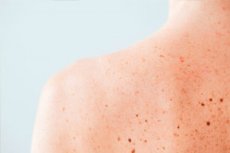
Ja brūni plankumi uz leoparda, geparda vai plankumainas hiēna viņu dzīvotnē (uz kažokādas) kalpo kā maskēšanās viņiem, tad uz cilvēka ķermeņa šādām "zīmēm" nepārprotami nav funkcijas un dažos gadījumos norāda uz nopietnu patoloģiju...
Cēloņi Brūni plankumi uz ķermeņa
Brūni plankumi uz ķermeņa parādās dažādu iemeslu dēļ. Pirmkārt, ādas hiperpigmentācija, ko dermatologi var saukt par melanozi vai melanodermu, ir ultravioletā starojuma pārmērīgas ekspozīcijas rezultāts. [1]
Ultravioletā (UV) saules gaisma aktivizē melanocītus ādas bazālajā slānī - šūnās, kuru īpašie organelli, melanosomas, rada aizsargājošu pigmenta melanīnu. Melanosomas ar dendrītiem ved uz keratinocītu augšējo slāni (kas atrodas epidermā) un uzkrājas ap to kodoliem melanīna vāciņu veidā - lai mazinātu DNS UV bojājumus. Jo garāka un intensīvāka UV iedarbība, jo vairāk supranakleārā melanīna uzkrājas keratinocīti: Tiek veidoti šādi pigmenta plankumi -brūni plankumi uz ķermeņa pēc sauļošanās-.
Viens no iegūtajiem UV izraisītiem ādas pigmentācijas traucējumiem ir Riehla melanoze, kurai ir daudz mazu vai retikulētu brūnu plankumu uz augšējo krūtīm, kaklu un seju. Iepriekš tas tika izsaukts toksiskā melanoderma, bet pēc šī pigmentācijas traucējumu sekundārā rakstura noskaidrošanas, lai saskartos ar dermatītu un aizkavēta tipa paaugstinātas jutības reakcijas identificēšanu, nesen tika pieņemta jauna klasifikācija: iegūta dermas makulas (t.i., raiba) hiperpigmentācija. [2]
Dažādu izmēru un formu brūni plankumi uz sejas un ķermeņa, ieskaitot brūnus plankumus uz vēdera vai muguras, var rasties kā tā sauktā hiperpigmentācija pēc iekaisuma. Piemēram, tas notiek hipersensitivitātes (sensibilizācijas) gadījumos pret saules ultravioleto gaismu, kas definēta kā sauļošanās alerģija, kas var būt saistīta ar medikamentu lietošanu ar fototoksiskiem efektiem, kontaktu ar fotosensibilizējošām augiem vai noteiktām vielām. fotokermatīta iekaisušas ādas zonas-hiperēmija, pustulu veidošanās, prurīts un sekojošā čūla-pazūd, bet tie dziedē, bet brūni plāksteri paliek iekaisuma vietā. [3]
Starp citu, pēc iekaisuma hiperpigmentācija tiek novērota daudzās ādas problēmās, ieskaitot iekaisuma dermatozes ar sēnīšu vai vīrusu bojājumiem, pūtītēm, dermatītu (alerģisks kontakts un atopisks). Piemēram, jostas roze, ko izraisa vējbakas zoster vīruss un sarkanā plakanā ķērpju planuss, pēc iekaisuma sadzīšanas piešķir visu brūno krāsu nokrāsu plankumus pārsprāgšanas pūtīšu vietās. Brūnie garozas plankumi uz ķermeņa var būt viena no sekām un komplikācijām Streptoderma.
Virspusējās mikozes, piem. mainīgi izsitumi, ko izraisa lipofīls raugam līdzīgais sēnīte Pityrosporum Cibiculare Malassezia ģints, kas atrodas uz ādas, uz ķermeņa parādās gaiša, tumša, bāla, sarkana, sarkana, balta, rozā brūna plankumi. Paaugstināta mitruma, karstuma un saules iedarbība var saasināt šo sēnīšu slimību. [4], [5]
Tam seko fokusa hiperpigmentācija dažādās sistēmiskās slimībās, kas ietver:
- Primārā vai hroniska virsnieru mazspēja (hipokortisms, hipoadrenokortisms vai Adisona slimība);
- Hiperkortisms - Icenko-Cushing sindroms;
- Ko izraisa gēnu mutācijas neirofibromatoze (Reclinghausen slimība);
- Hipertireoze (tirotoksikoze);
- Bumbuļveida skleroze;
- Primārā žults ciroze.
Diezgan bieži šī ādas pigmentācijas traucējumu forma ir dažādu farmakoloģisko grupu fotosensibilizējošo zāļu blakusparādība.
Riska faktori
Papildus UV iedarbībai hiperpigmentēto punktu riska faktori uz ādas ir:
- Ģenētiskā predispozīcija;
- Dermatoloģiskas slimības, ieskaitot iekaisuma slimības;
- Hormonālās izmaiņas;
- Vairogdziedzera slimība;
- Endokrīnie traucējumi;
- Metabolisma traucējumi;
- Autoimūnas slimības;
- Zāļu terapija ar fotosensibilizējošām zālēm;
- Nepiemēroti ādas kopšanas līdzekļi un metodes.
Pathogenesis
Iepriekš ir aprakstīts pigmenta plankumu veidošanās mehānisms ultravioletās gaismas ietekmē, tikai jāpievieno, ka UV starojums no saules izraisa lipīdu peroksidāciju šūnu membrānās, un iegūtie brīvie radikāļi stimulē melanoģenēzi. Ņemiet vērā arī to, ka mehānismam ir divi varianti: melanocitoze - melanīna satura palielināšanās, palielinoties ādā funkcionējošo melanocītu skaita, un melanozes melanozes palielināšanās, melanīna sintēzes palielināšanās, nepalielinot melanocītu skaitu. Abi varianti var būt vienlaikus.
Turklāt sieviešu dzimuma hormoni estrogēns un progesterons, virsnieru garozas steroīdi, vairogdziedzera hormoni un hipofīzes alfa-melanotropīna (α-MSH) vidējā daiva ir iesaistīti arī melanoģenēzē. Šis hormons tiek ražots un izdalīts arī ar melanocītiem ādā, reaģējot uz ultravioleto gaismu, kur tas palielina melanīna sintēzi.
Pārmērīgs vairogdziedzera hormoni aktivizē melanocītu augšanu, savukārt estrogēns un progesterons var stimulēt melanocītu proliferāciju un izraisīt melanoģenēzi, palielinot melanīna saturu ādā ar sekojošu hiperpigmentāciju.
Precīza post-iekaisuma hiperpigmentācijas patoģenēze vēl nav pilnībā izprotama, bet tā tiek attiecināta gan uz iekaisuma procesa cēloni, gan ar tā hronisko un/vai atkārtoto raksturu, kā arī ar bojājumu epidermas pamatmembrānai. Visticamāk, ka hiperpigmentāciju izraisa ne tikai palielināta melanoģenēze, bet arī patoloģisks ražotā melanīna sadalījums, kad bazālie keratinocīti nesaglabā melanocītu, un tie, kas virzās uz augšu, izraisa spontānu pigmentāciju augšējā keratinocitu slāņā.
Adisona slimības gadījumā hiperpigmentācija ir patoloģisku hormonālo faktoru ķēde: nepietiekama steroīdu ražošana ar virsnieru garozu → Palielināta adrenokortikotropā hormona (ACTH) veidošanās alfa-melanotropīna → palielināta MC1 melanocītu sinhalīna ekspresija → palielināta biosintēze. [6]
Tas ir arī kā ādas izpausmes Kušinga sindromā ir izskaidrotas.
Simptomi
Dažas fokusa hiperpigmentācijas šķirnes ietver ovālas formas plakanus brūnus pleķus uz ķermeņa ar precīzi noteiktu malu, ko ieskauj normāla izskata āda - lentigo. Vienkārši lentigos ir labdabīga melanocītiskā hiperplāzija ar lineāru sadalījumu: hiperplāzija ir ierobežota ar šūnu slāni tieši virs epidermas bazālās membrānas, kur parasti tiek atrasti melanocīti.
Nelieli brūni plankumi uz vecāka gadagājuma cilvēku ķermeņa ir Sun Lentigos, ko sauc arī par seniliem lentigos, vecuma plankumiem un aknu plankumiem, kaut arī tiem nav nekā kopīga ar aknu slimībām: viņiem vienkārši ir līdzīga krāsa (brūna vai tumši brūna) aknām. Šīs plankumi palielinās līdz ar vecumu un var salikt, it īpaši apgabalos, kas vairākkārt tiek pakļauti ultravioleto starojumam (roku aizmugure, pēdu augšdaļa, seja, pleci un muguras augšdaļa).
Brūni plankumi uz ķermeņa sievietēm
Pigmenta plankumi grūtniecības laikā - melasma vai chloasma plankumi (chloasma gravidarum) vai "grūtniecības maska"-ir saistīti ar paaugstinātu sieviešu dzimuma steroīdu estrogēna un progesterona līmeni. Grūtniecības laikā α-MSH līmenis palielinās, praktiski saglabājot adekvātu prolaktīna līmeni, kas nepieciešams laktācijai. Visu brūnu toņu ar neregulārām robežām plankumi ir lokalizēti tajās ķermeņa daļās, kuras visvairāk pakļautas saules gaismai. [7]
Melasma parādās arī sievietēm, kuras lieto perorālos kontracepcijas līdzekļus (dzimstības kontroles tabletes) ar estrogēnu vai kurām notiek hormonu aizstājterapija.
Epidermas melasma rodas no melanīna palielināšanās epidermas suprabazālajos slāņos, savukārt dermas melasma izriet no pārmērīga pigmenta dermas makrofāgiem.
Brūni plankumi uz ķermeņa vīriešiem
Šīs vietas vīriešiem var būt:
- Brauns plakanie moli (Nevi), kas atrodas jebkur uz ādas. UV gaisma tos neietekmē un nepalielina izmēru vai tumšāku;
- Bekera Nevus, kas parādās pusaudža gados uz augšdelma, priekšējo krūtīm vai aizmuguri kā lielu brūnu vietu ar sekojošu matu izkrišanu; [8]
- Lentigos ir brūngani brūnas vietas, kas gadu gaitā kļūst lielākas.
Un vīriešiem ar hiperhidrozi (pārmērīga svīšana) uz ķermeņa var parādīties brūni sviedru plankumi no saskares ar naftas vai ogļu destilācijas izstrādājumiem - karstuma un gaismas ietekmē. Tas ir pigmentēta kontakta dermatīta (kontakta dermatīta formas, ko sauc par Hofmann-Habermann toksisko melanodermu, simptoms.
Bērnam uz ķermeņa ir brūni plankumi
Bērniem, kas ir mazāki par dažiem mēnešiem, var būt raibi papulāri izsitumi (uz jebkuras ķermeņa daļas) pigmenta nātrenes (ādas mastocitozes) dēļ. Sarkan-brūnas, dzeltenbrūnas un brūnas moliem līdzīgas vietas uz ķermeņa ir niezošas; Laika gaitā plankumi kļūst lielāki, bet mazāk niezoši, un pusaudža gados lielākā daļa plankumu pazūd. Pigmentāro nātreni izraisa pārmērīgs skaits tuklo šūnu ādā - mastocīti -, kas, berzējot, pakļaujot karstumam vai jebkuram citam kairinājumam, rada histamīnu, kas sāk tūlītēja tipa alerģiskas reakcijas un izraisa niezi. Kā izrādījās, vairuma pigmenta nātrenes gadījumu patoģenēze ir saistīta ar punktu mutāciju vienas no transmembranālā olbaltumvielu CD117 aminoskābju gēnā.
Nelieli brūni plankumi uz ķermeņa var būt iedzimtas xeroderma pigmentosum simptoms.. Pieaugot bērnam, palielinās plankumu skaits un lielums. [10]
Apaļi brūni plankumi uz ķermeņa visbiežāk ir moli (vai Nevi). Lasīt vairāk:
Nelieli brūni plankumi uz ķermeņa un sejas - vasaras raibumi -ir arī tas, ka āda tiek pakļauta ultravioletiem stariem ar melanīna palielināšanos ādas epidermas slānī.
Lieli brūni plankumi uz ķermeņa var būt iedzimti melanocītiski Nevi. Cilvēkiem ar novājinātu imūnsistēmu HHV-8 (cilvēka herpes vīruss 8. tips) var izraisīt vēža formu, attīstoties netipiskām šūnām ap limfmezgliem un asinsvadiem, ko sauc par Kaposi sarkomu. Un ar šo slimību var parādīties ādas bojājumi: purpursarkani un sarkani dažāda lieluma plankumi, kā arī lieli brūni plankumi uz ķermeņa. Un lieli "kafijas un piena" krāsas plankumi ir redzami cilvēkiem ar bumbuļveida sklerozi.
Vairumā gadījumu, izvirzot brūnus plankumus uz ķermeņa, ir intradermāli vai izliekti moli, pazīstams arī kā epidermo-dermal Nevi. Tie var būt arī kārpaini vai verrucous Nevi.
Hiperpigmentētas niezošas plāksnes ar viļņainu virsmu un brūniem plankumiem bez skaidrām robežām aizmugurē (starp plecu asmeņiem) ir primārā makulas ādas amiloidozes simptomi (fibrilāra amiloīda olbaltumvielu nogulsnēšanās dermā).
Brūnie plankumi uz kājām var būt purpura pigma pigmentosa progresivas -hemosideroze, kas saistīta ar ādas vai Šamberga slimības hemosideozi, kā arī akroangiodermatītu, kas saistīts ar hronisku vēnu hipertensiju. [11]
Arī lasīt:
Diagnostika Brūni plankumi uz ķermeņa
Diagnoze ietver rūpīgu pacienta pārbaudi un vēsturi - jautājot par visiem lietotajiem medikamentiem.
Instrumentālā diagnoze dermatoloģijā tiek veikta, izmantojot:
- Dermatoskopija;
- Ar koka lampu pārbaudi;
- ādas ultraskaņa un zemādas tauki;
- Siascopies.
Nepieciešami testi, piemēram, klīniskās asins analīzes, imūnglobulīna testi (IgG, IgM, IgA), hormonu līmenis, herpes pārbaude utt.
Diferenciālā diagnoze
Diferenciāldiagnozei jānošķir melasma no post-iekaisuma un zāļu izraisītas hiperpigmentācijas, kā arī no vasaras raibumiem utt.
Komplikācijas un sekas
Ja aug brūna vieta uz ķermeņa, eksperti to uzskata par neatkarīgu riska faktoru melanoma.
Profilakse
Kā profilaktiskie pasākumi, dermatologi iesaka izvairīties no saules dienas augstumā un uzklāt sauļošanās.
Prognoze
Melasma vai Chloasma, kas rodas grūtniecības laikā, noteikti izzūd pēc dzemdībām, kaut arī ne uzreiz. Dažiem pacientiem brūnie plankumi uz ķermeņa laika gaitā var izzust arī spontāni, bet tas neattiecas uz seniliem lentigos, gadījumiem ar endokrīnām problēmām vai sindromāliem apstākļiem.

