Raksta medicīnas eksperts
Jaunas publikācijas
Muguras smadzeņu astrocitoma
Pēdējā pārskatīšana: 07.06.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
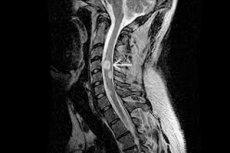
Ja ļaundabīgs vai labdabīgs audzējs attīstās no astrocītiem - zvaigznes formas neiroglial šūnām - jaunveidojumu sauc par astrocitomu. Astrocītu galvenā funkcija ir regulēt smadzeņu ķīmisko vidi un veidot fizioloģisku barjeru starp asinsrites sistēmu un CNS. Muguras smadzeņu astrocitoma ir aptuveni 9 reizes retāka nekā smadzeņu audzēji un ietekmē galvenokārt pieaugušos. Vairumā gadījumu labdabīgas astrocitomas kļūst ļaundabīgas - tas notiek apmēram 70% pacientu. [1]
Epidemioloģija
Astrocitoma ir visizplatītākais gliomas variants, glia šūnu audzējs. Kopumā patoloģija var attīstīties jebkurā no smadzeņu departamentiem, kā arī smadzenītēs, muguras smadzenēs. Bērnībā bieži tiek ietekmēts redzes nervs.
Septiņiem no desmit pacientiem labdabīga astrocitoma kļūst ļaundabīga.
Bērniem smadzeņu vai muguras smadzeņu audzēji ir otrs visizplatītākais ļaundabīgo audzēju veids pēc leikēmijas. Tikai Amerikas Savienotajās Valstīs katru gadu tiek diagnosticēti vairāk nekā 4000 jaunu centrālās nervu sistēmas audzēju gadījumi. Aptuveni 50% smadzeņu audzēju bērniem ir gliomas vai astrocitomas. Tie attīstās no glia šūnām, kas veido smadzeņu audu piederumus. Astrocitomas ir labdabīgas vai ļaundabīgas un var parādīties dažādās muguras smadzeņu daļās.
Bērniem astrocitomas ir daudz biežākas (gandrīz 20%), un pieaugušo pacientu vidū vīrieši ir apmēram pusotru reizes biežāki nekā sievietes. Vienā muguras smadzeņu astrocitomā ir vairāk nekā duci smadzeņu audzēja bojājumu. [2]
Cēloņi Muguras smadzeņu astrocitomas
Līdz šim precīzi muguras smadzeņu astrocitomas veidošanās cēloņi nav zināmi. Ir teorijas par iespējamu iedzimtu noslieci, onkogēno vīrusu iedarbība, ārējie faktori, arodbīstamība utt.
Astrocitomas parādīšanās var būt saistīta ar šādiem cēloņiem:
- Ķermeņa iedarbība;
- Smaga vai ilgstoša ultravioletā iedarbība;
- Nelabvēlīga vides situācija;
- Ilgstoša uzturēšanās tuvu augstsprieguma līnijām;
- Ķīmisko vielu iedarbība, bīstami atkritumi (ieskaitot kodolatkritumus);
- Smēķēšana;
- Ģenētiski defekti;
- Bieža pārtikas produktu patēriņš, kas satur kancerogēnus un citus bīstamus komponentus;
- Nelabvēlīga ģimenes vēsture.
Regulāram un smagam stresam, psiho emocionālajai nelīdzsvarotībai ir noteikta loma patoloģijas attīstībā. Īpašie cēloņi ir hipelu-lindau slimība, Li-Fraumeni sindroms, iedzimta neirofibromatozes I tipa, bumbuļveida skleroze.
Riska faktori
Galvenais faktors, kas var izraisīt astrocitomas attīstību, ir ģenētiska predispozīcija. Citi potenciālie faktori ir:
- Nelabvēlīga vides situācija dzīvesvietas reģionā;
- Regulāra uzturēšanās darba bīstamības apstākļos, darbs ar ķīmiskām vielām (īpaši bīstami tiek uzskatīti par formalīnu, nitrozamīnu);
- Vīrusu infekcijas slimības - jo īpaši herpes-6, citomegalovīrusa infekcija, paliomas vīruss (SV40);
- Biežs vai dziļš stress, depresīvi stāvokļi, psiho-emocionālie satricinājumi;
- Pēkšņa vai dziļa imunitātes kritums;
- Ar vecumu saistītas izmaiņas.
Radiācijas iedarbība (ieskaitot staru terapiju) palielina astrocitomas risku.
Pathogenesis
Astrocīti ir vispazīstamākā glia struktūru tips. Šūnas ir zvaigznes formas, un to iespējamā funkcija ir notīrīt "nevajadzīgo" jonu un mediatoru ārpusšūnu telpu, kas palīdz atbrīvoties no ķīmiskiem šķēršļiem saistīšanas mehānismiem, kas darbojas uz neironu virsmām. Iespējams, ka astrocīti palīdz arī neironiem, pārvadājot glikozi uz visaktīvākajām šūnām un spēlējot lomu dažu impulsu pārnešanā, kas nepieciešami normālai sinapses funkcijas regulēšanai. Tika atklāts, ka pēc smadzeņu bojājumiem astrocīti piedalās tā atjaunošanā, "mopingu augšā" neirona daļiņas, iespējams, ietekmējot toksisko sastāvdaļu neizplatīšanu un neļaujot reibumā.
Līdz 5% astrocitomu ir saistītas ar iedzimtām patoloģijām ar autosomāli dominējošu mantojumu (piemēram, neirofibromatozi). Lielākajā daļā gadījumu primārie astrocitomas audzēji attīstās bez skaidra iemesla, t.i., sporādiski.
Difūzā augšana ar invazīvu apkārtējo audu iebrukumu ir raksturīga muguras smadzeņu audzēju procesiem. Pēc ļaundabīgā audzēja pakāpes ir atkarīgs no tā, cik ātri attīstīsies astrocitoma. Tādējādi dažu mēnešu laikā parādās īpaši ļaundabīgi audzēji, un labdabīgs un vājš ļaundabīgais audzējs var attīstīties gadiem ilgi, neatklājot atšķirīgu simptomatoloģiju. Dažos gadījumos patoloģija var būt saistīta ar disembrioģenētiskiem procesiem (nelielas attīstības anomālijas). [3]
Simptomi Muguras smadzeņu astrocitomas
Simptomatoloģija muguras smadzeņu astrocitomas gadījumā ir nespecifiska un plaša, atkarībā no audzēja lieluma un tā lokalizācijas. Pirmās pazīmes parādās tikai tad, kad jaunveidojums sāk spiest uz tuvumā esošajiem audiem un struktūrām. Visbiežāk pacienti sūdzas par galvassāpēm (biežāk uzbrūk līdzīgiem, līdz vemšanai), par gremošanas un urīna funkcijas problēmu parādīšanos, traucējumiem staigājot. Akūtais slimības gaita ir ļoti reti sastopama: vairumā gadījumu problēma palielinās pakāpeniski. [4]
Sākotnējos attīstības posmos astrocitoma gandrīz vienmēr ir paslēpta bez atšķirīgiem simptomiem. Patoloģiskā aina parādās tikai no aktīvās audzēja attīstības stadijas. Tiek atzīmētas šādas pazīmes:
- Stipras galvas sāpes, dažreiz līdz vemšanas vietai (vemšana rada atvieglojumus);
- Paaugstināta ķermeņa temperatūra bojājuma apgabalā (vidēji līdz 38,5 ° C);
- Sāpju jutības izmaiņas, parestēzijas;
- Sāpju parādīšanās muguras smadzeņu skartās daļas apgabalā;
- Ekstremitāšu muskuļu vājums, nejutīgums, kāju paralīze;
- Iekšējo orgānu (biežāk iegurņa orgāni) pasliktināšanās un zaudēšana.
Posmi
Astrocitomas attīstības secība, tāpat kā visi muguras smadzeņu intramedulārie audzēji, seko trim posmiem:
- Segmentālais posms;
- Pilnīgs šķērsvirziena muguras smadzeņu bojājums;
- Radikulāro sāpju stadija.
Segmentālā stadija ir saistīta ar virspusējas jutības sadalītu segmentālo traucējumu rašanos atbilstoši neoplazmas lokalizācijas līmenim.
Pilnīgs muguras smadzeņu šķērsvirziena bojājums sākas no brīža, kad audzēja process izaug baltā vielā. Segmentālie maņu traucējumi tiek aizstāti ar vadītspējīgiem, parādās motoriskās un trofiskās izmaiņas, tiek ietekmēta iegurņa orgānu funkcionalitāte.
Radikulāru sāpju stadija sākas no brīža, kad audzēja process pārsniedz mugurkaula robežas. Tā kā jaunveidojums ietekmē nervu galus, parādās radikulāru sāpju sindroms. [5]
Veidlapas
Astrocitoma attīstās no glia astrocītiskā apgabala, un to attēlo astrocītu šūnas. Papildus muguras smadzenēm audzējs var atrasties lielās smadzeņu puslodēs, smadzenītēs un smadzeņu kātiņā.
Atšķirt astrocitomu ar zemu un augstu ļaundabīgu audzēju:
- Zems ļaundabīgais audzējs - I-II pakāpe;
- Paaugstināts ļaundabīgais audzējs - III-IV pakāpe.
Atkarībā no IDH 1-2 defekta klātbūtnes tiek izdalīti mutācijas un ne-mutācijas astrocitomas. Ja nav mutācijas, tiek uzskatīts, ka ir klāt "savvaļas tips" vai WT (savvaļas tips).
Audzēju procesu saraksts pēc ļaundabīgu audzēju pakāpēm:
- I-II pakāpes attēlo piloid pilocytic astrocitoma un zemas pakāpes difūzā astrocitoma. Šādiem jaunveidojumiem raksturīga aizkavēta attīstība, kas sākas jaunībā.
- III-IV pakāpes attēlo ar anaplastisko astrocitomu un glioblastomu Multiforme. Šie jaunveidojumi strauji aug, ātri izplatoties tuvējās struktūrās.
Tiek uzskatīts, ka klasiska piloid astrocitomas variācija ir klasiska piloid astrocitomas variācija, ja MRI parāda T1 režīma hipoderense un T2 režīma hiperdences neoplazmu, kas vairumā gadījumu labi un pilnībā uzkrāj pretstatu. Dažreiz tas var saturēt cistisko komponentu.
Muguras smadzeņu piloid astrocitoma ir biežāka bērniem un jauniem pieaugušajiem.
Muguras smadzeņu difūzā astrocitoma pieder zemu ļaundabīgu audzēju gliomām, kā arī pleomorfiskai ksanthoastrocitomai, oligodendroglioma, oligoastrocitoma. Šī ir morfoloģiski, diagnostiski un klīniski neviendabīga jaunveidojumu kategorija. Klasifikācijas īpašībām ir būtiska ietekme uz terapeitisko taktiku, nosaka patoloģijas kursu un prognozi. [6]
Komplikācijas un sekas
Intramedulārie audzēji, kas ietver astrocitomu, ir reti sastopami tikai 2% no visiem centrālās nervu sistēmas audzējiem. Daudzi jaunveidojumi šajā kategorijā ir labdabīgi, taču pat šajā gadījumā ir obligāta audzēja pilnīga noņemšana. Radioterapija šajā gadījumā nav piemērota, jo šādas astrocitomas ir radiosensitīvas, un terapija sabojā muguras smadzenes paaugstinātas starojuma iedarbības dēļ. Neskatoties uz to, izmantojot kombinētās tehnikas, šāda ārstēšana joprojām tiek veikta. Piemēram, tie apvieno staru terapiju ar ķīmijterapiju vai hipertermiju vai citām pieejamām metodēm.
Muguras smadzeņu astrocitoma visbiežāk sākas ar sāpju sindroma parādīšanos skartajā apgabalā. Tad notiek izmaiņas jutībā, muskuļu vājināšana ekstremitātēs. Ir iespējama difūza audzēja augšana ar infiltrāciju normālos nervu audos. Ja nav ārstēšanas attiecīgajā apgabalā, muguras smadzenes tiek pilnībā ietekmētas, kas nozīmē orgānu funkcijas traucējumus līmenī un zem patoloģijas zonas.
Ir arī dati par komplikāciju rašanos pēc astrocitomas noņemšanas. Ķirurģijas laikā ķirurgs dekompresē muguras smadzenes, pilnībā noņem jaunveidojumu un mēģina darīt visu iespējamo, lai novērstu turpmāku neiroloģiskās mazspējas attīstību. Tomēr ne vienmēr ir iespējams vienmērīgi veikt intervenci: daudzi audzēji ir spēcīgi izplatīti apkārtējos audos vai atrodas vietās, kur ir grūti piekļūt. Tas noved pie iekšējās un pēcoperācijas komplikāciju iespējamības. Tādējādi pacientiem var būt saasināšanās vai jaunu sensorimotoru traucējumu parādīšanās, tetraparēzes vai tetraplegijas veidošanās. Biežāko astrocitomas komplikāciju saraksts ir šāds:
- Neiroloģiski traucējumi;
- Mugurkaula tūska;
- Infekcijas pēcoperācijas komplikācijas, strutains meningīts, mielīts, meningoencefalīts);
- Pēcoperācijas Liquoreja;
- Mugurkaula kanāla hematomas;
- Šķidruma cistu veidošanās (pseido-myeloradiculocele);
- Gaisa embolijas, trombembolismi;
- Septiskas un trofiskas komplikācijas;
- Zarnu parēze;
- Ortopēdiskā ietekme, kifoze, skolioze, funkcionālā nestabilitāte.
Saskaņā ar novērojumiem lielākā daļa komplikāciju attīstījās agrīnā pēcoperācijas stadijā - aptuveni 30% gadījumu un milzīgā pacientu skaitā (vairāk nekā 90% gadījumu) šādas komplikācijas tika klasificētas kā vieglas. Tikai 1% gadījumu tika novērotas sarežģītas un smagas komplikācijas, kas izraisīja pacienta nāvi.
Vai astrocitoma var atkārtoti parādīties vai metastāzēt pēc tās noņemšanas? Teorētiski jaunveidojuma atkārtošanās var notikt jebkurā muguras smadzeņu daļā, taču par to nav statistikas datu. Metastāzes uz muguras smadzenēm ir iespējama smadzeņu piloid astrocitomā, plaušu vēža un tā tālāk. Šeit ir svarīgi atzīmēt, ka pati muguras smadzeņu astrocitomas I pakāpe parasti nedod metastāzes, tomēr, sākot ar II patoloģijas pakāpi, jaunveidojums jau spēj metastastizēt. III-IV slimības pakāpē gandrīz vienmēr ir metastāzes: šādi audzēji strauji aug un prasa steidzamu un aktīvu ārstēšanu. [7]
Diagnostika Muguras smadzeņu astrocitomas
Diagnostiskie pasākumi aizdomas par astrocitomu tiek veikti neiroloģiskās vai neiroķirurģiskajās institūcijās. Pirmkārt, tiek novērtēts pacienta vispārējais stāvoklis, sāpju intensitāte, neiroloģiskais un ortopēdiskais stāvoklis.
Laboratorijas diagnoze nav specifiska. Piešķiriet vispārējas urīna un asins analīzes, asins bioķīmiju, nosakot glikozi, kopējo olbaltumvielu, bilirubīna un albumīna līmeni, kreinītu un urīnvielu, aspartāta aminotransferāzi, alanīna aminotransferāzi, laktātu dehidrogenāzi, sārmīna fosfatāzi. Pārbaudiet marķierus, kā norādīts, asiņu mikroelementālais sastāvs, paplašināta koagulogramma.
Pirmās prioritātes instrumentālā diagnoze astrocitomā jāatspoguļo ar mugurkaula atbilstošās daļas magnētiskās rezonanses attēlveidošanu ar kontrasta aģenta injekciju vai bez tās. Ja norādīts, pārbaudes zonu var paplašināt līdz neiroaksei.
MRI tiek veikts ar ieteicamo ierīces magnētiskā lauka stiprumu 1,5-3 Tesla. Iegūtajā attēlā astrocitomas visbiežāk ir ekscentriski lokalizētas, dažreiz tām ir eksofītiska sastāvdaļa un tām nav uzkrāj kontrastvielu, vai arī neuzrāda neviendabīgu uzkrāšanos, vai ir viena uzkrāšanās zona. [8]
Pacientiem, kuriem ir jānoskaidro muguras smadzeņu astrocitomas diagnoze, CT perfūzijas pētījums tiek veikts papildus diferenciāldiagnozes ietvaros.
Diferenciālā diagnoze
Ieteicama diferenciālā diagnoze starp audzēja un audzēja procesiem, kas nav audzēja. CT perfūzija kļūst par būtisku procedūru, lai identificētu intramedulārus muguras smadzeņu audzējus. Šī metode novērtē asins plūsmas ātrumu mugurkaula audos, kas palīdz atšķirt cerebrospinālo audzēju un demielinizējošo patoloģiju. Pētījums ir norādīts arī gliomas, ependimomas un hemangioblastomas diferenciācijai.
Ja MRI atklāj intensīvu hiperperfūziju patoloģiskās fokusa apgabalā, tiek diagnosticēta intramedulārā hemangioblastoma. Lai noskaidrotu neoplazmas asinsvadu anatomiju, ieteicams veikt papildu MRI vai CT-angiogrāfiju.
Turklāt diferenciāldiagnozei jābūt paredzētai, lai izslēgtu muguras smadzeņu patoloģijas līdzīgākās patoloģijas - jo īpaši mēs varam runāt par diskogēno mielopātiju, syringomyelia, mielītu, arteriovenozo aneirismu, funikulikulikozi, amitrofisku sinerozi, tuberculoma, ehinokokokokocozes un cysticerosis, tuberculoma, ehinokokokokokocokerozi, tuberculoma, ešinokokokokokerozi, tuberkuloma, e-korocokokokokokokokokokokokokokokokokokokocokerozes un cysticercosis. Hematomīlija, asinsrites traucējumi cerebrospinālajos traukos.
Kurš sazināties?
Profilakse
Veselīga dzīvesveida vadīšana palīdzēs uzturēt veselīgu muguras smadzenes un stiprināt ķermeni kopumā. Svarīgi astrocitomas profilakses kritēriji ir:
- Pilnīgs veselīgs uzturs ar kvalitatīviem produktiem;
- Atbilstošas fiziskas aktivitātes, regulāri pastaigājas svaigā gaisā;
- Atbilstoši atpūtas un miega periodi;
- Stresa izturības attīstība, dažādu metožu pielietošana stresa mazināšanai.
Ir svarīgi regulāri redzēt ģimenes ārstu, īpaši pacientiem ar hroniskām patoloģijām un tiem, kuriem ir veikts vēzis un radiācija vai sistēmiska ķīmijterapija.
Starp citiem ieteikumiem:
- Diētai pievienojiet vairāk augu pārtikas produktu (īpaši dārzeņu un zaļumu) un mazāk sintētisko pārtiku un ātrās ēdināšanas produktus;
- Pievienojiet pēc iespējas mazāk dzīvnieku tauku ēdienreizēm, un ieteicams pavisam novērst margarīnus;
- Kontrolējiet ķermeņa svaru, saglabājiet fiziski aktīvu;
- Pārtraukt smēķēšanu un spēcīgu alkoholisko dzērienu dzeršanu;
- Nepārslogojiet muguru, dodiet devu un pareizi sadaliet slodzi.
Veselīgs dzīvesveids un regulāras konsultācijas un pārbaudes ar ģimenes ārstu ir atslēga, lai jūsu ķermenis būtu funkcionāls nākamajiem gadiem.
Prognoze
Astrocitoma ir audzēja procesa veids, kam ir nelabvēlīga prognoze. Patoloģija var rasties jebkura vecuma pacientiem, ieskaitot bērnus. Slimības ārstēšana ir obligāta neatkarīgi no ļaundabīgā audzēja pakāpes un anatomiskās izplatības. Pēc visiem diagnostikas pasākumiem tiek izvēlēta terapeitiskā taktika. Var ieteikt ķirurģisku ārstēšanu, radio un staru terapiju, ķīmijterapiju. Bieži vien ir nepieciešams apvienot vairākas terapeitiskās metodes vienlaikus.
Ja sākotnēji ir labdabīga, 70% ārstēšana noved pie pilnīgas neiroloģisko simptomu atveseļošanās un izskaušanas. Atveseļošanās periods ilgst no vairākiem mēnešiem līdz diviem gadiem. Sarežģītākos gadījumos slimības iznākums ir invaliditāte - darba spēju zaudēšana ar nespēju pilnībā atjaunot ķermeņa funkcijas. Tiek lēsts, ka letālo iznākumu skaits pēc neoplazmas ķirurģiskas noņemšanas ir aptuveni 1,5%. [10] Ārstēšanas un ļaundabīgo audzēju trūkums norāda uz nelabvēlīgu prognozi. Aptuvenā muguras smadzeņu astrocitoma, kas saistīta ar operācijas nelietojumu vai neiespējamību, tiek ārstēta ar paliatīvo paņēmienu izmantošanu.

