Raksta medicīnas eksperts
Jaunas publikācijas
Sifilītiski izsitumi
Pēdējā pārskatīšana: 07.06.2024

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
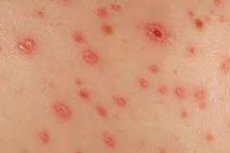
Sifilisa otrais posms, bīstama seksuāli transmisīva slimība, ir sifilīta izsitumi. Tas ir tipiski sarkanīgi kņadas ādas izsitumi, kas parasti neizplatās pa visu ķermeni, bet parādās lokāli.
Sifilīta izsitumi ir īslaicīgi un parasti pazūd pēc pāris mēnešiem. Kopumā šis simptoms ir diezgan mānīgs, jo tas bieži tiek sajaukts ar kopīgu alerģiju un attiecīgi tiek nepareizi ārstēts. Tāpēc jebkurā gadījumā jums vajadzētu sazināties ar ārstiem - lai noteiktu precīzu izsitumu veidu un izcelsmi. [1]
Epidemioloģija
Sifilisa sastopamību raksturo strukturālā neviendabība. Kopumā slimības biežums ir lejupejoša tendence, bet epidemioloģiskā situācija joprojām ir nelabvēlīga gan pieaugušo pacientu, gan nepilngadīgu bērnu vidū.
Globālā infekcijas līmenis joprojām tiek uzskatīts par diezgan augstu. Saskaņā ar statistiku par 2000. gadu aptuveni 250 miljoniem cilvēku uz planētas bija seksuāli transmisīvas infekcijas. Tajā pašā laikā apmēram 2 miljoniem pacientu katru gadu tiek diagnosticēts sifiliss.
Līdz 2015. gadam sifilisa sastopamības līmenis bija nedaudz samazinājies līdz 2-3 uz simts tūkstošiem cilvēku. Tomēr bija izteikta slimā kontingenta "atjaunošanās" - piemēram, sifiliss ir reģistrēts apmēram 4,5 reizes biežāk jauniešu vidū nekā pusmūža un vecāka gadagājuma cilvēku vidū.
Pagājušā gadsimta beigās sifilīta saslimstības epidemioloģiskā statistika postpadomju valstīs tika pielīdzināta negatīvajai statistikai. Piemēram, saskaņā ar 1997. gada datiem tā līmenis bija 277 gadījumi uz simts tūkstošiem iedzīvotāju. Veiktie pasākumi ļāva samazināt šo indikatoru, un līdz 2011. gadam tas bija apmēram 30 gadījumi uz simts tūkstošiem.
Sifiliss visbiežāk tiek novērots jauniešiem vecumā no 20 līdz 29 gadiem. Vīrieši un sievietes slimību saņem apmēram vienādi.
Cēloņi Sifilītiski izsitumi
Sifilīta izsitumi rodas attiecīgā patogēna - bāla spirochete ietekmē, kas pēc ārstēšanas ar īpašām krāsvielām saņēma savu "vārdu", jo pēc ārstēšanas ar īpašām krāsvielām ir nekontrolējama, bāla krāsa. Patogēnais mikroorganisms zinātnei ir pazīstams kopš 1905. gada: tas spēj attīstīties tikai bez gaisa, un ārējā vidē pietiekami ātri mirst. Aukstais ļauj spirochete izdzīvot nedaudz ilgāk nekā siltā vidē.
Līdz šim zālei ir informācija par trim sifilīta patogēna šķirnēm:
- Treponema pallidum - izraisa klasisko sifilisa formu;
- Treponema pallidum endēmikums - izraisa sifilisa endēmisku formu;
- Treponema Pallidum PerTenue - izraisa tropisku granulomu.
Rezumcijas līdzeklis tiek atklāts un identificēts, laboratoriski analizējot materiālus, kas ņemti no slimās personas.
Speciālisti runā par vairākiem iespējamiem pārraides veidiem. Tomēr daži no tiem ir izplatīti, bet citi ir ārkārtīgi reti (bet joprojām ir iespējams):
- Seksuālā pārnešanā infekcija ir saistīta ar neaizsargātu dzimumaktu;
- Sadzīves maršrutā infekcija nonāk ķermenī caur kopīgiem priekšmetiem;
- Transplacentālais maršruts inficē augli no topošās mātes caur asinsrites sistēmu.
Lielākajai daļai pacientu ir seksuāls infekcijas ceļš, bet mājsaimniecības infekcija ir vismazāk izplatītā. Tas, visticamāk, ir saistīts ar faktu, ka infekcija pietiekami ātri nomirst ārpus ķermeņa.
Ir zināmi transplacentālās infekcijas gadījumi, kas rodas, ja grūtniecei ir sifiliss. Bieži vien šāda infekcija kļūst par faktoru slimības iedzimtas formas attīstībā mazulī, vai arī auglis mirst grūtniecības pirmajā trimestrī. [2]
Riska faktori
Speciālisti atzīmē, ka iespējamo riska faktoru identificēšana palīdz izstrādāt profilaktiskus pasākumus, kas piemēroti noteiktai mērķa grupai. Vienu no pamatnes cēloņiem veselības speciālisti uzskata par bīstamu, riskantu jauniešu seksuālo izturēšanos. Tomēr ir arī vairāki faktori, kas ir cieši saistīti ar šo iemeslu. Tie ir sociālie un ekonomiskie aspekti, kas ietekmē lielu daļu iedzīvotāju:
- Finansiālas grūtības;
- Nelabvēlīga mikrosocība, morālo un ētisko vērtību samazināšanās;
- Palielināta interese par alkoholu un narkotikām;
- Pilnīga seksuālā dzīve ar biežām partneru maiņu, gadījuma rakstura seksuālie kontakti ar nepazīstamiem cilvēkiem.
Jauniešu vidū šādi faktori tiek uzskatīti par īpaši nozīmīgiem:
- Agrīna seksuālā aktivitāte;
- Ģimenes problēmas;
- Alkohola, narkotiku vai citu psihoaktīvu narkotiku agrīna lietošana;
- Barjeras kontracepcijas metožu nolaidība;
- Informācijas trūkums par seksuāli transmisīvo infekciju profilaksi.
Cilvēkiem, kuriem nav fiksētas dzīvesvietas, kā arī cilvēkiem, kuri lieto narkotikas vai psihoaktīvas vielas, ir paaugstināts saslimstības risks. Pēdējais izraisa dezinhibīciju, nespēju morāli kontrolēt savas darbības.
Ir arī dažas faktoru īpatnības, kas saistītas ar sociāli pielāgotām grupām. Šķietami plaukstoši cilvēki bieži atstāj novārtā savu veselību: saskaņā ar statistiku katrs otrais uroginekoloģijas pacients nesteidzas meklēt medicīnisko palīdzību. Apmeklējums pie ārsta seko aptuveni divu mēnešu laikā pēc pirmās zīmes, tāpēc ārstēšana kļūst nedaudz garāka un problemātiskāka.
Pathogenesis
Patoģenētiskos momentus, kas saistīti ar sifilīta izsitumu parādīšanos, ir izskaidrojami ar ķermeņa reakciju uz bāla treponema ieviešanu. Polimorfie procesi, kas ir cieši saistīti ar sifilisa stadiju, notiek inficētajā organismā.
Slimības klasiskā forma ir sadalīta tādos periodos kā inkubācija, primārā, sekundārā (ko raksturo sifilīta izsitumi) un terciārā.
Inkubācija sifilisā ilgst apmēram 3 līdz 4 nedēļas, bet šo periodu var saīsināt līdz 1,5 līdz 2 nedēļām vai pagarināt līdz 3 līdz 6 mēnešiem. Īstermiņa inkubācijas laikā dažreiz tiek novērota ar infekciju no vairākiem slimības avotiem. Ilgstošs termiņš var notikt, ja pacients ir saņēmis antibiotiku terapiju kādai citai patoloģijai (piemēram, augšžokļa sinusīts vai bronhīts utt.).
Tālāk parādās ciets kancrs, kas nozīmē primārā sifilisa sākumu. Cik ilgi pirms parādīšanās sifilīta izsitumi? Tās izskats ir saistīts ar sekundārā sifilisa sākumu, kas visbiežāk notiek sešas vai septiņas nedēļas pēc Chancre parādīšanās jeb 2,5 mēnešus pēc inficēšanās. Raksturīgu izsitumu parādīšanās ir saistīta ar vīrusa hematogēno izplatību un sistemātiskiem ķermeņa bojājumiem. Papildus izsitumiem šajā periodā tiek ietekmēti citi orgāni un sistēmas, ieskaitot nervu un kaulu sistēmas, nieres, aknas un citas.
Roseo-papular-Pustular izsitumi lielā mērā ir saistīti ar ķermeņa imūno reakciju. Pēc kāda laika tas pazūd, un patoloģija iegūst latentu kursu - līdz nākamajam recidīvam vai līdz sifilisa terciārās formas attīstībai.
Simptomi Sifilītiski izsitumi
Sekundārā sifilisa klīnisko ainu galvenokārt attēlo izsitumi uz ādas un gļotādas. Sifilīta izsitumi ir daudzveidīgi savā klīniskajā izpausmē: tie var būt plankumi, papulas, pūslīši, pustulas, kas var rasties gandrīz jebkurā ādas zonā.
Kā izskatās sifilīta izsitumi? Fakts ir tāds, ka visiem sekundārajiem sifilīdiem ir raksturīgas šādas atšķirīgas pazīmes:
- Īpaša krāsa. Tikai sākotnējā attīstības posmā sifilīta izsitumiem ir raksturīga spilgti rozā krāsa. Pēc laika tas kļūst par brūnganu pili, sarkanīgi-šerīti vai vara, sarkani dzeltenais, zilgani sarkans, gaiši rozā, kas lielā mērā ir atkarīgs no lokalizācijas.
- Ierobežojums. Sifilīta izsitumu elementus īpaši raksturo perifērijas augšana. Viņi nesabūžas savā starpā un šķiet ierobežoti.
- Dažādība. Bieži vien vienlaikus var novērot dažādus sifilīta izsitumu variantus - piemēram, plankumus, papulas un pustulas pastāv līdzās kopā. Turklāt izsitumu daudzveidību papildina to elementu klātbūtne, kas iziet dažādus attīstības posmus.
- Labdabība. Vairumā gadījumu tiek atrisināta sekundārie elementi bez sekojošām noturīgām atzīmēm vai rētas. Vai sifilīta izsitumu nieze? Nē. Sifilīta izsitumu klātbūtne nav sarežģīta ar vispārīgiem patoloģiskiem simptomiem, un to nepievieno niezes vai dedzinošas sajūtas, kas raksturīgas citām dermatopatoloģijām.
- Akūta iekaisuma procesa neesamība. Sifilīta izsitumu skartās teritorijas neliecina par iekaisumu.
- Augsta infekciozitāte. Izsitumu klātbūtne norāda uz augstu cilvēku infekcijas pakāpi, it īpaši, ja ir erozijas un čūlas.
Pirmās sifilīta izsitumu pazīmes ne vienmēr ir redzamas: dažiem pacientiem slimībai ir latents vai smalks kurss. Nav nekas neparasts, ka izsitumi ādas ir neskaidri, bet ir limfmezglu palielināšanās un/vai drudzis.
Sifilīta izsitumi uz sejas nedaudz atgādina pūtītes, un uz stumbra var redzēt mezglveida "melngalvju" vai plankumus. Plaukstas un plantāru virsmas parasti tiek pārklātas ar sarkanīgi-kopības krāsas plankumiem.
Izsitumu elementi parādās atsevišķi, bez tendences apvienoties, neplūst vai niezot sajūtas. Tie pazūd bez medikamentiem apmēram dažas nedēļas pēc parādīšanās, bet pēc tam atkal parādās ar jaunu uzliesmojumu.
Sifilīta izsitumi uz ķermeņa regulāras berzes un svīšanas vietās ir īpaši pakļautas izplatīšanai un čūlai. Šajos apgabalos ietilpst dzimumorgāni un perineum, axillae, purngala zona, kakls un laukums zem krūtīm.
Kad tiek ietekmēti gļotādu audi, izsitumi tiek atrasti uz mīkstajām aukslējām, mandeles, dzimumorgāni: šeit elementi ne vienmēr ir izolēti un dažreiz tiek apvienoti cietās salās. Izsitumi saitēs un balsenē bieži izraisa vokālus traucējumus, aizsmakumu vai aizsmakumu. Lūpu stūros var parādīties mazas čūlas, un lūpu stūros var parādīties grūti dziedināmas "čūlas".
Ir iespējama neliela fokusa matu izkrišana galvas ādai, skropstām un uzacīm: šis simptoms ir reģistrēts katrā septītajā slimības gadījumā. Ietekmētās zonas ir "kažokādas, kas ēda kandžu": nav iekaisuma pazīmju, niezes un lobīšanās. Tā kā skropstas pārmaiņus izkrīt un izaug atpakaļ, tuvāk apskatiet to atšķirīgo garumu.
Sifilīta izsitumi vīriešiem
Sifilīta izsitumu pazīmes vīriešiem ļoti neatšķiras no pacientu sieviešu. Izsitumi biežāk ir bāli, kas atrodas simetrijā. Citas raksturīgās pazīmes ir šādas:
- Izsitumu elementi nav sāpīgi, niezoši un diez vai apnicīgi;
- Ir blīva virsma, skaidras robežas, bez savstarpējas saplūšanas;
- Mēdz dziedēt paši (bez rētu atliekas).
Dažreiz tiek novērota arī papildu simptomatoloģija:
- Sāpes galvā;
- Limfadenopātija;
- Apakšfebru drudzis;
- Locītavu sāpes, muskuļu sāpes;
- Matu izkrišana (fokusa vai izkliedēta);
- Balss maiņa;
- Plašas condylomas dzimumorgānu un tūpļa apgabalā.
Sekundārajā recidīva periodā uz dzimumlocekļa galvas, perīnē un tūpļa galvā ir atrodams tipisks sifilīta mezglains izsitums, kā arī axillae. Parādās mezgliņi palielinās, sāk kļūt slapjš, veido brūces. Ja ir berze, šādi elementi apvienojas un aug kā ziedkāposti. Nav sāpju, bet aizaugšana var izraisīt ievērojamu fizisku diskomfortu - piemēram, traucēt pastaigu. Sakarā ar baktēriju uzkrāšanos ir nepatīkama smaka.
Sifilīta izsitumi sievietēm
Raksturīga sifilīta izsitumu iezīme sievietēm ir "krāsas maiņa" vai leucoderma parādīšanās kakla pusē. Šis simptoms tiek saukts par "mežģīnēm" vai "Venēras kaklarotu" un norāda, ka nervu sistēmai ir bojāts un anomālijas ādas pigmentācijā. Dažiem pacientiem aizmugurē, muguras lejasdaļā, rokas un kājas ir atrodamas krāsas maiņas vietas. Plankumi nemizo, nesāp, nav iekaisuma pazīmju.
Ikviena sieviete, kas plāno grūtniecību vai kura ir stāvoklī, noteikti jāpārbauda sifilisam. Bāli treponema spēj iekļūt auglī, kas izraisīs ārkārtīgi nelabvēlīgu seku attīstību. Tādējādi pacientiem ar sifilisu 25% ir nedzīvi dzimuši, 30% gadījumu jaundzimušais mazulis mirst tūlīt pēc piedzimšanas. Dažreiz inficēti bērni piedzimst bez patoloģijas pazīmēm. Neskatoties uz to, ja nepieciešamā ārstēšana netiek veikta, simptomi var parādīties dažu nedēļu laikā. Ja neārstē, mazuļi mirst vai ir smagi nepietiekami un nepietiekami attīstīti.
Posmi
Pirmais sifilīta izsitumu posms sākas apmēram mēnesi pēc tam, kad spirochete ir ienācis ķermenī. Šajā posmā jau var redzēt pirmās aizdomīgās izsitumu pazīmes: rozīgi mazi plankumi, kas pēc kāda laika uzņem čūlu izskatu. Pēc divām nedēļām plankumi pazūd, lai atkal parādītos. Šie izsitumi var parādīties un periodiski izzūd vairāku gadu laikā.
Otro posmu raksturo bedrainas sifilīta izsitumi ar sārtu krāsu, zilgani-burgundy pustulām. Šis posms var ilgt 3-4 gadus.
Trešo posmu raksturo sifilīta izsitumi vienreizēju zemādas blīvējumu veidā. Focusi formas gredzena formas elementi ar čūlām iekšpusē. Blīvuma zonu diametrs ir līdz 20 mm, un to raksturo brūngana krāsa. Elementa centrā atrodas arī čūla.
Ja mēs uzskatām šo slimību kopumā, sifilīta izsitumi ir sekundārā sifilisa simptoms.
Veidlapas
Sifilīta izsitumi ir tipisks sifilisa sekundārās formas simptoms, ko attēlo dažāda veida izsitumi. Visizplatītākie izsitumi ir plankumi (saukti arī par roseolae) vai maziem mezgliņiem (papulām).
Visbiežāk pacientiem ir rosacea, kas ir mazas apaļš un ovālas vietas ar robainām robežām. Krāsa mainās no rožaina līdz spilgtai sārtai (pat tajā pašā organismā). Ja vieta tiek nospiesta, tā īslaicīgi pazūd.
Vietas atrodas atsevišķi, nevis vienotas viena ar otru. Netiek mainīts, ādas blīvums un atvieglojums netiek mainīts. Roseolae diametrais izmērs svārstās no 2 līdz 15 mm. Dominējošā lokalizācija: mugura, krūtis, vēders, dažreiz - piere. Ja patoloģija netiek ārstēta, plankumi pazūd apmēram pēc trim nedēļām.
Atkārtoti rosaci izsitumi sarkanīgi zilu plāksteru veidā var parādīties sešu līdz trīs gadu laikā pēc inficēšanās. Daudziem pacientiem šādi izsitumi ir atrodami mutes dobumā, mandeles, dažreiz var atgādināt tonsilītu - tomēr nav iekaisis kakls vai drudzis. Ja elementi ietekmē balss auklas, balsī var būt aizsmakums.
Papulas veidojas iekaisuma reakcijas rezultātā augšējos ādas slāņos. Viņiem ir blīvi atsevišķi tuberkuli ar skaidrām kontūrām. To forma var būt puslodes vai konusa formas.
Papulas ir arī ierobežotas viena no otras, bet to saplūšana ir iespējama, piemēram, uz pastāvīgas berzes fona ar apģērba vai ādas kroku elementiem. Ja tas notiek, tad "saplūšanas" centrālā daļa, it kā tā būtu atkārtota, tāpēc patoloģiskie elementi izskatās bezgaumīgi un daudzveidīgi. No augšas izsitumi ir spīdīgi, sārti vai sarkanīgi zili krāsā. Pēc izšķirtspējas papulas ir pārklātas ar skalām, var čūlas, veidojot plašu condylomas. Visizplatītākā papulu lokalizācija: mugura, piere, periorālā zona, pakauša. Tie nekad netiek atrasti rokas ārpusē.
Papulārā sifilīta izsitumi savukārt ir sadalīti šādās šķirnēs:
- Lentikulārie izsitumi var parādīties gan slimības sekundārās formas sākumā, gan recidīvos. Izsitumu elementu formā ir mezgliņu forma ar diametrālu izmēru līdz pieciem milimetriem. Virsma ir saplacināta, gluda, ar pakāpenisku destikācijas parādīšanos. Sākotnējā slimības stadijā šie izsitumi bieži rodas pie pieres.
- Miliary izsitumi ir lokalizēti matu folikulu mutēs, un tiem ir mezgliņi ar izmēriem līdz diviem milimetriem. Elementi ir noapaļoti, sablīvēti, krāsa ir gaiši sārta. Var notikt jebkur, kur atrodas matu augšana.
- Monētas formas papulas rodas sifilisa atkārtošanās laikā. Tā ir puslodes indukcija ar diametra izmēru apmēram 25 milimetru, sarkanīgi zilā vai brūngana krāsā. Papulu parasti ir maz, to var atrast grupās, apvienojumā ar citiem patoloģiskiem elementiem.
Sifilīta izsitumi uz plaukstām un kājām izskatās kā brūngani, dzeltenīgi plankumi ar skaidri noteiktiem kontūrām. Dažreiz šie izsitumi atgādina izsaukumus.
Komplikācijas un sekas
Slimības periodu, kurā vairāki sifilītiski izsitumi sāk parādīties dažādās ķermeņa daļās un uz gļotādām, sauc par sekundāro sifilisu. Šis posms ir diezgan bīstams, un, ja slimība netiek pārtraukta, tā var attīstīties ārkārtīgi negatīvas un neatgriezeniskas sekas.
Kopš brīža, kad parādās izsitumi, sākas pakāpeniska visu sistēmu un orgānu pieķeršanās ķermenim.
Ja nav ārstēšanas, sifilisa sekundārā forma var ilgt apmēram 2–5 gadus, un patoloģiskais process var izplatīties smadzenēs, ietekmējot nervu sistēmu. Tādējādi bieži attīstās neirosyphilis, acu sifiliss. Neirosyphilis pazīmes parasti ir šādas:
- Stipras sāpes galvā;
- Muskuļu koordinācijas problēmas;
- Spējas zaudēt ekstremitātes (paralīze, parestēzijas);
- Garīgi traucējumi.
Kad acis tiek ietekmētas, cilvēks var pilnībā zaudēt redzi.
Savukārt vēls neirosyphilis un viscerālais sifiliss var kļūt sarežģīts:
- Ar skeleta muskuļu bojājumiem;
- Samazināts intelekts, atmiņas traucējumi, demence;
- Meningīts;
- Ar membrānas glomerulonefrītu;
- Neglīta izskata maiņa;
- Smagi sirds un asinsvadu bojājumi.
Cilvēki, kas ir inficēti ar sifilisu, nav aizsargāti pret atkārtotas inficēšanās iespējamību - īpaša imunitāte netiek attīstīta. Tāpēc, izvēloties seksuālo partneri, ir jāuzmanās. Tā kā sāpīgajiem elementiem var būt slēpta lokalizācija - piemēram, maksts iekšpusē, taisnās zarnas, mutes, bez laboratorijas testu rezultātiem nevar būt 100% pārliecināta par infekcijas neesamību.
Diagnostika Sifilītiski izsitumi
Lai veiktu diagnozi un turpmāku diferenciāldiagnozi, laboratorijas testi tiek uzskatīti par pamata. Bet vispirms ārsts veiks citus diagnostikas pasākumus, piemēram:
- Anamnestisko datu vākšana par pacientu, slimības vēstures izpēte palīdz noteikt visticamāko slimības cēloni;
- Rūpīga fiziskā pārbaude ietver vispārēju ādas un gļotādu novērtējumu.
Pacientam jābūt intervētam. Ārstam jāzina, kad un kādos apstākļos parādījās pirmās sifilīta izsitumu pazīmes un vai ir citi aizdomīgi simptomi.
Kā atpazīt sifilīta izsitumus? Ārēji ir iespējams noteikt slimību, bet ne vienmēr. Lielākajai daļai pacientu sifilisa diagnoze tiek noteikta pēc asins analīzes. Daži pacienti tiek pārbaudīti ar sekrēcijām, kas ņemti no čūlas veidojumiem.
Pārbaudes, kas apstiprina vai atspēko sifilīta infekcijas klātbūtni, var būt šādi:
- Nemazonemālo testu pamatā ir antivielu noteikšana, ko rada ķermenis kā reakcija uz lipīdu vielām, kas veido treponema apvalku. Antivielas visbiežāk parādās asinīs apmēram pusotru nedēļu pēc chancre veidošanās. Šis ir skrīninga tests, kas nav laikietilpīgs vai resurss, bet tas nav apstiprinošs: tas tikai norāda uz turpmākas diagnozes nepieciešamību. To var izmantot arī, lai apstiprinātu ārstēšanas pasākumu panākumus.
- Treponemālie testi ir līdzīgi iepriekšminētajam, bet antigēns šajā gadījumā ir treponema. Metode ir dārgāka, prasa kādu laiku, un to var izmantot, lai apstiprinātu diagnozi.
- ELISA ir ar enzīmu saistīta imūnsorbenta pārbaude, kuras pamatā ir antigēna antibodiju kompleksa veidošanās. Kad serumā ir antivielas, veidojas komplekss. Analīzei antivielu populācijas noteikšanai tiek izmantots īpašs marķējums.
- Imunofluorescence ir paņēmiens, kas balstīts uz mikroorganisma spēju izdalīt, ja asinīs ir antivielas.
- Imūnblotēšana ir ļoti precīza moderna metode, ko izmanto diagnozei. Pateicoties šai diagnozei, tiek noteikta gan antivielu klātbūtne, gan veids, kas palīdz noskaidrot slimības stadiju. Īpaši ieteicams imūnblotēt asimptomātiskam sifilisam.
- Seroloģiskās reakcijas metode ir viens no visbiežāk sastopamajiem testiem. To izmanto profilaktiskiem mērķiem, diagnozei jebkurā sifilīta izsitumu posmā, atjaunošanās apstiprināšanai, ārstēšanas uzraudzībai utt. Pārbaude ir balstīta uz patogēna antigēno struktūru. Pārbaudes pamatā ir patogēna antigēna struktūra.
- Wassermann reakcija ar komplementa saistīšanos ir standarta seroloģiskais tests, kas ir vairāk nekā simts gadus vecs. Rezultāti ir atkarīgi no sifilīta izsitumu stadijas: sifilīta izsitumu stadijā rezultāti ir visizcilākie. Sākotnējie un terciārie posmi bieži sniedz apšaubāmus rezultātus.
- Imūnās adhēzijas tests, pamatojoties uz mijiedarbību starp cēloņsakarību un cilvēka serumu. Ja pacientam ir sifiliss, treponeme receptoru sistēma tiek adsorbēta uz eritrocītu virsmas. Veidojas tipiska, viegli identificējama balstiekārta. Metode ir sarežģīta un ne vienmēr patiesa.
- Hemaglutinācijas reakcija - iespējams tikai tad, ja ir izstrādātas antivielas. Pārbaude ir ļoti precīza un jutīga, tāpēc to plaši izmanto.
- PCR ir polimerāzes ķēdes reakcijas metode, kuras pamatā ir mikroorganisma nukleīnskābes daļiņu noteikšana. Tas ir viens no molekulāro ģenētisko pētījumu variantiem.
Slimības laboratoriskā noteikšana ir diezgan sarežģīta. Rezultātus interpretē tikai ārstējošais ārsts.
Instrumentālā diagnostika ir noteikta, lai novērtētu iekšējo orgānu stāvokli un centrālo nervu sistēmu, lai noteiktu komplikācijas.
Principā nav grūti atšķirt sifilītu izsitumus no citām ādas patoloģijām: izsitumi neizraisa nelielu diskomfortu, jo nav degšanas, niezes, nav mizas un iekaisuma pazīmes. Galvenos izsitumu elementus raksturo apaļums, pat kontūras, un to struktūra ir pakļauta polimorfismam. Ja jūs nospiežat uz vietas, tas kļūst vieglāks, bet tad atkal kļūst sarkanīgi-pinkšķs. Dienas laikā var izveidot apmēram duci jaunu elementu. Tie nav izvirzīti virs ādas virsmas, tiem nav strukturālu atšķirību, bet tiem nav tendence apvienoties.
Diferenciālā diagnoze
Diferenciāldiagnoze tiek veikta, ja sākotnējā diagnozē ir šaubas. Slimība ir atšķirīga no šādām līdzīgām patoloģijām:
- Dermatīta toksiskā forma (izsitumi mēdz apvienoties, ir nieze);
- Rozā ķērpji (simetriski plankumi, kas parādās pēc primārās, mātes plāksnes);
- Alerģiska reakcija (tradicionālie alerģiski izsitumi, nieze un flakcija);
- Blusu kodumi, utu kodumi utt.
- Masaliņas (izsitumi aptver visu ķermeni, ieskaitot seju un kaklu, un pazūd pēc trim dienām);
- Masalas (plankumiem ir tendence apvienoties, nevienlīdzīgi diametrs, ko papildina elpošanas un intoksikācijas pazīmes);
- Typhus (raksturīga zīme - nosmērējot izsitumus ar joda šķīdumu, tiek novērota tā aptumšošana).
Profilakse
Sifilīta izsitumu profilakse parasti ir tāda pati kā sifilisam vai citām veneriskām patoloģijām. Tas sastāv no pacientu veselības stāvokļa uzraudzības pēc izārstēšanas, reģistrējot visus atklātos slimības gadījumus. Pēc sifilisa terapijas kursa pacientiem tiek veikta ambulances reģistrācija poliklīniskajā iestādē: katrs slimības posms nozīmē atšķirīgu grāmatvedības terminu, kas ir skaidri definēts un marķēts medicīniskajos noteikumos. Lai novērstu turpmāku infekcijas aģenta izplatīšanos, tiek ņemtas vērā visas pacienta seksuālās attiecības. Ir obligāti jāveic profilaktiska attieksme pret tiem, kuri bija ciešā saskarē ar slimu cilvēku. Terapeitiskā kursa laikā visiem pacientiem ir aizliegts būt seksuāli aktīviem un ziedot asinis.
Kad tiek atklāts sifilīta gadījums, ārsts izraksta ārstēšanu gan pacientam, gan viņa seksuālajam partnerim neatkarīgi no izsitumu vai citu sifilisa pazīmju klātbūtnes. Iemesls tam ir tas, ka patogēnais aģents paliek partnera ķermenī, kas var izraisīt infekcijas atkārtošanos - pat ja infekcija ir latenta.
Individuālās profilakses metodes ietver barjeru kontracepcijas metožu izmantošanu visa dzimumakta laikā. Tiek mudināta stabila seksuālā dzīve ar vienu pastāvīgu partneri.
Ja kāds no aizdomīgiem simptomiem parādās abos partneros, jums nekavējoties jāapmeklē ārsts, lai noteiktu diagnozi, negaidot acīmredzamu slimības pazīmju parādīšanos - jo īpaši sifilīta izsitumus. Agrīna diagnoze un ārstēšana ir veiksmīgas un ātras izārstēšanas atslēga, nestrādājot nelabvēlīgas sekas veselībai.
Prognoze
Slimības prognoze tieši ir atkarīga no stadijas, kurā tika sākta ārstēšana. Svarīga loma ir tad, kad pacients meklēja medicīnisko palīdzību, cik skaidri viņš ievēroja ārsta norādījumus. Ja sifilīta izsitumi tiek diagnosticēti tūlīt pēc tā izskata, kad infekcijai vēl nav bijis laika būtiski sabojāt ķermeni un nav nodarījusi neatgriezenisku kaitējumu - jo īpaši attiecībā uz centrālo nervu sistēmu -, tad jūs varat sagaidīt labvēlīgu rezultātu no ārstēšanas.
Sarežģīta terapija, lietojot mūsdienīgus antibakteriālus līdzekļus un paņēmienus, gandrīz visiem pacientiem beidzas ar pilnīgu atveseļošanos, ar laboratorisku apstiprinājumu par slimības vēlu atkārtošanos un profilaksi.
Ja grūtniecības laikā sievietei tika atklāti sifilīta izsitumi, prognoze var būt sarežģīta atkarībā no gestācijas vecuma un nākotnes bērna intrauterīna stāvokļa. Ja patoloģija tika atklāta pirmajā trimestrī un ārstēšana bija steidzama un kompetenta, pacientam ir visas iespējas dzemdēt un dzemdēt veselīgu bērnu. Ja zīdainim tiek diagnosticēta iedzimta slimības forma, tad pozitīvu prognozi var teikt tikai tad, ja stingrā medicīniskajā uzraudzībā tiek noteikta atbilstoša antifilīta terapija.
Sifilisa vēlīnos posmus ir grūtāk ārstēt, jo bieži vien ir iespējams tikai susēt slimības procesā, bez iespējas atjaunot skarto orgānu stāvokli un funkciju.
Prognoze šajā situācijā ir salīdzināma ar jebkuru pakāpenisku patoloģiju: slimības agrīna diagnoze nozīmē ātrāku, vieglāku ārstēšanu. Neaptvertus gadījumus ir grūti izārstēt, palielinot nelabvēlīgu seku attīstības iespējamību. Sekundārais sifiliss ir posms, kurā notiek sifilīta izsitumi - šajā posmā lielākajai daļai pacientu izdodas pilnībā novērst šo slimību.

