Raksta medicīnas eksperts
Jaunas publikācijas
Presakrālā blokāde
Pēdējā pārskatīšana: 17.10.2021

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
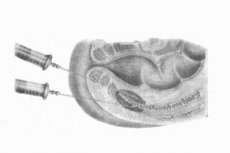
Medicīniskās anestēzijas procedūra, ko izmanto proktoloģijā un ķirurģijā, ir presakrāla blokāde. Apsveriet norādes par tā ieviešanu, tehniku, sarežģījumiem.
Jebkura nervu sistēmas daļa noteiktu faktoru ietekmē var kļūt par pastāvīgu vai īslaicīgu neirodistrofisku traucējumu avotu organismā. Kairinājums izraisa bojājuma nervu parabiozi, kas apgrūtina impulsu pārsūtīšanu no receptoriem uz nerviem un otrādi.
Terapeitisko blokāžu priekšrocības:
- Atkārtoti lietojams terapeitiskos nolūkos.
- Minimāls komplikāciju risks (zāles lieto lokāli, tādēļ tās minimālā daudzumā nonāk vispārējā asinsritē).
- Efektīva un ātra sāpju mazināšana (anestēzijas vietēja injekcija mazina vai pilnībā novērš diskomfortu).
Presakrālā vai pararektālā blokāde darbojas kā vietējās anestēzijas metode, tas ir, anestē bojājumu. Pateicoties tam, procedūru izmanto daudzās operācijās un manipulācijās ar tūpli, krustu kaula, coccyx un iegurņa ievainojumiem.
Norādes uz procedūru
Galvenā norāde par presakrālās blokādes lietošanu ir stipru sāpju mazināšana. Procedūras mērķis ir mazināt akūtas sāpes coccyx un krustu.
Tehnikas pamatā ir īslaicīga nervu signālu bloķēšana noteiktā apgabalā. Anestēzijas līdzeklis bloķē hipogastriskos un sacrococcygeal nervu pinumus. Procedūra ātri novērš fiziskās un psihoemocionālās problēmas. [1]
Presakrālā blokāde ir indicēta šādos gadījumos:
- Akūti hemoroīdi.
- Tūpļa plaisas.
- Krustu kaula traumas.
- Prostatīts.
- Priapisms.
- Cistalģija.
- Coccygodynia.
- Priekšlaicīga ejakulācija.
- Traumas ekstremitātēs, iegurnī, krūtīs.
- Nieru un aknu kolikas.
- Dzemdību un ginekoloģiskās patoloģijas.
Blokādes pretsāpju efekts rodas uzreiz. Anestēzijas līdzeklis iekļūst gļotādā, bloķē apkārtējos nervu galus un iekaisuma fokusu. Arī procedūra samazina asinsvadu sienu caurlaidību, kavē patogēnās mikrofloras augšanu, samazina jutību pret alergēniem un mazina gludo muskuļu spazmas. [2]
Sagatavošana
Vietējie anestēzijas līdzekļi ietekmē nerva funkcionālo stāvokli, izjaucot tā uzbudināmību un vadītspēju. Nervā attīstās atgriezenisks tā saucamās parabiotiskās inhibīcijas process, kas novērš impulsu pāreju.
Tāpat kā pirms jebkuras medicīniskas procedūras, pirms presakrālās blokādes pacientam tiek veikta īpaša apmācība. Tas sastāv no tīrīšanas klizmas manipulācijas dienā. Ja blokāde tiek veikta stipru sāpju gadījumā, tad sagatavošanās nav nepieciešama. Arī ārsts jautā pacientam par kontrindikāciju klātbūtni zāļu anestēzijas lietošanā.
Tehnika presakrālā blokāde
Presakrālā blokāde ir anestēzijas injekcija vienā vai abās pusēs esošajā zonā pirmā un otrā sakrālā priekšgala priekšā.
Presakrālās blokādes veikšanas tehnika ietver:
- Pirms procedūras jāpārbauda pacienta alerģiskā vēsture.
- Stingra izkusušās aseptikas ievērošana.
- Pirms punkcijas adatas ievietošanas zonā tiek veikta intradermāla anestēzija.
- Blokādei izmantojiet garas adatas 10-20 cm, šļirces 10-20 ml.
- Adata tiek ievietota lēnām, lai nesabojātu nervus un asinsvadus.
- Pēc procedūras pacientam ieteicams gulēt 1-2 stundas.
Procedūra tiek veikta ārsta kabinetā proktoloģiskajā / ginekoloģiskajā krēslā vai uz dīvāna (pacients tiek noguldīts uz sāniem, ceļgalus velkot pie vēdera). [3]
Blokāde tiek veikta ar garu adatu, injicējot anestēziju 2 cm uz sāniem un ventrāli no cokola virsotnes pirmās un otrās sakrālās atveres virzienā. Adatas kustību kontrolē ar pirkstu caur pacienta taisnās zarnas. Pirms pirmā un otrā krustu ievada apmēram 50 ml 0,5% novokaīna šķīduma, maksimālā deva ir 150 ml 0,5% šķīduma.
Presakrālā novokaīna blokāde
Novokaīns ir vietējs anestēzijas līdzeklis. Zāles bloķē jutīgas nervu šķiedras un galus, nodrošinot anestēzijas efektu. Zāles ir plaši izmantojamas terapeitiskā veidā. Tā ievadīšana un absorbcija asinsritē uz ķermeni iedarbojas šādi:
- Samazina perifēro holīnerģisko sistēmu uzbudināmību.
- Samazina acetilholīna veidošanos.
- Samazina gludo muskuļu spazmas.
- Samazina smadzeņu garozas sirds muskuļa un motorisko zonu uzbudināmību.
- Toksiskas devas izraisa uztraukumu un centrālās nervu sistēmas paralīzi.
Presakrālā novokaīna blokāde ir paredzēta sāpju mazināšanai vai pilnīgai mazināšanai. Procedūra tiek veikta dažādām neiroloģiskām, ķirurģiskām un traumatoloģiskām patoloģijām.
Indikācijas blokādei:
- Ekstremitāšu traumas.
- Traumas iegurnim un krūtīm.
- Apsaldējumi.
- Nieru un aknu kolikas.
- Akūti hemoroīdi.
- Krustu kaula traumas.
- Dzemdību un ginekoloģiskās slimības un citas.
Nokļūstot organismā, novokaīns tiek ātri hidrolizēts, veidojot farmakoloģiski aktīvās vielas: dietilaminoetanolu un para-aminobenzoskābi. Zāles ir ātras un vienlaikus īslaicīgas darbības. Lai samazinātu tā absorbciju un paildzinātu darbību, veicot vietējo anestēziju, šķīdumam pievieno 0,1% adrenalīna hidrohlorīda šķīdumu (1 piliens uz 2-10 ml novokaīna). [4]
Ja zāles lieto vietējai anestēzijai, tad to daudzums un koncentrācija tieši ir atkarīga no operācijas rakstura, ievadīšanas veida un pacienta ķermeņa svara. Procedūra netiek veikta alerģiskas reakcijas pret novokaīnu, peritonītu, sistēmiskām infekcijām, termināla stāvokļa, grūtniecības laikā un pacientiem līdz 18 gadu vecumam.
Novokaīna blokādei ir sarežģīta ietekme gan uz centrālo nervu sistēmu, gan uz perifēro nervu sistēmu. Pateicoties tam, smadzeņu garoza tiek atbrīvota no spēcīgiem sāpju impulsiem. Spēcīgs kairinājums izzūd, tiek atjaunota nervu sistēmas refleksu-trofiskā funkcija. Blokādes rezultātā audu trofisms uzlabojas, un slimība iegūst labvēlīgu gaitu. [5]
Kontrindikācijas procedūrai
Pararektālā blokāde tiek novietota zonā, kas atrodas blakus / blakus sāpju fokusam, dažos gadījumos pašā fokusā. Neskatoties uz efektīvo pretsāpju efektu, procedūrai ir vairākas kontrindikācijas:
- Iekaisuma procesi uz ādas anestēzijas ievadīšanas zonā.
- Individuāla zāļu / vietējo anestēzijas līdzekļu nepanesamība.
- Sakļaut, gala stāvokļi.
- Patoloģijas, kas saistītas ar nervu galu apvalka (mielīna) iznīcināšanu.
- Audumu abscesa veidošanās.
- Pastāvīga hipotensija, aritmijas.
- Neoperējamu jaunveidojumu klātbūtne.
- Asiņošana.
- Peritonīts, septicēmija.
Procedūra tiek veikta poliklīnikā, tas ir, ar pilnīgu sterilitāti. Pirms blokādes veikšanas ārsts precizē, vai pacientam ir iepriekš minētās kontrindikācijas, un novērtē komplikāciju risku. [6]
Komplikācijas pēc procedūras
Pararektālās ārstēšanas blokāde ir zema traumatiska procedūra ar minimālu komplikāciju risku. Vairumā gadījumu problēmas rodas, ja tiek pārkāpti aseptikas un antiseptiķu noteikumi, izpildes tehnika un pacienta ķermeņa individuālās reakcijas.
Izšķir šādas komplikācijas:
- Subkutāns paraproctitis injekcijas vietās.
- Vietēja antiseptiska līdzekļa pārdozēšana un tā toksiskā ietekme uz ķermeni.
- Šķīduma ievadīšana asinsvadā (toksiskas iedarbības risks. Lai to novērstu, tiek norādīts aspirācijas tests).
- Dažādas anafilaktiskas reakcijas.
- Dziļu audu infekcija (infiltrāti, abscesi, flegmona).
- Asiņošana.
Komplikāciju risks ievērojami palielinās, ieviešot kombinētus risinājumus. Lai novērstu anafilaktiskas, toksiskas un citas reakcijas, jāņem vērā alerģiska anamnēze un jāņem vērā dažādu zāļu mijiedarbības iespēja.
Sekas pēc procedūras
Saskaņā ar medicīnisko statistiku sekas pēc presakrālās blokādes ir ārkārtīgi reti, taču jāatceras par to rašanās risku.
Pēcprocedurālās sekas ir sadalītas divās grupās:
1. Vietējais:
- Stipras sāpes.
- Pietūkums.
- Zilumi.
- Audu nekroze.
- Nespecifiski iekaisuma procesi.
2. Vispārīgi:
- Alerģiskas reakcijas (pazemināts asinsspiediens, tūska, nieze, izsitumi, elpošanas mazspēja).
- Toksisks (galvassāpes un reibonis, tahikardija, koma).
- Traumatisks (traucēta jutība, hematomas).
- Iekaisuma reakcijas.
Terapeitiskā blokāde ir ļoti efektīva sāpju mazināšanas metode, taču tikai ārstējošais ārsts var to izrakstīt un veikt. Ārsts, novērtējot pacienta stāvokli, iespējamo blokādes efektivitāti, iepazīstina ar tā ieviešanas tehniku un iezīmēm pēc procesuālā stāvokļa. [7]
Aprūpe pēc procedūras
Pararektālā blokāde tiek veikta ambulatori, izmantojot anestēzijas līdzekļus. Normālas veselības gadījumā pacients var tūlīt pēc procedūras atstāt slimnīcu un atgriezties pie ierastā dzīvesveida.
Ārkārtīgi reti pacienti sūdzas par vispārēju vājumu, reiboni un citiem sāpīgiem simptomiem. Šajā gadījumā pacients tiek atstāts slimnīcā, līdz vispārējā labklājība uzlabojas (tas neprasa vairāk nekā stundu).
Ja presakrālā blokāde tika veikta ķirurģiskas iejaukšanās nolūkā, pacientam var būt nepieciešama ilgāka novērošana un atbalstoša terapija. Šajā gadījumā pacients tiek informēts, ka vietējā anestēzija ilgst 1-1,5 stundas, pēc tam var rasties sāpes, kas izzūd nākamo vairāku stundu laikā.
Atsauksmes
Presakrālā blokāde ir plaši pārskatīta kā efektīvs vietējs sāpju mazinātājs. Šajā gadījumā procedūrai ir minimāla ietekme uz ķermeni, atšķirībā no vispārējās anestēzijas. Tas ir, atveseļošanās pēc blokādes neprasa piepūli, un komplikāciju risks ir minimāls.

