Raksta medicīnas eksperts
Jaunas publikācijas
Purulents perikardīts
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
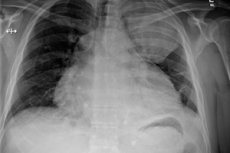
Iekaisuma procesiem perikardā — perikarda bursā — var būt dažādi izcelsmes un attīstības mehānismi, tie atšķiras ārstēšanas pieejās un prognozē. Tomēr strutainam perikardītam ir visnelabvēlīgākā gaita: daudzi šīs slimības gadījumi beidzas ar nāvi. Speciālisti uzskata, ka ir ārkārtīgi svarīgi savlaicīgi veikt operatīvus diagnostikas pasākumus ar turpmāku pārdomātu terapiju. [ 1 ]
Epidemioloģija
Strutains perikardīts ir reta slimība, kas rodas mazāk nekā 1% pacientu ar sirds problēmām. Saskaņā ar Rietumeiropas aplēsēm, patoloģiju visbiežāk provocē stafilokoki, streptokoki un pneimokoki. Starp saistītajiem bojājumiem bieži sastopama empiēma un pneimonija.
Pacientiem ar imūndeficītu vai pēc krūšu kurvja ķirurģiskas iejaukšanās vairumā gadījumu tiek izolēts Staphylococcus aureus (30%) un sēnīšu infekcija (20%). Anaerobās baktērijas var tikt izolētas no orofaringeālas zonas.
Infekcijas izraisītāji izplatās hematogēni, vai nu caur retrofaringālo zonu, sirds vārstiem, vai subdiafragmu.
Neisseria meninghitidis spēj ietekmēt perikardu, ierosinot ar imunitāti saistītu sterilu izsvīdumu vai tiešas infekcijas ceļā un attīstot strutainu reakciju.
Mikroskopiskais modelis pacientiem ar jatrogēnu un ar HIV saistītu imūnsupresiju var būt daudzveidīgāks un eksotiskāks.
Vispārīgi runājot, strutains perikardīts ir infekciozs (biežāk mikrobiāls) eksudatīvs perikarda iekaisums, kura attīstības laikā perikarda bursā uzkrājas eksudatīvs strutas. Strutains perikardīts vairumā gadījumu ir sekundāra slimība, kas rodas kā citu sirds un asinsvadu, elpošanas ceļu (pulmonoloģisku), gastroenteroloģisku un traumatisku patoloģiju komplikācija.
Starp citiem perikardīta veidiem, strutainais variants rodas aptuveni 8% gadījumu.
Līdz šim ir novērots zināms perikardīta kopējā skaita pieaugums un vienlaikus strutaino perikarda iekaisumu skaita samazināšanās.
Slimību raksturo slikta prognoze, ja netiek sniegta savlaicīga medicīniskā aprūpe, un diezgan laba prognoze, ja tiek uzsākta atbilstoša un savlaicīga ārstēšana.
Strutainu perikardītu pavada eksudatīvas strutas uzkrāšanās gan atsevišķā sinusā, gan visā perikarda dobumā. Vienlaikus eksudāta tilpums var būt atšķirīgs - no 100 līdz 1000 ml. Saslimt var jebkura vecuma un dzimuma pacienti. [ 2 ]
Cēloņi strutains perikardīts
Strutains perikardīts ir pārsvarā sekundāra slimība, kas attīstās, kad kāds infekcijas izraisītājs - no citiem infekcijas perēkļiem organismā - nonāk perikarda dobumā.
Daudzi vidē sastopami mikroorganismi var darboties kā infekcijas izraisītāji. Tās var būt baktērijas, spirohetas, riketsijas, patogēnās sēnītes, vienšūņi un vīrusi. Infekcijas izraisītāji var tieši bojāt perikardu vai izraisīt nelabvēlīgas izmaiņas imūnsistēmā, kas noved pie organisma aizsargsistēmas darbības traucējumiem.
Imūnsistēmas funkcionalitāti regulē endokrīnie un nervu mehānismi. Daudzi stresa faktori un citi patogēni faktori provocē imunitātes traucējumus, tādējādi vājinot aizsardzību pret infekcijas ietekmi. Tāpēc ļoti bieži strutains perikardīts attīstās uz psihoemocionālas pārslodzes, smaga stresa fona.
Organisma antipatogēnu aizsardzību pret infekcijas invāzijām veic divu veidu imunitāte:
- Iedzimto imunitāti nosaka ģenētisks (iedzimts) faktors;
- Iegūtā imunitāte veidojas dzīves procesa laikā.
Lielākajai daļai pacientu strutains process perikardā notiek plaušu iekaisuma, pleiras empiēmas, mediastinīta, plaušu vai subdiafragmas abscesa, endo un miokardīta fonā. Šādā situācijā patogēns iekļūst perikarda bursā no tuvumā esošajām anatomiskajām struktūrām.
Dažreiz infekcija izplatās no attāliem perēkļiem ar asinīm vai limfas plūsmu. To var novērot peritonīta vai osteomielīta, gripas un sepses, difterijas un tonzilīta, periodonta slimības un odontogēnas flegmonas, peritonsilāru vai mīksto audu abscesa gadījumā. Dažos gadījumos mikrobu infekcija pievienojas uz imunitātes samazināšanās fona vīrusu patoloģiju (vējbakas, gripa, masalas u. c.) dēļ: attīstās kokāls strutains perikardīts. [ 3 ], [ 4 ]
Strutaina procesa attīstība var būt perikarda punkcijas, sirds un krūšu kurvja ķirurģisku manipulāciju, sirds mehāniskas traumas komplikācija. Ir zināmi mikrobu iekaisuma gadījumi, ko izraisa aortas aneirisma, ļaundabīgs barības vada audzējs, sēnīšu slimības. [ 5 ]
Infekcijas izraisītāji, kas izraisa lielāko daļu strutaina perikardīta gadījumu:
- Koku flora, gram(-) mikroorganismi (Proteus, Pseudomonads, Klebsiella, Escherichia coli);
- Neisseria meningitidis (pacientiem ar meningītu);
- Sēnīšu flora un vienšūņi (daudz retāk nekā baktērijas).
Īpaši reti sastopami strutaina perikardīta izraisītāji:
- Mikrobu patogēni (legionellas, aktinobacilli, hemophilus influenzae, histoplazmozes un tularēmijas patogēni);
- Blastomikozes, amēbiāzes, aspergilozes, nokardiozes, kokcidiozes, kandidozes, toksoplazmozes nemikrobiālie patogēni.
Riska faktori
Strutains perikardīts ir reta slimība, kas galvenokārt skar cilvēkus, kuri iepriekš ir cietuši no perikarda patoloģijām vai kuriem ir novājināta imunitāte - piemēram, pēc ķīmijterapijas kursu veikšanas.
Papildu riska faktori var būt:
- Koronāro intervenciju anamnēze;
- Hemodialīze;
- Smaga imūnsistēmas aizsardzības nomākšana;
- Hronisks alkoholisms, narkomānija, smags stress;
- Pašārstēšanās ar antibiotikām;
- Krūškurvja traumas, plaušu slimības.
Iepriekš, pirms antibiotiku terapijas ieviešanas medicīnā, strutains perikardīts bieži sarežģīja tādas slimības kā pneimonija, endokardīts, meningīts un citas infekcijas-iekaisuma patoloģijas, tostarp osteomielīts, dermatīts un vidusauss iekaisums.
Ir svarīgi apzināties, ka faktori paši par sevi neizraisa strutainu perikardītu, bet gan būtiski veicina tā attīstību. Ir svarīgi apzināties šos faktorus, jo daudzi no tiem izraisa nelabvēlīgu blakusparādību attīstību, kas apdraud gan pacienta veselību, gan dzīvību.
Perikardīta smagums, tā simptomi un galīgais iznākums ir atkarīgs no vispārējā veselības stāvokļa, imūnās aizsardzības stāvokļa un konkrētās personas fizioloģijas īpatnībām. Cilvēki, kas ievēro veselīgu dzīvesveidu, ēd pareizi, ievēro higiēnas normas, daudz retāk saskaras ar tādu problēmu kā strutains perikardīts.
Nav noslēpums, ka bieža stresa situācija, alkohola un narkotiku lietošana, nepareizs uzturs un hronisku slimību klātbūtne maksimāli vājina cilvēka imunitāti, neļauj organismam pietiekami pretoties infekcijas ievazāšanai. Alkohols un narkotikas traucē nervu sistēmas normālu darbību, samazina tās aktivitāti, bloķē pamata dzīvības procesu plūsmu. Tā rezultātā tiek bojāti iekšējie orgāni, palielinās intoksikācija un organisms zaudē spēju sevi aizsargāt.
Vēl viena kopīga iezīme ir nekontrolēta, nepamatota un nepareiza antibiotiku lietošana, kas izraisa patogēno mikroorganismu "pieradumu" un labvēlīgās floras iznīcināšanu. Pašārstēšanās rezultātā ar antibakteriāliem līdzekļiem imūnsistēma zaudē spēju patstāvīgi un efektīvi cīnīties ar infekcijas invāziju, un strutainu procesu attīstības risks organismā palielinās vairākas reizes.
Lai novērstu patoloģijas rašanos, ir rūpīgi jāievēro personīgās un vispārējās higiēnas noteikumi un normas, jāatsakās no sliktiem ieradumiem, jāizvairās no stresa situācijām un traumām, savlaicīgi jāārstē visi infekcijas un iekaisuma procesi organismā, nevajag pašārstēties.
Bieži sastopamie riska faktori, kuriem jāpievērš uzmanība:
- Augsts holesterīna un triglicerīdu līmenis asinīs;
- Augsts asinsspiediens;
- Smēķēšana;
- Zema fiziskā aktivitāte;
- Liekais svars;
- Diabēts.
Papildu risks vienmēr pastāv cilvēkiem ar koronāro sirds slimību, īpaši smēķēšanas, aterosklerozes, hipertensijas, hipodinamijas, aptaukošanās, strauji vai pastāvīgi novājinātas imunitātes fonā. [ 6 ]
Pathogenesis
Strutaina perikardīta attīstību izraisa infekcijas izraisītāja iekļūšana perikarda telpā. Infekcija aktivizē strutaina eksudāta veidošanās procesus - izsvīdumu perikarda bursā. Patoloģija biežāk ir sekundāra - tas ir, tā attīstās citu infekcijas procesu dēļ organismā. Primārā slimība ir ļoti reta.
Speciālisti norāda uz pieciem galvenajiem strutaina perikardīta patogenētiskajiem mehānismiem:
- Infekcijas izraisītāji izplatās no tuvumā esošajām vietām - piemēram, lokalizējas krūtīs.
- Infekcija izplatās hematogēni – ar asinsriti nokļūst perikardā.
- Infekcija infiltrējas no sirds muskuļa - piemēram, miokardīts var izraisīt strutaina perikardīta attīstību.
- Ķirurģiskas iejaukšanās sirdī un asinsvados, iespiešanās traumas (brūces) veicina infekcijas izraisītāju iekļūšanu tieši perikardā vai tuvumā esošajās struktūrās.
- Infekcija no diafragmas nonāk subdiafragmā un perikardā.
Pneimokoku floras izplatīšanās parasti notiek no elpošanas orgāniem, bet Staphylococcus aureus biežāk migrē pa hematogēnu ceļu.
Strutaina perikardīta patomorfoloģija ietver fibrinozu, serozu un strutaini iekaisušu stadiju. Mērens izsvīdums neietekmē perikarda lokšņu sūkšanas spēju, tāpēc šajā stadijā tiek atzīmēts tikai mezotēlija apsārtums, tūska un lobīšanās, kā arī fibrīna nogulsnēšanās starp perikarda loksnēm. Starp epikardu un perikardu fibrīna pavedienu klātbūtne rada tā sauktās "matainās" sirds efektu.
Intensīvus izsvīduma procesus perikarda bursā vispirms pavada eksudāta uzkrāšanās, kurā ir fibrīna šķiedras, eksotēts mezotēlijs un asins šūnas. Infekcijai iekļūstot perikarda bursā, eksudāts kļūst strutains: sastāvā parādās patogēni, vienšūņi, sēnīšu infekcija utt.
Strutu veidošanās un tālākas rētošanās stadijā var notikt rētu pārkaulošanās un pārkaulošanās, kas būtiski pasliktina sirds darbību. Rētošanās procesi var izplatīties ne tikai uz epikarda un perikarda slāņiem, bet arī iesaistīt endokardu. Cieš sirds kontrakciju spēks un amplitūda, un galveno slodzi uzņemas starpkambaru starpsiena: attīstās konstriktīvs perikardīts. [ 7 ]
Simptomi strutains perikardīts
Strutains perikardīts sākas akūti, ar drudzi un drebuļiem, elpas trūkumu. Slimību bieži ievada tonsilīts, plaušu iekaisums, kā arī destruktīvas izmaiņas plaušās, sepse utt. Bieži vien ir sāpes sirdī, dzirdami perikarda trokšņi. Diezgan ātri attīstās komplikācijas (svarīgi tās nepalaist garām): strutains mediastinīts, pleiras empiēma. Komplikāciju pievienošanās dramatiski palielina nāves iespējamību pat ar antibiotiku terapiju. Pacienta nāves cēlonis bieži vien ir:
- Sirds tamponāde;
- Konstriktīvās izmaiņas;
- Ķermeņa intoksikācija.
Ja pamatslimība (pamatcēlonis) ir ārstēta ar antibiotikām, strutains perikardīts var sākties neskaidri, izdzēsti, padarot to daudz grūtāk atklājamu.
Galvenā perikardīta pazīme kopumā ir stipras intratorakālas sāpes un klepus. Attēls nav specifisks, tāpēc jāpievērš uzmanība arī citiem iespējamiem simptomiem - piemēram, pacientam kļūst nedaudz vieglāk, ja viņš noliec rumpi uz priekšu. Turklāt var būt:
- Elpas trūkums, arī miera stāvoklī;
- Diskomforta sajūta kreisajā ekstremitātē, plecā, lāpstiņā, kaklā;
- Paaugstināts sāpju sindroms ar dziļu ieelpu vai izelpu.
Attīstoties strutainam iekaisuma procesam, paaugstinās drudzis. Svarīgi: drudzis uz cita, vienlaicīga infekcijas procesa fona var novērst uzmanību un maskēt strutainu perikardītu. Tāpēc diagnoze jāpieiet pēc iespējas rūpīgāk.
Galvenās klīniskās izpausmes tiek uzskatītas par šādām:
- Paaugstināts drudzis;
- Smaga elpošana;
- Intratorakāla rakstura sāpes ar iespējamu "atsitienu" uz rumpja kreiso pusi (galvenokārt uz kreiso augšējo ekstremitāti vai lāpstiņu);
- Pulsa paradoksālums;
- Palielinātas aknas;
- Paaugstināts centrālais venozais spiediens;
- Palielināta šķidruma uzkrāšanās vēdera dobumā;
- Auskultācija: perikarda berzes trokšņi.
Liela daļa pacientu ziņo par drudzi un febrilu stāvokli, un daudziem ir apgrūtināta elpošana. Sāpes krūtīs ir aptuveni katram otrajam pacientam, un paradoksāls pulss un paaugstināts centrālais venozais spiediens tiek konstatēts trim līdz četriem no desmit pacientiem.
Klīnisko simptomātiku var papildināt ar vienlaicīgu infekcijas patoloģiju ainu, jo īpaši:
- Pneimonija (īpaši pneimokoku pneimonija);
- Vidējais vidusauss iekaisums;
- Dermatoloģiskas infekcijas;
- Meningīts (galvenokārt meningokoku);
- Osteomielīts (stafilokoku);
- Subdiafragmas abscesi.
Pirmās pazīmes
Strutainam perikardītam visbiežāk ir akūta, smaga gaita, ko pavada izteikta intoksikācija, smags drudzis, gaidāmas sirds tamponādes pazīmes akūtā vai subakūtā formā.
Strutainā patoloģijas variācija bieži rodas sirds traumas rezultātā, eksudatīvām strutām uzkrājoties perikarda bursā. Šādā situācijā pacients var izdzīvot tikai pateicoties savlaicīgai diagnostikai un ķirurģiskai iejaukšanās. Jo ātrāk attīstās strutains iekaisums, jo sliktāka ir pacienta prognoze.
Akūta patoloģijas forma sākas ar temperatūras paaugstināšanos un sāpošu sāpju parādīšanos sirds augšdaļā vai krūšu kaula apakšējā trešdaļā. Dažreiz šādas sāpes ir asas, atgādinot miokarda infarktu vai pleirītu. Iespējama apstarošana uz kreiso ekstremitāti, plecu vai kaklu, kā arī epigastrijas apgabalu.
Dažiem pacientiem sāpes nav ļoti izteiktas, bet izpaužas kā smags diskomforts, smaguma sajūta un spiediens krūtīs. Elpošana kļūst ļoti apgrūtināta, ejot vai stāvot. Neliels elpas trūkuma atvieglojums rodas, ja pacients apsēžas un nedaudz noliecas uz priekšu.
Strutām spiežot uz augšējiem elpošanas ceļiem, rodas sauss klepus diafragmas nerva kairinājuma dēļ. Dažiem pacientiem rodas refleksa vemšana.
Palielinoties strutainā eksudāta apjomam, kas uzkrājas perikarda bursā, attīstās sirds tamponāde. Komplikāciju pavada kreisā kambara asinsapgādes traucējumi un līdz ar to lielā asinsrites loka nepietiekamība. Problēma izpaužas kā tūskas attīstība, kakla vēnu pietūkums, šķidruma uzkrāšanās vēdera dobumā, aknu palielināšanās.
Vienlaikus vai neilgi pirms tam sāk paaugstināties temperatūra. Sākumā tā ir subfebrīla – aptuveni 37,5°C, tad attīstās drudzis. Pulss ir paradoksāls (ieelpojot samazinās), pazeminās asinsspiediens.
Pazīmes, kas raksturīgas lielākajai daļai pacientu ar strutainu perikardītu:
- Drudžains drudzis ar briesmīgiem drebuļiem;
- Smaga vājuma sajūta, pēkšņs enerģijas zudums;
- Stipra svīšana;
- Apetītes zudums.
Sirdsdarbības traucējumu gadījumā parādās ekstremitāšu zilums, elpas trūkums, sirdsklauves, smaguma sajūta un sāpes sirdī. Attēls bieži atgādina stenokardijas lēkmi.
Tuvējo struktūru saspiešanu pavada dzemdes kakla vēnu asinsvadu pietūkums, klepus, rīšanas traucējumi.
Izmeklēšanā atklājas paplašināta sirds neasuma zona no visām pusēm, asinsvadu saišķa palielināšanās II starpribu telpā, izmaiņas sirds konfigurācijā.
Auskultācijas laikā sirds toņi ir apslāpēti, iespējams "galopa" ritms un aritmijas, tiek atzīmēti bronhofonija un bronhu elpošanas toņi.
Perkusija atklāj neasu skaņu, kas samazinās, ja pacients noliecas uz priekšu.
Ja savlaicīga aprūpe netiek sniegta, strutains perikardīts pārvēršas fibrozā vai adhezīvā variantā, kam nepieciešama perikardektomija. [ 8 ]
Posmi
Mūsdienu medicīniskajā klasifikācijā perikardīts progresē šādos posmos:
- Fibrotiskā stadija (eksudāts uzkrājas relatīvi nelielā daudzumā, starp perikarda loksnēm ir manāma fibrīna nogulsnēšanās, un perikarda sūkšanas spēja ir saglabāta);
- Serozā stadija (eksudāts uzkrājas intensīvāk, satur mezotēlija elementus, asins šūnas un fibrīna pārslas);
- Strutaina stadija (eksudātā ir infekcijas izraisītāji, var būt kalcifikācijas procesi, rētas, kas ierobežo sirds saraušanās funkciju).
Iekaisuma process sākas viscerālajā daļā pie orgāna pamatnes. Neliels daudzums eksudāta tiek absorbēts asinsrites sistēmā, sākas fibrīna nogulsnēšanās uz perikarda slāņiem. Pakāpeniski iekaisuma reakcija aptver visu perikardu, šķidruma atpakaļsūkšanās ir apgrūtināta. Sāk uzkrāties eksudāts. Pievienojas infekcija, ko pavada drudzis un organisma intoksikācijas pazīmes. [ 9 ]
Veidlapas
- Efūzīvs, šķidrs, eksudatīvs perikardīta veids.
Iekaisuma procesa laikā perikarda dobumā uzkrājas eksudatīvs izdalījums. Ja par normu tiek uzskatīts no 15 līdz 50 ml šī šķidruma, tad ar patoloģiju šis tilpums palielinās līdz 0,5 litriem un vairāk. Rezultātā šķidrums rada spiedienu uz sirds struktūrām, pasliktinās tās darbība, rodas apgrūtināta elpošana, sāpes aiz krūšu kaula, paātrinās sirdsdarbība, samazinās asinsspiediens. Palielinās nāves varbūtība.
- Akūts perikardīts.
Akūta patoloģijas versija rodas infekcijas procesa, tostarp sepses, reimatisma, tuberkulozes, dēļ. Iekaisuma reakcija izplatās uz ārējām un iekšējām perikarda slāņiem. Sākumā slimība norit "sausā" veidā, pēc tam tā pārvēršas eksudatīvajā perikardītā.
- Hroniska forma.
Ja akūta perikarda patoloģija netiek savlaicīgi ārstēta, process pārvēršas hroniskā formā: perikarda loksnes sabiezē un pēc tam pielīp, salīp kopā. Paaugstinās temperatūra, pacienti sūdzas par stiprām intratorakālām sāpēm.
- Konstriktīvā forma.
Konstriktīvais variants darbojas kā akūtas eksudatīva perikardīta formas komplikācija. Patoloģija bieži rodas pacientiem ar nieru vai hematoloģiskām slimībām, tuberkulozi, reimatismu vai pēc iepriekšējiem ievainojumiem. Problēma slēpjas sirds bursas lokšņu adhēzijā (salīmēšanā), kas negatīvi ietekmē dzīvībai svarīgā orgāna darbību. Perikards sabiezē, tajā uzkrājas kalcija sāļi, sākas kalcifikācijas procesi: veidojas specifiska "čaulas sirds".
- Traumatiska forma.
Krūškurvja traumas sirds apvidū (strupi, caururbjoši, šāviena u. c.) var izraisīt traumatiskas iekaisuma formas attīstību. Simptomi ir klasiski: sāpes sirdī, elpas trūkums.
- Strutaina forma.
Bieži vien strutains perikardīts rodas kā sirds operācijas vai pēctraumatiska iekaisuma komplikācija, taču lielākajā daļā gadījumu "vaininieks" ir infekcija - īpaši plaši izplatītais Staphylococcus aureus. Patoloģiju pavada eksudatīvu strutu uzkrāšanās perikarda bursā. Pacientam rodas intoksikācijas pazīmes, parādās drudzis un aizdusa, diezgan stipras sāpes sirdī.
- Nespecifiska forma.
Sausā tipa patoloģiskais process attīstās alerģiskas vai infekciozas reakcijas rezultātā un norit pārmaiņus recidīvu un remisiju veidā. Recidīvu laikā pacientam ir paaugstināta temperatūra, sāpes sirdī un perikarda berzes trokšņi.
- Fibrīna forma.
Fibrīnā jeb sausā patoloģijas forma ir raksturīgāka bērnībai un bieži attīstās pacientiem, kas cieš no reimatisma. Slimības būtība ir pilnīga eksudāta izzušana no sirds bursas, kas ievērojami sarežģī tās darbu. Problēmu pavada stipras durošas un smeldzošas sāpes, apgrūtināta elpošana.
Pēc eksudatīvā izsvīduma rakstura perikarda iekaisums var būt serozs, fibrīns, strutains un jaukts - piemēram, strutains-fibrīns vai serozs-strutains.
Strutains-fibrotisks perikardīts izpaužas kā eksudāta kondensācija ar strutainu kabatu veidošanos.
Savukārt serozi strutains perikardīts ir pārejošs stāvoklis, kad serozais eksudāts pakāpeniski pārvēršas strutainā šķidrumā, un dzidrais izsvīdums kļūst duļķaināks: attīstās strutains iekaisums. [ 10 ]
Komplikācijas un sekas
Ar savlaicīgu iejaukšanos strutainu perikardītu var veiksmīgi ārstēt. Ja ārstēšana netiek atlikta, strutains iekaisums pāriet bez komplikācijām un negatīvi neietekmē organisma funkcionalitāti un dzīves kvalitāti.
Neatgriezeniskas izmaiņas orgānā un dažādas komplikācijas rodas, ja pacients meklē medicīnisko palīdzību novēloti, kā arī hronisku koronāro un citu patoloģiju klātbūtnē.
Kāds strutains perikardīts var izraisīt:
- Sirds tamponādei (perikarda bursa piepildās ar strutas, sirds tiek saspiesta līdz pilnīgai tās darbības pārtraukšanai);
- Citu slāņu - endokarda, miokarda - iekaisumam;
- Fibrotiskam perikarda sabiezējumam un sekojošam koronāro funkciju traucējumam;
- Sirds mazspēja, ko pavada intensīva asinsrites mazspēja, kas ietekmē visus orgānus un sistēmas;
- Līdz septiskām komplikācijām.
Sirds tamponāde attīstās liela daudzuma strutu uzkrāšanās rezultātā perikarda telpā un paaugstināta spiediena rezultātā bursā. Tas izraisa sirds saspiešanu un asinsrites kolapsu samazinātas sirds izsviedes un sistēmiskas venozas stāzes dēļ. Tamponāde attīstās ātri vai pakāpeniski atkarībā no eksudāta uzkrāšanās ātruma. Komplikācijas klīniskā aina variē no apgrūtinātas elpošanas un perifēras tūskas parādīšanās līdz asinsrites kolapsa attīstībai. Agrīnas pazīmes ir sirdsklauves, smagas elpošanas problēmas, tūska, paaugstināts venozais spiediens un izspiedušās jūga vēnas, kā arī paplašinātas relatīvas sirdsdarbības neasuma robežas. Asinsspiediens var pazemināties līdz kolaptoīdam stāvoklim.
Pakāpeniski sākoties tamponādei, pievērsiet uzmanību labā kambara deficīta, aknu palielināšanās, ascīta un pleiras izsvīduma simptomiem, kā arī pulsa paradoksālajai reakcijai (ieelpojot izteikts sistoliskā asinsspiediena pazeminājums – vairāk nekā 10 mm Hg). [ 11 ]
Diagnostika strutains perikardīts
Standarta diagnoze ietver pacienta apskati, interviju, klausīšanos un perkusiju. Starp laboratorijas metodēm vadošās ir šādas:
- Vispārēja asins analīze, lai noteiktu leikocītu līmeni un sedimentāciju;
- C-reaktīvā proteīna rādītājs;
- Troponīna un kreatīnkināzes (sirds specifisko olbaltumvielu un enzīmu) novērtēšana.
Asins analīzes uzrāda paaugstinātu eritrocītu sedimentācijas ātrumu un leikocitozi, leikocītu formula ir nobīdījusies pa kreisi, plazmā ir paaugstināts α-globulīna, fibrinogēna un haptoglobīna līmenis.
Instrumentālā diagnostika parasti tiek veikta, izmantojot šādas metodes:
- Elektrokardiogrāfija;
- Ehokardiogrāfija;
- Krūškurvja orgānu rentgenogrāfijas pārskatīšana;
- Dažreiz tiek veikta datortomogrāfija vai magnētiskās rezonanses attēlveidošana.
Rentgenogrammas atklāj šādas novirzes:
- Sirds kontūru paplašināšanās;
- Akūta kardiopulmonāla leņķa pārveidošana par neasu;
- Sirds vidukļa līnijas zudums;
- Straujš sirds kontūru pulsācijas amplitūdas samazinājums (līdz pilnīgam zudumam, saglabājot lielo asinsvadu pulsāciju).
Elektrokardiogrammā ir novērojama QRS kompleksa un T-zoba spriegumu samazināšanās.
Visinformatīvākā ir ehokardiogrāfija. Pētījums palīdz novērtēt eksudāta raksturu un apjomu, noteikt kalcija nogulsnes.
Intraperikardiālajam šķidrumam ir strutains raksturs, olbaltumvielas ir lielā daudzumā, leikocītu līmenis izsvīdumā pārsniedz 10 000/ml (galvenokārt makrofāgi un granulocīti). Adenozīna deamināzes līmenis nav paaugstināts.
Lai noteiktu eksudatīvās izplatības lielumu un apjomu, tiek izmantota datortomogrāfija un magnētiskās rezonanses attēlveidošana.
Perikardiocentēze tiek veikta apstiprināta strutaina perikardīta gadījumā.
Ja ir aizdomas par tuberkulozu strutaina iekaisuma izcelsmi perikardā, tieši pārbauda perikarda eksudātu. Mycobacterium tuberculosis var noteikt ar uztriepes, kultivēšanas un histoloģijas palīdzību. [ 12 ]
Diferenciālā diagnoze
Diferenciālā diagnoze tiek veikta ar dažādiem iekaisuma perikarda procesiem, kā arī ar neiekaisīgas etioloģijas patoloģijām( hidroperikards, hemoperikards, hiloperikards). Diferenciācija tiek veikta ar izslēgšanu, pamatojoties uz vispārējo diagnostikas pasākumu rezultātiem.
Uzmanība tiek pievērsta citu kardiomegāliju iespējamībai:
- Kardiomiopātijas;
- Izolēts miokardīts;
- Dažu iedzimtu sirds defektu gadījumā;
- Augšējās dobās vēnas sindroms mediastīna audzēja procesos;
- Kreisās puses pleiras izsvīdums (izsvīduma tilpums mainās elpošanas laikā, tiek konstatēts aizmugurē no kreisā kambara un vienlaikus nav tā priekšā, neuzkrājas aizmugurē no kreisā atriuma);
- Kardiopātija aknu cirozes dēļ.
Diferenciāldiagnoze tiek veikta, ņemot vērā simptomātiskās pazīmes, iesaistot laboratorijas diagnostikas procedūras un attēldiagnostikas pētījumus.
Sākotnējai tamponādei nepieciešama papildu diagnostika.
Ja perikarda bursā uzkrājas neiekaisīgs eksudāts, var būt eksudatīvs perikardīts. Tas jāņem vērā, nosakot diagnozi un nozīmējot ārstēšanu. Tādējādi tiek uzraudzīta šādu stāvokļu attīstības iespējamība:
- Hidroperikards - liela daudzuma fibrīna nesaturoša perikarda eksudāta (t. s. transudāta) uzkrāšanās sirds bursā. Problēma var rasties smagas labā kambara mazspējas gadījumā, un to pavada perifēra tūska, ascīts un pleiras eksudāts. Nav sāpju krūtīs, perikarda berzes trokšņa vai EKG izmaiņu, kas raksturīgas perikardītam.
- Hemoperikards - asiņu uzkrāšanās perikarda telpā, piemēram, brūces vai traumas gadījumā pēc sirds operācijas. Traucējuma gadījumā nepieciešama steidzama perikardiocentēze.
- Hiloperikards - rodas, kad perikarda telpa ir apvienota ar krūšu kurvja limfvadu. Tas var rasties traumas, iedzimta defekta dēļ vai kā mediastinālas limfangiomas, hamartomas u.c. komplikācija.
Profilakse
Strutaina perikardīta profilakse sastāv no vispārēja rakstura pasākumu kopuma, jo nav izstrādāti īpaši preventīvie pasākumi.
Pirmkārt, ir nepieciešams savlaicīgi ārstēt jebkādus infekcijas-iekaisuma procesus organismā, negaidot problēmas saasināšanos un infekcijas izraisītāju izplatīšanos visā organismā.
Ieteicams mēreni vingrot, vadīt aktīvu dzīvesveidu, doties garās pastaigās svaigā gaisā, peldēties un braukt ar velosipēdu, doties pārgājienos. Gandrīz jebkura fiziskā aktivitāte, kas cilvēkam sagādā prieku un mazina nervu spriedzi, ir apsveicama.
Ir lietderīgi pierast pie sacietēšanas procedūrām: lielisku atjaunojošu efektu sniedz kontrasta duša vai aplaistīšanās, staigāšana basām kājām pa zāli, ūdeni vai sniegu, mitra berzēšana un ietīšana.
Nedrīkst aizmirst par pietiekamu atpūtu. Pietiekams miega ilgums veselam cilvēkam ir vismaz 8 stundas (optimāli 9 stundas) dienā. Dažiem īpaši aktīviem cilvēkiem nevajadzētu aizmirst par iespēju atpūsties dienas laikā.
Uzturam ir svarīga loma daudzu slimību, tostarp perikardīta, veidošanā. Jau sen ir zināms, ka regulāra taukainas, sāļas, pikantas pārtikas lietošana negatīvi ietekmē sirds un asinsvadu sistēmu: cilvēkam attīstās aptaukošanās, pasliktinās asinsvadu elastība, tiek traucēta asinsrite, rodas problēmas ar asinsspiedienu. Turklāt liels sāls daudzums uzturā negatīvi ietekmē nieru darbību, kā rezultātā rodas tūska, un sirds piedzīvo nevajadzīgu slodzi. Tāpat nevēlama ir regulāra stipras tējas un kafijas, alkoholisko dzērienu lietošana.
Specifiski profilakses pasākumi infekcijas-iekaisuma procesu un imūnsupresijas klātbūtnē jāapspriež ar ārstējošo ārstu - kardiologu, internistu, infekcijas slimību speciālistu, reimatologu, imunologu. Ignorēt profilakses pasākumus nedrīkst ignorēt, jo jebkuru problēmu ir vieglāk novērst. Nekādā gadījumā nedrīkst lietot antibiotikas "profilaksei". Jebkura antibiotiku terapijas izrakstīšana jāveic medicīnas speciālistam, pamatojoties uz esošajām indikācijām.
Prognoze
Strutainam perikardītam nepieciešama steidzama medicīniska iejaukšanās un pastāvīga pacienta uzraudzība. Bez savlaicīgas un atbilstošas ārstēšanas ir letāls iznākums. Ja patoloģija tiek laikus atpazīta un tiek veiktas visas nepieciešamās terapeitiskās manipulācijas, tad 85% pacientu atveseļojas bez nelabvēlīgu ilgtermiņa seku attīstības. Intravenoza antibiotiku terapija jāsāk empīriski pat pirms diagnostiskās bakterioloģiskās informācijas iegūšanas brīža. Vēl viens īpaši svarīgs solis papildus antibiotiku terapijai ir drenāžas izmantošana. Eksudatīvās strutas drenējas un bieži vien ātri uzkrājas. Lai novērstu eksudāta drenāžu, tiek izmantota intraperikardiāla trombolīze: šī medikamentozā terapija tiek izmantota līdz galīgā lēmuma pieņemšanai par ķirurģisku iejaukšanos. Dažos gadījumos ir piemērota subatslēgas kaula perikardiostomija un kavitāra perikarda skalošana. Šīs procedūras ļauj pilnīgāk izvadīt strutas.
Kompetentas ārstēšanas trūkums ir letāla iznākuma garantija pacientam ar strutainu slimības formu: pacienta nāve iestājas pieaugošas intoksikācijas un sirds tamponādes attīstības rezultātā. Ar atbilstošu un savlaicīgu medikamentozu ārstēšanu labvēlīga iznākuma iespējamība ievērojami palielinās. Kompleksa terapija, ko veic kvalificēti speciālisti specializētā kardioloģijas nodaļā vai klīnikā, palīdz samazināt mirstību līdz 10-15%.
Pārnēsāts un pat veiksmīgi ārstēts strutains perikardīts ir norāde uz turpmāku reģistrāciju pie kardioloģijas vai sirds ķirurģijas speciālista.

