Raksta medicīnas eksperts
Jaunas publikācijas
Žultspūšļa žultspūšļa dūņas
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Žultspūšļa nogulsnes (jeb žults nogulsnes) ir stāvoklis, kad žults žultspūslī vai žultsvados kļūst biezāka un mazāk šķidra. Tas var notikt dažādu faktoru dēļ un var būt žultsakmeņu veidošanās priekšvēstnesis. Atšķirībā no žultsakmeņiem, žults nogulsnes ne vienmēr sastāv no cietiem veidojumiem un var būt šķidrākas.
Cēloņi žultspūšļa dūņas
Žults nogulsnes parasti rodas žults sastāva un tās ķīmisko komponentu izmaiņu dēļ. Žults nogulšņu veidošanos var veicināt šādi faktori:
- Paaugstināts holesterīna līmenis: Viens no galvenajiem faktoriem, kas veicina žults nogulšņu veidošanos, ir paaugstināts holesterīna līmenis žultī. Tas var notikt dažādu iemeslu dēļ, tostarp neregulāru ēšanas paradumu, holesterīna metabolisma traucējumu vai iedzimtu faktoru dēļ.
- Samazināts žults sāļu daudzums: žults sāļiem ir nozīme žults šķidruma uzturēšanā. Samazināts žults sāļu daudzums var veicināt žults nogulšņu veidošanos.
- Samazināta žultspūšļa kustība: Palēnināta žultspūšļa kustība var izraisīt žults stāzi, kas veicina dūņu veidošanos.
- Grūtniecība: Sievietēm grūtniecības laikā var rasties hormonu līmeņa izmaiņas, kas var ietekmēt žults sastāvu un veicināt žults nogulšņu veidošanos.
- Ilgstoša badošanās un slikts uzturs: ilgi periodi starp ēdienreizēm un slikts uzturs, tostarp uztura šķiedrvielu trūkums, var veicināt žults nogulšņu veidošanos.
- Medikamenti: Daži medikamenti var ietekmēt žults sastāvu un veicināt žults nogulšņu veidošanos.
- Medicīniskie stāvokļi: Daži veselības stāvokļi, piemēram, diabēts un ciroze, var palielināt žults nogulšņu risku.
- Pēkšņs svara zudums: Pēkšņs svara zudums, tostarp straujš svara zudums, var veicināt žults nogulšņu veidošanos.
Pathogenesis
Žults nogulšņu patoģenēze ir saistīta ar žults sastāva un īpašību izmaiņām, kas var izraisīt nogulšņu un nogulšņu veidošanos žultspūslī vai žultsvados. Žults nogulšņu attīstības cēloņi un mehānismi var ietvert šādus faktorus:
- Iedzimti un ģenētiski faktori: Dažiem cilvēkiem var būt ģenētiska predispozīcija uz žults nogulsnēm. Piemēram, izmaiņas gēnos, kas saistīti ar holesterīna vai žultsskābju metabolismu, var palielināt žults nogulšņu veidošanās risku.
- Žults nelīdzsvarotība: Žults satur dažādas sastāvdaļas, tostarp holesterīnu, žultsskābes, fosfolipīdus un bilirubīnu. Ja starp šīm sastāvdaļām ir nelīdzsvarotība, holesterīns un citas vielas var sākt uzkrāties un veidot nogulsnes.
- Paaugstināta holesterīna koncentrācija: paaugstināts holesterīna līmenis žultī var būt žults nogulšņu veidošanās riska faktors. Augsts holesterīna līmenis var veicināt holesterīna kristālu veidošanos.
- Samazināts žultsskābju daudzums: Žultsskābju deficīts vai izmaiņas žultsskābēs var ietekmēt holesterīna šķīdību un veicināt holesterīna nogulsnēšanos.
- Paaugstināta žults viskozitāte: Ja žults kļūst viskozāka, tā var veicināt nogulšņu veidošanos, jo tā ir mazāk kustīga un var vieglāk veidot nogulsnes.
- Diēta un dzīvesveids: Diēta, kas bagāta ar piesātinātajiem taukiem un nabadzīga ar šķiedrvielām, kā arī aptaukošanās un fizisko aktivitāšu trūkums var veicināt žults nogulšņu veidošanos.
Žultsceļu nogulsnes var būt asimptomātiskas un atklātas nejauši medicīnisko pārbaužu laikā, taču tās var būt arī žultsakmeņu attīstības un tādu komplikāciju kā holecistīts vai holelitiāze priekšvēstnesis. Ir svarīgi savlaicīgi apmeklēt ārstu, ja rodas ar žultsceļu nogulsnēm saistīti simptomi vai riski, lai saņemtu nepieciešamo diagnozi un ārstēšanu.
Simptomi žultspūšļa dūņas
Žults dūņu pazīmes var būt dažādas un var ietvert sekojošo:
- Sāpes un diskomforts vēderā: Pacienti var sūdzēties par sāpēm vai diskomfortu, parasti vēdera labajā augšējā kvadrantā, kas atbilst žultspūšļa atrašanās vietai.
- Dispepsija: Var rasties arī simptomi, kas saistīti ar kuņģa darbības traucējumiem, piemēram, grēmas, atraugas, slikta dūša un vemšana.
- Ilgstoši kuņģa-zarnu trakta simptomi: Pacientiem var būt ilgstoša vēdera uzpūšanās, gāzes un pilnuma sajūta kuņģī.
- Apetītes izmaiņas: samazināta apetīte vai svara zudums var būt žults nogulšņu sekas.
- Dzelte (ādas un sklēras dzeltēšana): dažos gadījumos žults nogulsnes var izraisīt žults pigmentu metabolisma traucējumus, kas var izraisīt ādas un sklēras (acu) dzelti.
- Tauku nesagremošana: Žultsceļu dūņas var traucēt normālu tauku gremošanu, kas var izpausties kā taukaini izkārnījumi (steatoreja) un tauku zudums izkārnījumos.
- Mīksta vai šķidra žults nogulšņu struktūra: Galvenā žults nogulšņu pazīme ir mīkstu vai šķidru nogulšņu klātbūtne žultspūslī, ko var noteikt ar ultraskaņu vai citām izmeklēšanas metodēm.
Ir svarīgi atzīmēt, ka žults nogulsnes dažiem cilvēkiem var būt asimptomātiskas un atklātas nejauši medicīnisko izmeklējumu laikā.
Žultsceļu dūņas bērniem
Žultsceļu nogulsnes var rasties arī bērniem. To cēloņi bērniem var būt līdzīgi kā pieaugušajiem, taču tie var ietvert arī specifiskus faktorus, kas saistīti ar bērnu ķermeni un uzturu. Šeit ir daži iespējamie žultsceļu nogulšņu cēloņi bērniem:
- Ģenētiskie faktori: Dažiem bērniem var būt predispozīcija žults nogulšņu veidošanās procesā ģenētisku traucējumu vai iedzimtu faktoru dēļ, kas ietekmē žults metabolismu.
- Uzturs: Bērniem uzturam var būt galvenā loma. Šķiedrvielu trūkums uzturā un neregulāras ēdienreizes var veicināt žults nogulšņu veidošanos.
- Mātes grūtniecība: ja mātēm ir bijusi sarežģīta grūtniecība vai hormonālas izmaiņas, tas var ietekmēt žults attīstību auglim un veicināt žults nogulšņu veidošanos jaundzimušajam.
- Bērnu slimības: Dažas slimības, piemēram, celiakija (slimība, kas saistīta ar glutēna nepanesību), var ietekmēt žults sastāvu un veicināt žults nogulšņu veidošanos.
- Medikamenti: Bērniem var būt veselības traucējumi, kas prasa lietot medikamentus, kas var ietekmēt žults sastāvu.
- Medicīniskās procedūras: Dažas medicīniskas procedūras, piemēram, ilgstoša choleretic zāļu lietošana vai žultspūšļa darbības traucējumi operācijas dēļ, var palielināt žults nogulšņu risku bērniem.
Ja Jūsu bērnam ir diagnosticēti žultsceļu nogulumi vai ir simptomi, kas var liecināt par šo stāvokli (piemēram, sāpes vēderā), ir svarīgi apmeklēt pediatru vai bērnu gastroenterologu. Ārsts veiks nepieciešamās pārbaudes un izstrādās ārstēšanas vai aprūpes plānu, kas ir atbilstošs Jūsu bērna vecumam un stāvoklim.
Posmi
Žults nogulsnēm var būt dažādas smaguma pakāpes, kas tiek noteiktas atkarībā no nogulšņu koncentrācijas žultī un citām īpašībām. Pastāv vispārpieņemta sistēma žults nogulšņu pakāpju klasificēšanai, pamatojoties uz holesterīna līmeni žultī. Šīs pakāpes ietver:
- Viegla pakāpe (1. pakāpe): Šajā gadījumā holesterīna koncentrācija žultī ir zema, un nogulsnes ir reta masa, kas var saturēt holesterīna kristālus. Viegla pakāpe parasti neizraisa nekādus simptomus un var būt nejauša atradne ultraskaņas izmeklējumā vai citās izmeklēšanas metodēs.
- Vidēja pakāpe (2. pakāpe): Šajā pakāpē holesterīna koncentrācija žultī ir augstāka un nogulsnes ir blīvākas. Nogulsnes var sastāvēt no lielākiem holesterīna akmeņiem vai recekļiem. Vidēja pakāpe var būt arī bez simptomiem, taču pastāv akmeņu veidošanās risks.
- Smaga pakāpe (3. pakāpe): Šajā žults nogulšņu pakāpē holesterīna koncentrācija žultī ir augsta, un nogulsnes ir blīvas. Nogulsnes var saturēt lielus akmeņus un tām var būt lielāka nosprostojumu veidošanās iespēja žultsvados un žultspūslī. Smagu pakāpi var pavadīt tādi simptomi kā sāpes vēdera augšdaļā, slikta dūša un vemšana.
Žults nogulšņu apjomu var noteikt, izmantojot ultrasonogrāfiju vai citas ārsta veiktas izmeklēšanas metodes.
Veidlapas
Žultsceļu dūņām var būt dažādi veidi atkarībā no to sastāva un īpašībām. Galvenie veidi ir:
- Holesterīns: Šis veids satur lielu daudzumu holesterīna un holesterīna kristālu. Tas parasti veidojas, ja holesterīna koncentrācija žultī ir pārāk augsta un žults ir piesātināta ar holesterīnu.
- Pigmentārs: pigmentāras žults nogulsnes veidojas, ja žultī ir liels daudzums pigmentu, piemēram, bilirubīna. Šāda veida nogulsnes var izraisīt dažādi faktori, tostarp asiņošanas traucējumi, bilirubīna metabolisma traucējumi vai citas slimības.
- Kombinēts: Šis veids ietver gan holesterīna, gan pigmenta komponentus. Tas var būt sarežģītāks pēc sastāva un īpašībām.
Katram no šiem žultsceļu un žultspūšļa nogulšņu veidiem var būt atšķirīga ietekme uz žultsceļiem un žultspūsli. Piemēram, holesterīna žults nogulsnes biežāk ir saistītas ar holesterīna metabolisma traucējumiem, savukārt pigmenta nogulsnes var būt saistītas ar asiņošanu vai citiem veselības traucējumiem.
Komplikācijas un sekas
Žultsceļu nogulsnes, lai arī nav tik nopietnas kā holelitiāze, tomēr var radīt zināmas briesmas un potenciāli izraisīt komplikācijas. Šeit ir daži veidi, kā žultsceļu nogulsnes var būt bīstamas:
- Žultsakmeņu veidošanās: sabiezinātas žults recekļi žults nogulsnēs var būt žultsakmeņu veidošanās avots. Šie akmeņi var izraisīt sāpes, bloķēt žultsvadus un izraisīt akūtu holecistītu (žultspūšļa iekaisumu).
- Akūts holecistīts: Žultsceļu nogulsnes var veicināt akūtu holecistītu, kas ir žultspūšļa iekaisums. Šis stāvoklis var izraisīt asas sāpes vēdera augšējā labajā kvadrantā, sliktu dūšu, vemšanu un citus nepatīkamus simptomus.
- Pankreatīts: Dažos gadījumos žults nogulsnes var izraisīt aizkuņģa dziedzera iekaisumu (pankreatītu), kas ir nopietns stāvoklis un var būt nepieciešama hospitalizācija un ārstēšana.
- Žultsvadu aizsprostojums: Žults recekļi vai akmeņi no žults nogulsnēm var aizsprostot žultsvadus, izraisot dzelti, niezi, urīna un izkārnījumu krāsas izmaiņas.
- Infekcijas: Baktērijas var uzkrāties žultsceļu smūtijā, palielinot urīnceļu infekciju, piemēram, holangīta, attīstības risku.
- Hronisks diskomforts un gremošanas traucējumi: Pat ja nav akūtu komplikāciju, žults nogulsnes var izraisīt hronisku diskomfortu, sliktu dūšu, vēdera uzpūšanos un citus gremošanas traucējumus.
Ir svarīgi atzīmēt, ka lielākajai daļai cilvēku ar žults nogulsnēm nerodas komplikācijas un viņi var veiksmīgi pārvaldīt šo stāvokli ar pareizu uzturu, dzīvesveidu un, ja nepieciešams, medicīnisko uzraudzību. Tomēr simptomu vai komplikāciju gadījumā ir svarīgi apmeklēt ārstu diagnozes noteikšanai un ārstēšanai.
Diagnostika žultspūšļa dūņas
Žultsceļu nogulšņu diagnosticēšana parasti ietver vairākas medicīniskas procedūras un testus, kas palīdz noteikt šī stāvokļa klātbūtni un apmēru. Šeit ir dažas no žultsceļu nogulšņu diagnosticēšanas pamatmetodēm:
- Ultraskaņas diagnostika (ultraskaņa): šī metode ir viena no visizplatītākajām un pieejamākajām žultsvadu diagnostikas metodēm. Ultraskaņa var vizualizēt žultspūsli un žultsvadus un noteikt nogulumu vai holesterīna akmeņu klātbūtni. Tā var palīdzēt ārstam noteikt žultsvadu apmēru un to ietekmi uz žultsceļiem.
- Datortomogrāfijas (DT) skenēšana: DT skenēšanu var izmantot, lai vēl vairāk vizualizētu žults ceļu un apstiprinātu žults dūņu diagnozi.
- Magnētiskās rezonanses holangiopankreatogrāfija (MRCPG): šī ir sarežģītāka un precīzāka procedūra, ko var izmantot, lai detalizēti vizualizētu žults ceļus un noteiktu žults dūņu apjomu.
- Kolonoskopija: dažos gadījumos, kad ir aizdomas par žults nogulsnēm un citas diagnostikas metodes nav informatīvas, var veikt kolonoskopiju, lai detalizētāk pārbaudītu žults ceļus.
- Klīniskās asins analīzes: Lai novērtētu aknu darbību un apstiprinātu iekaisuma vai infekcijas klātbūtni žults ceļā, var veikt vispārēju asins analīzi un bioķīmiskos testus.
- Citas metodes: Dažreiz atkarībā no klīniskās situācijas var izmantot citas metodes, piemēram, holangiogrāfija vai endoskopiskā ultrasonogrāfija (EUSD).
Žultspūšļa nogulšņu diagnoze bieži vien balstās uz dažādu izmeklējumu rezultātiem, tostarp vēdera dobuma magnētiskās rezonanses attēlveidošanu (MRI). MRI var būt noderīga metode žultspūšļa vizualizēšanai un nogulšņu klātbūtnes noteikšanai. Tomēr ir svarīgi atcerēties, ka diagnozes noteikšanai var izmantot arī precīzākas metodes, piemēram, holangiogrāfija vai žultspūšļa ultraskaņa (ultraskaņas holecistogrāfija).
Veicot MRI, lai noteiktu žults dūņas, ārsti var meklēt šādas pazīmes un izmaiņas:
- Blīvi nogulumi: MRI var parādīties blīvi nogulumi žultspūslī, kas var liecināt par dūņām.
- Žults tekstūras izmaiņas: žultspūslī ar žults nogulsnēm var būt neviendabīga tekstūra, ko var redzēt MRI.
- Palielināts žultspūšļa izmērs: Reaģējot uz dūņu klātbūtni un mēģinājumiem sarauties žultspūslī, žultspūslis var palielināties.
- Simptomi un saistītās pazīmes: Ārsts, veicot diagnozi, var novērtēt arī pacienta simptomus un klīniskās pazīmes, piemēram, sāpes vai diskomfortu vēdera rajonā.
Pēc MRI un citu nepieciešamo testu veikšanas ārsts var diagnosticēt žults nogulsnes un noteikt turpmāku ārstēšanas un uzraudzības plānu.
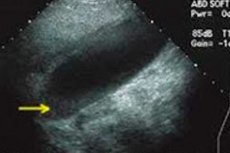
Žultsceļu dūņas (vai žultsceļu dūņas) ultraskaņas izmeklējumā (sonogrammā) var izskatīties šādi:
- Izskats: Ultraskaņas izmeklējumā žults nogulsnes parasti izskatās kā žults laukums, kas ir blīvs un mazāk dzidrs nekā apkārtējais šķidrums. Tās var būt redzamas žultspūslī vai žultsvados.
- Nogulsnes: Šajā blīvās žults zonā var būt nogulsnes, kas ultraskaņas attēlā var parādīties kā tumši plankumi vai ieslēgumi. Šīs nogulsnes var būt holesterīns, kalcijs vai jauktas.
- Izmērs un atrašanās vieta: Žultspūšļa dūņas var atšķirties pēc izmēra un atrašanās vietas žultspūslī vai žultsvados. Ultraskaņa ļauj ārstam noteikt šīs zonas izmēru, formu un atrašanās vietu.
- Simptomi: Ir svarīgi atzīmēt, ka žults nogulšņu klātbūtne ultraskaņas izmeklējumā ne vienmēr ir saistīta ar simptomiem. Dažiem pacientiem žults nogulsnes ultraskaņas izmeklējumā var tikt konstatētas nejauši un neradīt sāpes vai citus simptomus.
Diferenciālā diagnoze
Žultsceļu nogulšņu diferenciāldiagnoze ietver šī stāvokļa identificēšanu un citu iespējamo simptomu un izmaiņu cēloņu izslēgšanu, kas saistīti ar žultsceļiem un žultspūsli. Žultsceļu nogulšņu simptomi var būt līdzīgi citu žultsceļu slimību, piemēram, žultsakmeņu, holecistīta, pankreatīta un citu, simptomiem. Šeit ir dažas metodes, kas var palīdzēt žultsceļu nogulšņu diferenciāldiagnozē:
- Ultraskaņas diagnostika (ultraskaņa): Ar ultraskaņas palīdzību var noteikt nogulsnes vai akmeņus žultspūslī un žultsvados. Šī metode var novērtēt akmeņu lielumu un skaitu, kā arī noteikt, vai tiem ir pievienoti simptomi.
- Datortomogrāfija (DT): Var veikt DT skenēšanu, lai rūpīgāk aplūkotu žults ceļu un identificētu iespējamos šķēršļus, patoloģiskas izmaiņas vai citas problēmas.
- Magnētiskās rezonanses holangiogrāfija (MRCPG): šī ir sarežģītāka procedūra, kas ļauj detalizēti pārbaudīt žults ceļu un atklāt izmaiņas, kas saistītas ar žults nogulsnēm vai citām slimībām.
- Endoskopiskā retrogradā holangiopankreatogrāfija (ERCPG): šo invazīvo procedūras metodi var izmantot, lai detalizēti pārbaudītu žultsvadus un nepieciešamības gadījumā savāktu biopsijas paraugus.
- Klīniskās pārbaudes: Lai novērtētu enzīmu un bilirubīna līmeni, var veikt bioķīmiskus asins analīzes, kas var būt noderīgas diferenciāldiagnozē.
- Citas metodes: Dažos gadījumos diagnozes precizēšanai var izmantot citas metodes, piemēram, holangiogrāfija, endoskopiskā ultrasonogrāfija (EUSD) utt.
Ir svarīgi, lai žults dūņu diagnozi noteiktu pieredzējis ārsts, kurš ņem vērā visus klīniskos atklājumus, simptomus un testu rezultātus, lai noteiktu patieso slimības cēloni.
Kurš sazināties?
Profilakse
Žultspūšļa nogulšņu profilakses mērķis ir samazināt žultspūšļa nogulšņu veidošanās risku un uzturēt veselīgu žultsceļu sistēmu. Šeit ir daži ieteikumi:
- Veselīgs uzturs:
- Mērens tauku patēriņš: Izvairieties no pārmērīga tauku, īpaši piesātināto tauku un transtaukskābju, patēriņa, kas var veicināt akmeņu un nogulšņu veidošanos.
- Sadaliet maltītes: vienmērīgi sadaliet maltītes visas dienas garumā, lai novērstu ilgstošus badošanās periodus, kas var izraisīt žults nogulšņu veidošanos.
- Palielināt šķiedrvielu uzņemšanu: pārtikas produkti, kas bagāti ar šķiedrvielām (piemēram, dārzeņi, augļi, graudaugi), var veicināt normālu zarnu peristaltiku un žults veidošanos.
- Veselīga svara uzturēšana: Saglabājiet veselīgu svaru vai strādājiet, lai zaudētu lieko svaru, jo aptaukošanās var palielināt žultsceļu problēmu attīstības risku.
- Fiziskās aktivitātes: regulāras fiziskās aktivitātes palīdz uzturēt normālu zarnu peristaltiku un novērš žults stagnāciju. Centieties ievērot aktīvu dzīvesveidu.
- Dzeršanas režīms: Centieties dzert pietiekami daudz ūdens, lai uzturētu normālu urinācijas ritmu un atšķaidītu žulti.
- Mērena alkohola lietošana: ja lietojat alkoholu, dariet to mērenībā, jo pārmērīga alkohola lietošana var negatīvi ietekmēt žultsceļu sistēmu.
- Izvairieties no strauja svara zuduma: Izvairieties no ekstremālām diētām un stingriem kaloriju ierobežojumiem, kas var izraisīt strauju svara zudumu, jo tas var izraisīt akmeņu un nogulšņu veidošanos.
- Pareiza medicīnisko stāvokļu pārvaldība: ja Jums ir citi veselības traucējumi, piemēram, diabēts vai vielmaiņas sindroms, sekojiet tiem līdzi un ievērojiet ārsta ieteikumus.
- Regulāras medicīniskās pārbaudes: regulāri apmeklējiet ārstu un konsultējieties ar ārstu, lai laikus atklātu jebkādas izmaiņas žultsceļu stāvoklī.
Profilakse ietver veselīgu dzīvesveidu un pareizu uzturu. Ja Jums ir riska faktori vai nosliece uz žults nogulsnēm, konsultējieties ar savu ārstu par papildu piesardzības pasākumiem un ieteikumiem, pamatojoties uz Jūsu slimības vēsturi.
Prognoze
Žults nogulšņu prognoze ir atkarīga no vairākiem faktoriem, tostarp to īpašībām, simptomu klātbūtnes, ārstēšanas savlaicīguma un pacienta individuālajām īpašībām. Vairumā gadījumu žults nogulsnes pašas par sevi nav nopietna slimība un tās var veiksmīgi ārstēt. Ir svarīgi ievērot ārsta ieteikumus un stingri ievērot ārstēšanas un dzīvesveida vadlīnijas.
Šeit ir daži iespējamie scenāriji:
- Simptomu neesamība: Ja žults nogulsnes neizraisa simptomus vai komplikācijas, prognoze parasti ir laba. Pacients var turpināt dzīvot normālu dzīvi un viņam nav nepieciešama īpaša ārstēšana.
- Simptomi bez komplikācijām: Ja žults nogulsnes izraisa vieglus simptomus, piemēram, neregulāras sāpes vēderā vai diskomfortu pēc ēšanas, tās var veiksmīgi ārstēt ar uztura izmaiņām un, iespējams, medikamentozu terapiju. Prognoze parasti ir laba, un simptomi var uzlaboties ar pienācīgu aprūpi.
- Komplikācijas: Dažos gadījumos žults nogulsnes var izraisīt tādas komplikācijas kā žultspūšļa iekaisums (holecistīts) vai aizkuņģa dziedzera iekaisums (pankreatīts). Šādos gadījumos nepieciešama aktīvāka ārstēšana un medicīniskā uzraudzība. Pareizi un savlaicīgi ārstējot, prognoze var būt laba.
- Žultsakmeņu veidošanās: Žultsceļu nogulsnes var būt žultsakmeņu (holelitiāzes) veidošanās priekšnoteikums. Šajā gadījumā prognoze ir atkarīga no tā, kādas problēmas rada žultsakmeņi un vai tie ir jāizņem.
Ir svarīgi uzsvērt, ka žults nogulsnes un to komplikācijas var ārstēt ar medicīnisku aprūpi un ievērojot ārsta ieteikumus. Pacientiem regulāri jāapmeklē ārsts, jāievēro ārstēšanas ieteikumi un jāievēro veselīgs dzīvesveids, lai saglabātu labu prognozi.
Žultsceļu dūņas un armija
Militārā dienesta noteikumi un kritēriji dažādās valstīs un militārajās vienībās var atšķirties, kā arī katra indivīda specifiskās medicīniskās īpašības. Runājot par militāro dienestu žults nogulšņu klātbūtnē, ir svarīgi ņemt vērā šādus faktorus:
- Medicīniskā novērtēšana: Pirms iesaukšanas katrs jauniesauktais tiek medicīniski novērtēts, lai noteiktu viņa vai viņas veselības stāvokli un fizisko sagatavotību militārajam dienestam. Ārsts pārbaudīs un novērtēs, kā žults nogulsnes ietekmē veselību un sagatavotību militārajam dienestam.
- Simptomi un komplikācijas: Ja žults nogulsnes izraisa nopietnus simptomus vai komplikācijas, kas var traucēt militāro pienākumu veikšanu, tas var ietekmēt lēmumu par iesaukšanu armijā.
- Medicīnisks ieteikums: Ārsti, kas veic medicīniskās novērtēšanas, var sniegt ieteikumus par piemērotību militārajam dienestam. Ja ārsts atzīst, ka žults nogulsnes nopietni ietekmē veselību un piemērotību dienestam, tas var ietekmēt lēmumu par iesaukšanu vai dienesta pienākumu izpildi ierobežotā apjomā.
- Individuālie apstākļi: Lēmums par iesaistīšanos var būt atkarīgs arī no citiem individuāliem apstākļiem, piemēram, vecuma, izglītības, pieredzes un citiem faktoriem.
Ir svarīgi atcerēties, ka lēmumus par iesaukšanu militārajā dienestā un piemērotību tam pieņem ārsti un militārās iestādes, pamatojoties uz katra jauniesauktā īpašajām medicīniskajām īpašībām. Ja jums ir žults nogulsnes un jūs interesē militārās iesaukšanas jautājums, ieteicams apspriest šo jautājumu ar savas valsts medicīnas speciālistiem un militārajiem dienestiem, lai saņemtu konkrētu informāciju un padomu.

