Raksta medicīnas eksperts
Jaunas publikācijas
Organiski smadzeņu bojājumi
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Organisks smadzeņu bojājums (OBGD) ir plašs termins, kas aptver dažādus stāvokļus un slimības, kas var izraisīt strukturālas un funkcionālas izmaiņas smadzeņu audos un šūnās. Tas var rasties traumas, infekciju, audzēju, asinsvadu slimību, saindēšanās ar alkoholu vai narkotikām, deģeneratīvu smadzeņu slimību, iekaisuma procesu un citu patoloģisku stāvokļu rezultātā.
OPGM var izpausties ar dažādiem simptomiem atkarībā no konkrētā cēloņa un skartās smadzeņu zonas. Biežākie OPGM simptomi var būt:
- Kognitīvās grūtības: tas var ietvert atmiņu, koncentrēšanās spējas, analīzes un lēmumu pieņemšanas spējas.
- Kustību traucējumi: muskuļu spēka, koordinācijas un līdzsvara pavājināšanās.
- Runas traucējumi: grūtības izrunāt vārdus, saprast runu vai izteikt savas domas.
- Apziņas zudums: Dažos gadījumos var rasties samaņas zuduma vai krampju epizodes.
- Emocionālas un psiholoģiskas izmaiņas: iespējama depresija, aizkaitināmība, agresivitāte un citas emocionālas izmaiņas.
- Galvassāpes un citi fiziski simptomi: Galvassāpes, vājums, nejutīgums un citi fiziski simptomi var rasties atkarībā no smadzeņu bojājuma atrašanās vietas un rakstura.
OPGM ārstēšana ir atkarīga no smadzeņu bojājuma cēloņa un apjoma. Tā var ietvert zāļu terapiju, fizisko rehabilitāciju, psiholoģisko atbalstu un citus pasākumus simptomu mazināšanai un pacienta dzīves kvalitātes uzlabošanai. Ir svarīgi veikt plašu medicīnisko izmeklēšanu, lai precīzi noteiktu OPGM cēloni un izstrādātu individuālu ārstēšanas plānu.
Cēloņi organiski smadzeņu bojājumi
Organiskiem smadzeņu bojājumiem var būt dažādi cēloņi. Šie cēloņi var ietvert dažādas slimības, stāvokļus un riska faktorus, kas var izraisīt strukturālas un funkcionālas izmaiņas smadzeņu audos un šūnās. Tālāk ir minēti daži no visbiežāk sastopamajiem organisko smadzeņu bojājumu cēloņiem:
- Galvas traumas: sasitumi, smadzeņu satricinājumi, galvas traumas un cita veida traumas var bojāt smadzeņu audus un izraisīt organiskas izmaiņas.
- Infekcijas: Dažas infekcijas, piemēram, vīrusu encefalīts (smadzeņu iekaisums) un bakteriālas infekcijas, var izraisīt smadzeņu bojājumus.
- Smadzeņu audzēji: labdabīgi vai ļaundabīgi audzēji, kas attīstās smadzenēs, var radīt spiedienu uz apkārtējiem audiem un izraisīt organiskas izmaiņas.
- Asinsvadu sistēmas traucējumi: insulti, trombozes, embolijas un citas asinsvadu problēmas var traucēt asins piegādi smadzenēm un izraisīt išēmiskus vai hemorāģiskus bojājumus.
- Neirodeģeneratīvas slimības: tādas slimības kā Alcheimera slimība, Parkinsona slimība, Ganta slimība un citi neirodeģeneratīvi stāvokļi var izraisīt organiskas izmaiņas smadzenēs.
- Autoimūnas un iekaisuma slimības: Dažas autoimūnas un iekaisuma slimības, piemēram, multiplā skleroze, var izraisīt organiskus smadzeņu bojājumus.
- Toksiskas vielas un saindēšanās: Ilgstoša toksisku vielu, tostarp alkohola un narkotiku, iedarbība var negatīvi ietekmēt smadzenes.
- Ģenētiskie faktori: Daži ģenētiski traucējumi un mutācijas var būt saistītas ar organiskiem smadzeņu bojājumiem.
- Vecums: Novecošana var veicināt organiskas izmaiņas smadzenēs, piemēram, samazinātu smadzeņu masas tilpumu.
Ir svarīgi atzīmēt, ka katram atsevišķam organiskas smadzeņu bojājuma gadījumam var būt savi unikāli cēloņi un īpašības.
Simptomi organiski smadzeņu bojājumi
Organisko smadzeņu bojājumu simptomi var ietvert šādas izpausmes:
- Apziņas zudums: Viens no izteiktākajiem OPGM simptomiem ir samaņas zudums, kas var būt īslaicīgs (sinkope) vai ilgstošs (koma). Apziņas zudums var rasties asinsvadu anomāliju, galvas traumas vai citu iemeslu dēļ.
- Galvassāpes: OPGM var izpausties kā dažādas intensitātes un rakstura galvassāpes. Galvassāpes var būt migrēnas, hipertensijas, infekcijas vai citu iemeslu dēļ.
- Paralīze un vājums: OPGM var izraisīt kustību traucējumus, piemēram, paralīzi, ekstremitāšu vājumu vai kustību koordinācijas zudumu. Šie simptomi var rasties insulta vai citu asinsvadu slimību gadījumā.
- Krampji: Smadzeņu bojājumi var būt saistīti ar epilepsijas lēkmēm un krampjiem.
- Kognitīvie traucējumi: Smadzeņu bojājumi var izraisīt kognitīvus traucējumus, piemēram, atmiņas, uzmanības, koncentrēšanās, orientācijas un problēmu risināšanas traucējumus.
- Psihiskie simptomi: OPGM var pavadīt garīgā stāvokļa izmaiņas, piemēram, depresija, agresija, bezmiegs, murgi vai citi psihiski simptomi.
- Runas un afāzijas traucējumi: noteiktu smadzeņu apgabalu bojājumi var izraisīt runas traucējumus, tostarp afāziju (traucētu spēju runāt vai saprast runu).
- Sensoriski traucējumi: OPGM var izraisīt sensorisko funkciju zudumu vai izmaiņas, piemēram, ožas, dzirdes, redzes vai taustes zudumu.
- Kontroles disfunkcija: Smadzeņu struktūru bojājumi, kas kontrolē orgānu funkcijas (piemēram, elpošanu, sirdi), var izraisīt saistītus simptomus.
- Autonomās nervu sistēmas traucējumi: OPGM var būt saistītas ar izmaiņām autonomo funkciju, piemēram, asinsspiediena, ķermeņa temperatūras un miega regulācijas, regulēšanā.
OPGM simptomi var būt dažādi un atkarīgi no daudziem faktoriem, tostarp smadzeņu bojājuma atrašanās vietas un apjoma, pacienta vecuma un bojājuma cēloņa.
Difūzi organiski smadzeņu bojājumi (DOPGM) ir stāvoklis, kam raksturīgi plaši izplatītas un heterogēnas izmaiņas smadzeņu audos un struktūrās. Šīs izmaiņas var izraisīt dažādi iemesli, un tās parasti raksturo smadzeņu darbības traucējumi. [ 1 ], [ 2 ]
Smadzeņu garozas organiskie bojājumi
Ir smadzeņu bojājuma veids, kurā smadzeņu garozā, smadzeņu ārējā slānī, notiek dažādas strukturālas un funkcionālas izmaiņas. Šīs izmaiņas var izraisīt dažādi iemesli, piemēram, trauma, infekcija, audzējs, cerebrovaskulāri traucējumi, autoimūnas slimības vai deģeneratīvi procesi.
Organisku kortikālu bojājumu simptomi un sekas būs atkarīgas no bojājuma atrašanās vietas un rakstura. Šeit ir daži no iespējamiem simptomiem un stāvokļiem, kas saistīti ar organiskiem kortikāliem bojājumiem:
- Kognitīvie traucējumi: Organiski smadzeņu garozas bojājumi var izraisīt atmiņas, uzmanības, runas, problēmu risināšanas un citu kognitīvo funkciju traucējumus.
- Epilepsija: Smadzeņu garozas organiskie bojājumi var izraisīt epilepsijas lēkmes.
- Motorikas traucējumi: Atkarībā no smadzeņu bojājuma atrašanās vietas, organiski kortikālie bojājumi var izraisīt paralīzi, kustību koordinācijas traucējumus un citas motorikas problēmas.
- Uzvedības un personības izmaiņas: Smadzeņu garozas organiskie bojājumi var izraisīt garīgās veselības izmaiņas, tostarp depresiju, agresiju, apātiju un citus garīgus traucējumus.
- Sensoriski traucējumi: Tas var ietvert sajūtas zudumu, kā arī sensorisko stimulu uztveres kropļojumus.
- Runas traucējumi un afāzija: Smadzeņu garozas bojājumi var izraisīt runas traucējumus, piemēram, Broka afāziju (vārdu izrunas traucējumus) vai Vernikes afāziju (runas izpratnes traucējumus).
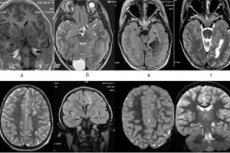
Smadzeņu garozas organisko bojājumu diagnostikai var būt nepieciešami dažādi instrumentāli pētījumi, piemēram, magnētiskās rezonanses attēlveidošana (MRI), datortomogrāfija (DT), elektroencefalogrāfija (EEG) un citi. [ 3 ]
Organiski smadzeņu bojājumi bērniem
Tas ir stāvoklis, kad bērna smadzeņu struktūras un funkcijas piedzīvo izmaiņas vai bojājumus, ko var izraisīt dažādi iemesli. Šim stāvoklim var būt dažādas sekas, un tas var ietekmēt bērna fizisko, kognitīvo un emocionālo attīstību. Tālāk ir uzskaitīti daži no galvenajiem organisko smadzeņu bojājumu cēloņiem bērniem:
- Perinatālās problēmas: Daži bērni var piedzimt ar organiskiem smadzeņu bojājumiem, ko izraisa patoloģiski procesi grūtniecības, dzemdību laikā vai pēc dzemdībām. Piemēri ir dzemdību asfiksija (skābekļa trūkums), priekšlaicīgas dzemdības, mātes infekcijas grūtniecības laikā un citi faktori.
- Trauma: Galvas traumas, piemēram, smadzeņu satricinājums vai galvas traumas, bērniem var izraisīt organiskus smadzeņu bojājumus.
- Infekcijas: Dažas infekcijas, piemēram, vīrusu encefalīts vai meningīts, var bojāt smadzenes un izraisīt organiskas izmaiņas.
- Iedzimtas anomālijas: Bērni var piedzimt ar iedzimtām smadzeņu anomālijām, piemēram, hidrocefāliju (pārmērīga šķidruma uzkrāšanās smadzenēs), asinsvadu anomālijām vai nervu caurulītes defektiem.
- Asinsvadu slimības: Asinsvadu problēmas, piemēram, insulti vai smadzeņu asiņošana, bērniem var izraisīt organiskus smadzeņu bojājumus.
- Neirodeģeneratīvās slimības: Lai gan neirodeģeneratīvās slimības biežāk sākas pieaugušā vecumā, dažas var sākties bērnībā un izraisīt organiskas smadzeņu izmaiņas.
Organisku smadzeņu bojājumu simptomi un sekas bērniem var atšķirties atkarībā no smadzeņu bojājumu cēloņa un pakāpes. Tie var ietvert attīstības aizkavēšanos, motorikas traucējumus, epilepsijas lēkmes, kognitīvas problēmas, autismu, runas traucējumus un daudzus citus simptomus.
Bērnu ar organiskiem smadzeņu bojājumiem ārstēšanai un aprūpei parasti nepieciešama individuāla pieeja un medikamentoza terapija, fiziskā un runas rehabilitācija, kā arī psiholoģiskais atbalsts. Ir svarīgi laikus apmeklēt ārstu un sākt ārstēšanu, lai mazinātu komplikācijas un palīdzētu bērna attīstībai.
Posmi
Organisko smadzeņu bojājumu pakāpes var klasificēt atkarībā no smadzeņu izmaiņu smaguma un apjoma. Tomēr nav standartizētas un universālas organisko smadzeņu bojājumu pakāpju klasifikācijas sistēmas, piemēram, apdegumu vai smadzeņu traumas gadījumā. Smadzeņu bojājumu pakāpi parasti novērtē, pamatojoties uz klīniskajiem un instrumentālajiem datiem, un tā katrā gadījumā var atšķirties.
Kopumā var izdalīt šādas iespējamās organisko smadzeņu bojājumu smaguma pakāpes:
- Viegla pakāpe: Šajā gadījumā smadzeņu izmaiņas var būt nelielas un tām var nebūt pievienoti nopietni simptomi. Pacientam var būt viegli kognitīvi traucējumi vai motorikas problēmas, taču tās var būt minimālas.
- Vidēji smagi: smadzeņu bojājumi ir vairāk pamanāmi, un simptomi kļūst smagāki. Kognitīvie, motoriskie un emocionālie traucējumi var būt vidēji smagi, ierobežojot pacienta spēju veikt ikdienas uzdevumus.
- Smaga: Šajā gadījumā smadzeņu bojājums ir smags un var būt saistīts ar ievērojamu smadzeņu disfunkciju. Pacienti var zaudēt neatkarību un viņiem var būt nepieciešama pastāvīga aprūpe un medicīnisks atbalsts.
Organisko smadzeņu bojājumu pakāpe var būt atkarīga arī no bojājuma cēloņa, tā atrašanās vietas un ārstēšanas efektivitātes. Ir svarīgi atzīmēt, ka katrā atsevišķā gadījumā bojājuma apjoma novērtējums jāveic ārstam, pamatojoties uz klīniskajiem un diagnostiskajiem atklājumiem, lai izstrādātu vispiemērotāko ārstēšanas un rehabilitācijas plānu.
Veidlapas
Organiski smadzeņu bojājumi ietver dažāda veida stāvokļus un slimības, kas izraisa smadzeņu strukturālas izmaiņas vai bojājumus. Šeit ir daži no visbiežāk sastopamajiem OBGM veidiem:
Insults (cerebrovaskulāra slimība):
- Smadzeņu infarkts: Asins piegādes pārtraukšana noteiktai smadzeņu daļai, parasti asinsvada trombozes (išēmiska infarkta) dēļ.
- Hemorāģisks insults: asiņošana smadzenēs, ko visbiežāk izraisa plīsis asinsvads (intracerebrāla asiņošana) vai plīsusi aneirisma (subarahnoidāla asiņošana).
Traumatiskas galvas traumas:
- Smadzeņu satricinājums: īslaicīga smadzeņu darbības traucēšana pēc traumas bez strukturālām izmaiņām.
- Smadzeņu kontūzija: nopietnāks ievainojums ar iespējamu smadzeņu audu bojājumu.
- Subdurālā un epidurālā hematoma: asiņu uzkrāšanās attiecīgi zem smadzeņu cietā apvalka un mīkstajām membrānām.
Deģeneratīvas smadzeņu slimības:
- Alcheimera slimība: pakāpeniska atmiņas un kognitīvo funkciju pasliktināšanās.
- Parkinsona slimība: kustību traucējumi, piemēram, trīce un muskuļu stīvums.
- Ganta slimība: smadzeņu atrofija, ieskaitot striatumu.
Epilepsija:
- Hroniska neiroloģiska slimība, kam raksturīgas atkārtotas epilepsijas lēkmes.
Smadzeņu infekcijas:
- Meningīts: smadzeņu membrānu iekaisums.
- Encefalīts: pašu smadzeņu iekaisums.
Smadzeņu audzēji:
- Labdabīgi un ļaundabīgi audzēji, kas attīstās smadzenēs.
Toksiski un vielmaiņas bojājumi:
- Smadzeņu hipoksija: skābekļa trūkums smadzenēs, kas var rasties nosmakšanas, elpceļu obstrukcijas vai citiem faktoriem.
- Saindēšanās un reibums: toksisku vielu, tostarp alkohola, ietekme uz smadzenēm.
Vaskulārā demence:
- Pakāpeniska kognitīvo funkciju pasliktināšanās hronisku smadzeņu asinsvadu slimību dēļ.
Encefalopātijas:
- Stāvokļu grupa, kam raksturīgi difūzi smadzeņu bojājumi, ko bieži izraisa toksiski vai vielmaiņas traucējumi.
Psihiskās slimības:
- Dažus psihiskus stāvokļus, piemēram, šizofrēniju, var pavadīt izmaiņas smadzeņu aktivitātē un struktūrā.
Katram no šiem OPGM veidiem ir savas raksturīgās iezīmes, diagnostikas metodes un ārstēšanas metodes. Lai precīzi noteiktu OPGM cēloni un optimālu ārstēšanu, nepieciešama neirozinātnieku un citu atbilstošu speciālistu veikta medicīniskā novērtēšana un diagnozes noteikšana.
Komplikācijas un sekas
Organiskiem smadzeņu bojājumiem (OBGM) var būt dažādas komplikācijas un sekas, kas ir atkarīgas no bojājuma cēloņa, smadzeņu bojājumu pakāpes un ārstēšanas efektivitātes. Tālāk ir minētas dažas no iespējamām OBGM komplikācijām un sekām:
- Kognitīvo funkciju zudums: OPGM var izraisīt atmiņas, koncentrēšanās, analītisko un kognitīvo spēju traucējumus, kas var izraisīt intelektuālo funkciju samazināšanos un dzīves kvalitātes pasliktināšanos.
- Kustību traucējumi: Kustību komplikācijas, piemēram, koordinācija, līdzsvars un muskuļu vājums, var ievērojami ierobežot pacienta mobilitāti un ietekmēt spēju veikt ikdienas uzdevumus.
- Runas traucējumi: OPGM var radīt problēmas ar izrunu, izpratni un runas izpausmi, apgrūtinot komunikāciju.
- Psiholoģiskas un emocionālas problēmas: Pacientiem ar OPGM var rasties emocionālas izmaiņas, piemēram, depresija, aizkaitināmība un apātija.
- Dzīves kvalitātes pasliktināšanās: OPGM komplikācijas un sekas var ievērojami samazināt pacienta dzīves kvalitāti, ierobežojot viņa neatkarību un spēju socializēties.
- Epilepsija: Dažos gadījumos OPGM var būt saistīta ar paaugstinātu epilepsijas risku, kas var izraisīt atkārtotus krampjus.
- Stāvokļa progresēšana: Dažos gadījumos organiski smadzeņu bojājumi laika gaitā var turpināt progresēt, pasliktinot klīniskos simptomus un apgrūtinot stāvokļa pārvaldību.
- Neatkarības zaudēšana: Pacienti ar OPGM, īpaši smagu bojājumu gadījumā, var zaudēt spēju rūpēties par sevi un viņiem ir nepieciešama pastāvīga aprūpe un atbalsts.
Diagnostika organiski smadzeņu bojājumi
Organisko smadzeņu bojājumu diagnostika ietver dažādu metožu un pētījumu kopumu, kas palīdz noteikt smadzeņu bojājumu klātbūtni un raksturu. OBGM diagnozi var noteikt, pamatojoties uz šādām metodēm:
Klīniskā izmeklēšana un anamnēze:
- Ārsts runā ar pacientu un apkopo anamnēzi (medicīnisko vēsturi), lai uzzinātu par simptomiem, to raksturu un ilgumu. Tā ir svarīga diagnozes sastāvdaļa, jo tā palīdz noteikt raksturīgās smadzeņu bojājumu pazīmes.
Neiroloģiskā izmeklēšana:
- Neirologs veic plašu fizisku pārbaudi, tostarp pārbauda kustību koordināciju, refleksus, sajūtu un muskuļu spēku.
Instrumentālās metodes:
- Magnētiskās rezonanses attēlveidošana (MRI) un datortomogrāfija (CT): šīs metodes var vizualizēt smadzeņu struktūras un noteikt audzēju, asiņošanu, infarktu vai citu smadzeņu izmaiņu klātbūtni.
- Elektroencefalogrāfija (EEG): EEG izmanto, lai novērtētu smadzeņu elektrisko aktivitāti un varētu atklāt tādas novirzes kā epilepsijas lēkmes.
- Pozitronu emisijas tomogrāfija (PET) un viena fotona emisijas datortomogrāfija (SPECT): Šīs metodes tiek izmantotas, lai pētītu vielmaiņu un asins plūsmu smadzenēs, un tās var palīdzēt noteikt novirzes noteiktās smadzeņu zonās.
- Magnētiskās rezonanses angiogrāfija (MRA) un galvas un kakla asinsvadu dupleksa skenēšana: šie pētījumi tiek veikti, lai novērtētu asinsvadu stāvokli un atklātu stenozes vai aneirismas.
Laboratorijas testi: laboratorijas testi var ietvert asins analīzes, lai novērtētu infekcijas, iekaisuma un citu veselības stāvokļu līmeni, kas var ietekmēt smadzeņu darbību.
Funkcionālie testi: Dažos gadījumos var veikt īpašus testus, lai novērtētu kognitīvās funkcijas, atmiņu un domāšanas spējas.
Diferenciālā diagnoze
Organisku smadzeņu bojājumu diferenciāldiagnoze ietver šī stāvokļa identificēšanu un atšķiršanu no citiem iespējamiem simptomu cēloņiem. Ir svarīgi atcerēties, ka OPGM simptomi var ievērojami atšķirties atkarībā no smadzeņu bojājuma atrašanās vietas un rakstura. Tālāk ir minēti daži stāvokļi, kuriem var būt līdzīgi OPGM simptomi, un to diferenciāldiagnozes galvenie kritēriji:
Asinsvadu disfunkcija:
- Insults: pēkšņa asins piegādes pārtraukšana smadzenēm, ko izraisa vai nu asins receklis (smadzeņu infarkts), vai asiņošana (hemorāģisks insults).
- Diferenciālā diagnoze: smadzeņu magnētiskās rezonanses attēlveidošana (MRI) vai datortomogrāfija (CT) var palīdzēt identificēt bojājumu un noteikt tā raksturu.
Epilepsijas lēkmes:
- Epilepsija: atkārtotām epilepsijas lēkmēm var būt dažādas klīniskas izpausmes, tostarp krampji, samaņas zudums un uzvedības izmaiņas.
- Diferenciālā diagnoze: elektroencefalogrāfija (EEG) var palīdzēt noteikt epileptisku izlāžu klātbūtni.
Deģeneratīvas smadzeņu slimības:
- Alcheimera slimība: pakāpeniska atmiņas un kognitīvo funkciju pasliktināšanās.
- Parkinsona slimība: kustību traucējumi, piemēram, trīce un muskuļu stīvums.
- Diferenciāldiagnoze: Speciālista veikta klīniskā novērtēšana, neiropsiholoģiskie testi un smadzeņu izmeklēšana (piemēram, MRI) var palīdzēt identificēt šīs slimības.
Smadzeņu infekcijas:
- Meningīts un encefalīts: smadzeņu membrānu un pašu smadzeņu iekaisums, ko izraisa infekcijas.
- Diferenciālā diagnoze: Cerebrospinālā šķidruma, MRI vai CT skenēšanas laboratoriskie testi var palīdzēt noteikt infekcijas klātbūtni.
Traumatiskas galvas traumas:
- Smadzeņu satricinājums, smadzeņu satricinājums vai subkontrāla hematoma: smadzeņu bojājums traumas dēļ.
- Diferenciālā diagnoze: klīniskā izmeklēšana, galvas skenēšana (MRI vai CT), neiroattēlveidošana un simptomu novērošana.
Citi medicīniski un psihiatriskie stāvokļi:
- Hipoglikēmija (zems cukura līmenis asinīs): Var atdarināt smadzeņu bojājumu simptomus.
- Psihiski traucējumi: Dažiem psihiskiem stāvokļiem, piemēram, šizofrēnijai, var būt līdzīgi simptomi kā OPGM.
Prognoze
Organisku smadzeņu bojājumu prognoze ir atkarīga no daudziem faktoriem, tostarp bojājuma cēloņa, bojājuma atrašanās vietas un rakstura, kā arī ārstēšanas un rehabilitācijas savlaicīguma un efektivitātes. Prognoze var būt no pilnīgas atveseļošanās līdz neatgriezeniskiem un invaliditāti izraisošiem traucējumiem. Šeit ir daži izplatīti dažādu OPGM veidu prognozes aspekti:
Asinsvadu sistēmas traucējumi (insulti):
- Prognoze var atšķirties atkarībā no insulta veida (smadzeņu infarkts vai hemorāģiskais insults), bojājuma atrašanās vietas un medicīniskās aprūpes savlaicīguma.
- Savlaicīga ārstēšana un rehabilitācija var ievērojami uzlabot prognozi.
- Dažiem pacientiem ir iespējams panākt daļēju vai pilnīgu funkciju atjaunošanos.
Traumatiskas galvas traumas:
- Prognoze ir atkarīga no smadzeņu bojājuma apjoma un rakstura, kā arī no iespējamām komplikācijām.
- Agrīna un atbilstoša medicīniskā iejaukšanās var palielināt atveseļošanās iespējas.
- Lai uzlabotu prognozi, bieži vien ir nepieciešama atjaunojoša terapija un rehabilitācija.
Deģeneratīvas smadzeņu slimības:
- Tādas slimības kā Alcheimera slimība un Parkinsona slimība laika gaitā mēdz progresēt un ilgtermiņā tām ir slikta prognoze.
- Ārstēšanas mērķis ir palēnināt simptomu progresēšanu un nodrošināt pacienta dzīves kvalitāti.
Epilepsija:
- Epilepsijas prognoze ir atkarīga no ārstēšanas efektivitātes un krampju kontroles līmeņa.
- Daudziem pacientiem ar epilepsiju ir iespējams panākt labu krampju kontroli ar atbilstošu medikamentozo terapiju.
Smadzeņu infekcijas:
- Prognoze ir atkarīga no infekcijas veida un smaguma pakāpes.
- Savlaicīga antibiotiku un citu medicīnisko iejaukšanos uzsākšana var veicināt pilnīgu atveseļošanos.
Smadzeņu audzēji:
- Smadzeņu audzēju prognoze ir atkarīga no to rakstura, stadijas un atrašanās vietas.
- Agrīna diagnostika un ārstēšana var uzlabot izdzīvošanas iespējas un dzīves kvalitāti.
Ir svarīgi atzīmēt, ka atveseļošanās un prognoze katrā atsevišķā OPGM gadījumā var ievērojami atšķirties. Bieži vien ir nepieciešama kombinēta pieeja, tostarp medikamentoza ārstēšana, fizikālā un logopēdiskā terapija, kā arī psiholoģiskais atbalsts. Agrīna medicīniskā palīdzība, precīza diagnoze un savlaicīga ārstēšana ir izšķiroša OPGM pacienta prognozei un dzīves kvalitātei.
Dzīves ilgums
Organisku smadzeņu bojājumu paredzamais dzīves ilgums ir ļoti atkarīgs no daudziem faktoriem, piemēram, bojājuma veida un apmēra, ārstēšanas efektivitātes, pacienta vecuma, vispārējās veselības un citiem faktoriem. OPGM ir plaša slimību kategorija, kas var ietvert insultus, traumatiskas traumas, deģeneratīvas smadzeņu slimības, audzējus, infekcijas un citas slimības. Dzīves ilgums ar OPGM var ievērojami atšķirties:
- Insults: Prognoze ir atkarīga no insulta veida (išēmisks vai hemorāģisks), tā atrašanās vietas un smaguma pakāpes. Savlaicīga ārstēšana un rehabilitācija var ievērojami uzlabot prognozi. Dažiem pacientiem tiek panākta daļēja vai pilnīga funkciju atjaunošanās.
- Traumatiskas galvas traumas: prognoze ir atkarīga no smadzeņu bojājuma apjoma un rakstura. Daudzi pacienti var atgūties no traumatiskām traumām, taču atveseļošanās līmenis var atšķirties.
- Deģeneratīvas smadzeņu slimības: tādas slimības kā Alcheimera slimība un Parkinsona slimība laika gaitā progresē. Dzīves ilgums var atšķirties, taču kopējā prognoze parasti ir nelabvēlīga.
- Smadzeņu audzēji: prognoze ir atkarīga no audzēja ļaundabīguma veida un pakāpes, kā arī no audzēja ķirurģiskas izņemšanas iespējām un ārstēšanas efektivitātes. Ļaundabīgu audzēju paredzamais dzīves ilgums var būt īss.
- Smadzeņu infekcijas: prognoze ir atkarīga no infekcijas veida un ārstēšanas savlaicīguma. Ātra diagnostika un ārstēšana var veicināt atveseļošanos.
- Vaskulārā demence: prognoze ir atkarīga no smadzeņu asinsvadu bojājuma pakāpes un smaguma pakāpes.
- Epilepsija: Epilepsiju var labi kontrolēt ar zāļu terapiju, un daudzi pacienti dzīvo pilnvērtīgu dzīvi.
Ir svarīgi uzsvērt, ka katrs OPGM gadījums ir unikāls, un prognoze ir atkarīga no vairākiem faktoriem. Ārstēšana, rehabilitācija, ģimenes atbalsts un medicīniskā aprūpe var pozitīvi ietekmēt pacientu ar GDM dzīves kvalitāti un paredzamo dzīves ilgumu.
Invaliditāte
Organiski smadzeņu bojājumi var izraisīt dažādas pakāpes invaliditāti atkarībā no bojājuma smaguma, simptomiem un ietekmes uz pacienta funkcionalitāti. Ārsti un medicīnas eksperti invaliditātes pakāpi novērtē individuāli, ņemot vērā šādus faktorus:
- Simptomi un funkcionālie traucējumi: OPGM izraisīto simptomu un traucējumu smagumam ir svarīga loma invaliditātes pakāpes noteikšanā. Piemēram, ja smadzeņu bojājums izraisa paralīzi, runas traucējumus, redzes zudumu vai krampjus, tas var ietekmēt pacienta spēju rūpēties par sevi un darbspējas.
- Rehabilitācija un reakcija uz ārstēšanu: ārstēšanas un rehabilitācijas efektivitāte ir svarīga arī invaliditātes pakāpes noteikšanā. Daži pacienti var panākt ievērojamu uzlabošanos un funkcionālo atveseļošanos, izmantojot rehabilitācijas pasākumus.
- Nodarbinātība: Darbspējas un nodarbinātība ir svarīgi aspekti invaliditātes pakāpes noteikšanā. Ja OPGM ierobežo pacienta spēju veikt parastās darba funkcijas, tas var ietekmēt invaliditātes pakāpi.
Sociālā adaptācija: Tajā tiek ņemta vērā arī tā, kā OPGM ietekmē pacienta spēju socializēties, mācīties, rūpēties par sevi un piedalīties sabiedrības dzīvē.
Invaliditāte var būt īslaicīga vai pastāvīga, un invaliditātes pakāpe var būt no vieglas līdz smagai. Ir svarīgi, lai pacienti, kas saskaras ar operatīvo ģenētisko demenci (OPGM), saņemtu medicīnisko un psihosociālo aprūpi, rehabilitāciju un atbalstu, lai uzlabotu dzīves kvalitāti un veicinātu adaptāciju jaunajā vidē.
Armija
Runājot par militāro dienestu, organiski smadzeņu bojājumi var būt svarīgi, jo tie var ietekmēt fiziskās un garīgās spējas dienēt. Lēmums par uzņemšanu vai turpināšanu militārajā dienestā personām ar organiskiem smadzeņu bojājumiem tiek pieņemts, pamatojoties uz militāro ārstu un medicīnas ekspertu veiktu medicīnisko novērtējumu.
Organiskie smadzeņu bojājumi var būt dažāda smaguma pakāpe, un to ietekme uz piemērotību militārajam dienestam ir atkarīga no šādiem faktoriem:
- Simptomi un funkcionālais stāvoklis: Ja organiskas smadzeņu bojājuma rezultātā rodas smagi kognitīvo funkciju, motorisko prasmju traucējumi, epilepsijas lēkmes vai citi simptomi, tas var samazināt piemērotību militārajam dienestam.
- Ārstēšana un rehabilitācija: Efektīva ārstēšana un rehabilitācija, kas atjauno vai uzlabo smadzeņu darbību, var ietekmēt lēmumus par piemērotību militārajam dienestam.
- Armijas dienesta specifika: Lēmums par atbilstību var būt atkarīgs arī no tā, kādā amatā persona dienēs militārajā dienestā, un no fiziskās un garīgās sagatavotības prasībām šim amatam.
- Ilgtermiņa sekas: Tiek ņemtas vērā arī organisku smadzeņu bojājumu iespējamās ilgtermiņa sekas un to ietekme uz spēju veikt darba pienākumus nākotnē.

