Raksta medicīnas eksperts
Jaunas publikācijas
Hronisks odontogēns osteomielīts
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
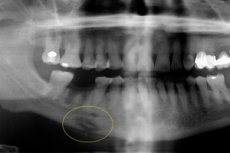
Sarežģīta akūta osteomielīta sekas var būt hronisks odontogēns osteomielīts – smaga zobu patoloģija, kas norit ar strutainu iekaisuma reakciju un strutainu masu uzkrāšanos kaulu audu dobumos. Tā ietekmē kaulu, kaulu smadzenes, kā arī apkārtējos mīkstos audus uz iepriekšējas organisma sensibilizācijas fona. Slimībai ir dažādas variācijas, protams, tās diagnostiskās un terapeitiskās īpašības. [ 1 ]
Epidemioloģija
Bērnībā hronisku odontogēnu osteomielītu galvenokārt izraisa obligāti anaerobie un fakultatīvi anaerobie mikroorganismi. Strutainās mikrofloras sastāvs ir atkarīgs no pacienta vecuma. Tādējādi, jo vecāks ir pacients, jo lielāks ir asociāciju un stingro anaerobo mikroorganismu skaits.
Ir noskaidrots, ka odontogēnā osteomielīta gadījumā mikrofloru bieži pārstāv vidēji piecas vai sešas vai vairāk aerobo un anaerobo mikroorganismu šķirnes.
Hronisks odontogēns osteomielīts zobārstu praksē nav nekas neparasts. Tas rodas tikpat bieži kā žokļa periostīts vai hronisks periodontīts. No visiem osteomielīta gadījumiem odontogēnā patoloģiskā procesa īpatsvars veido aptuveni 30%. Slimība biežāk sastopama jauniem un pusmūža cilvēkiem (slimnieka vidējais vecums ir 25–35 gadi). Vīrieši slimo nedaudz biežāk nekā sievietes. Vairumā gadījumu tiek skarts apakšžoklis.
Cēloņi hronisks odontogēns osteomielīts
Hroniska odontogēna osteomielīta primārais cēlonis patiesībā ir akūts osteomielīts, kas nav ārstēts vai arī tika ārstēts nepareizi vai nepilnīgi. Savukārt akūta patoloģija var attīstīties vairāku iemeslu rezultātā, kas ir cieši saistīti ar patogēnu iekļūšanu kaulaudos caur asinsrites sistēmu. "Vainīgie" biežāk kļūst par baktērijām, retāk - vīrusiem un sēnīšu infekciju.
Kaulu infekcija rodas šādu faktoru dēļ:
- Zobu traumas, kariozs zobs, citas zobu patoloģijas, tostarp periodontīts, periostīts, granuloma utt.;
- Sepse, bakterēmija;
- Jebkuras akūtas un hroniskas infekcijas slimības organismā;
- Mutes dobuma higiēnas trūkums vai nepietiekama higiēnas noteikumu ievērošana;
- Sejas augoņi;
- Strutains vidusauss iekaisums, tonsilīts;
- Skarlatīna;
- Nabas iekaisuma reakcijas (strutojošas-septiskas komplikācijas);
- Difterija.
Bērnībā cēloņi bieži vien ir specifiski, jo tie ir saistīti ar bērna ķermeņa anatomiskajām un funkcionālajām iezīmēm. Tādējādi starp visbiežāk sastopamajiem "pediatrijas" cēloņiem ir šādi:
- Aktīva kaulu augšana;
- Piena zobu maiņa un pastāvīgo molāru veidošanās;
- Žokļa-žokļa struktūras izmaiņas;
- Zobu plākšņu un platu cauruļveida spraugu retināšana;
- Plašs kapilāru tīkls;
- Nepilnīga imūnsistēma, pārmērīga jutība pret patoloģiskiem patogēniem.
Odontogēns osteomielīts rodas, kad patogēni iekļūst no slimiem zobiem vai citiem zobu infekcijas perēkļiem. [ 2 ]
Riska faktori
- Žokļa struktūras fizioloģiskās un anatomiskās iezīmes:
- Kaulu sistēmas aktīva augšana;
- Izmaiņas piena zobu aizvietošanā;
- Paplašināti Haversa kanāli;
- Jutīgas kaulu trabekulas;
- Infekcijai uzņēmīgas mieloīdās kaulu smadzenes;
- Plašs asins un limfātiskais tīkls.
- Vāja nespecifiska aizsardzība, ko vājina nogurums, stress, hipotermija, infekcijas slimības (ARVI, adenovīruss utt.), traumas, citi patoloģiski stāvokļi.
- Imunopatoloģijas, gan iedzimtas, gan iegūtas, kas saistītas ar cukura diabētu, hemopatoloģijām utt.
- Vispārēji imunoloģiski traucējumi, ilgstoša esoša odontogēna patoloģija, nelabvēlīgas izmaiņas kaulu smadzeņu audos un traukos.
Pathogenesis
Līdz šim ir zināmas šādas hroniska odontogēna osteomielīta attīstības patogenētiskās versijas:
- Bobrova-Lekseras infekcioemboliskā versija: iekaisuma kaulu reakcija attīstās infekcijas izraisītāja emboliskas transportēšanas dēļ ar tā bloķēšanu kapilāru asinsvadu gala segmentos vai to trombozes laikā. Asinsrites traucējumi un nepareiza kaulu trofika noved pie kaulu nekrozes, un sekojoša infekcija ietver strutaina iekaisuma attīstību.
- Dr. S. Derijanova alerģiskās kondicionēšanas versija: kaulu atmiršana notiek pārveidotu autoimūnu ķermeņu toksiskās iedarbības dēļ, kā reakcija uz atkārtotu "svešas" olbaltumvielas iekļūšanu.
- Iekaisuma reakcija sniedzas ārpus periodonta robežām, un par primāro infekcijas izraisītāju avotu un iekļūšanas zonu kļūst iepriekšējā mīksto audu vai cieto audu zobu struktūru, kā arī periodonta patoloģija.
- Akūtas osteomielīta gadījumā periosteum un kauliem reģenerācijas procesi nav vai tie izpaužas nepietiekami, kas noved pie kaulu destrukcijas pārsvara un sekojošu destruktīvu perēkļu veidošanās.
Simptomi hronisks odontogēns osteomielīts
No brīža, kad infekcija iekļūst kaulu audos, līdz pirmo patoloģisko izpausmju parādīšanās var paiet ilgs laiks. Sākumā pacients sāk izjust diskomfortu, košļājot ēdienu, pēc tam - un mierīgā stāvoklī. Sāk attīstīties periostīts. Pieaugot iekaisuma parādībām, klīniskā aina paplašinās:
- Sāpju sindroms palielinās, ir apstarošana uz ausi, templi;
- Mutes dobuma audi pietūkst, smaganas kļūst sāpīgas;
- Zobi iekaisušajā pusē kļūst patoloģiski kustīgi;
- Grūtības košļāt un norīt pārtiku;
- Mandibulārā odontogēnā osteomielīta gadījumā dažreiz zoda zona ir nejūtīga;
- Ir slikta elpa;
- Runas traucējumi;
- Reģionālie limfmezgli ir palielināti;
- Maina sejas apaļumu.
Attīstoties strutainam abscesam, temperatūra paaugstinās, veidojas fistulārs kanāls, caur kuru plūst strutainas masas.
Pēc akūtā perioda (apmēram 2 nedēļas) patoloģija pāriet subakūtā stadijā: strutaina masa izdalās caur fistulu, pietūkums mazinās, sāpes mazinās, bet problēmas ar košļāšanu saglabājas, zobi joprojām ir vaļīgi (var arī izkrist). Tad veidojas tieši hroniska odontogēna osteomielīta gaita. Klīniskā aina kļūst gausāka, vairākas nedēļas notiek audu atgrūšana. Pēc kāda laika caur fistulas kanālu izdalās nekrotizēti audi kopā ar strutas vai tiek atzīmēta plaša abscesa attīstība. [ 3 ]
Pirmkārt, hroniska odontogēna osteomielīta saasināšanās gadījumā ir vispārējas intoksikācijas pazīmes:
- Paaugstināta temperatūra;
- Vispārējs vājums, nespēks, drebuļi;
- Dispepsija;
- Pacients ir pasīvs, āda ir bāla, vispārējais stāvoklis ir vidēji smags vai smags.
Ārēji apskatot, ievērojama sejas asimetrija kolaterālās mīksto audu tūskas dēļ. Ir muftam līdzīgs infiltrāts, zobi skartajā pusē ir kustīgi, ir smaganu un gļotādas pārejas krokas tūska. Audi ir hiperēmiski, smaganas palpējot ir sāpīgas.
Reģionālie limfmezgli ir palielināti un sāpīgi. Pacients nevar atvērt muti vai atver to ar grūtībām un nepilnīgi. No mutes dobuma ir nepatīkama smaka. [ 4 ]
Hronisks odontogēns osteomielīts bērniem
Odontogēnā osteomielīta gaitas iezīmes bērnībā:
- Procesa hroniskums bērniem ir daudz retāk sastopams nekā pieaugušiem pacientiem;
- Biežāk attīstās tādas komplikācijas kā limfadenīts, flegmoni, abscesi;
- Ja patoloģiskais process izplatās uz zobu pamatnēm, var rasties daļēja adentija;
- Patoloģija frontālajos zobos nav tik smaga kā molāros;
- Pediatrisko odontogēno osteomielītu raksturo īpaši intensīvs sākums, strauja iekaisuma reakcijas attīstība un ātrāka atveseļošanās (ar kompetentu radikālu ārstēšanu);
- Sekvestra kapsulas praktiski neveidojas.
Posmi
Hroniska odontogēna osteomielīta gaita iziet trīs posmos:
- Pirmajā posmā akūtie simptomi mazinās, temperatūras rādītāji stabilizējas līdz normai, arī intoksikācijas pazīmes izlīdzinās. Kādu laiku pēc iekaisuma reakcijas sākuma tiek novērots zināms atvieglojums: sāpju sindroms pārstāj traucēt, pacienti praktiski atgriežas pie iepriekšējā dzīvesveida. Šāds "miers" var ilgt vairākas nedēļas. Tajā pašā laikā kaulā veidojas dobumi, strutaina masa no fistulas caurumiem gandrīz neizdalās. Ārējā pārbaudē pietūkums ir sastopams tikai nelielā mērā.
- Otrajā stadijā attīstās atkārtots iekaisums, līdzīgs akūtai odontogēna osteomielīta formai, bet temperatūra nepārsniedz +38°C, sāpes nav stipras, un intoksikācijas pazīmes var nebūt vispār. Fistulas atvere aizsprostojas. Strutainā masa izplatās uz kaulu un mīksto audu struktūrām. Var attīstīties komplikācijas flegmona vai abscesa veidā. To veidošanās izraisa stipras sāpes un drudzi: stāvoklis normalizējas tikai pēc atkārtotas strutu izlaušanās uz āru.
- Trešo posmu raksturo skarto kaulu struktūru deformācija hroniska odontogēna osteomielīta recidīva fonā.Ārēji ir pamanāms izliekums un izmaiņas kaula un sejas izmēros kopumā.
Veidlapas
Atkarībā no klīniskā un radioloģiskā attēla izšķir šādas hroniska odontogēna osteomielīta formas:
- Destruktīvs;
- Produktīvs;
- Destruktīvi produktīva forma.
Visām hroniskā osteomielīta formām ir raksturīga ilgstoša gaita un periodiski recidīvi, tāpēc slimībai nepieciešama ilgstoša terapija un ārsta uzraudzība.
Jebkuru no slimības formām var uzskatīt par nestabilu stāvokli, kas provocējoša faktora ietekmē (spēcīgs imunitātes kritums vīrusu infekcijas, stresa, hipotermijas utt. rezultātā) atkal izpaudīsies kā recidīvs.
- Hroniska odontogēna osteomielīta destruktīvā variantā ir iesaistīta liela daļa kaulu audu. Gļotādas vai ādas rajonā parādās fistulveida kanāli ar izvirzītu granulāciju. Rentgenuzņēmumos redzama kaulu līze ar sekvestru veidošanos.
- Destruktīvi produktīvam variantam parasti seko akūts osteomielīts, un pastāv sekundārs imūndeficīta stāvoklis. Kaulu audu destrukcijas un atjaunošanās notiek līdzsvarā. Kaula viela ir difūzi saplūdusi (mazi, reti perēkļi un neliela sekvestrācija). Sekvestrācijas kapsula nav definēta.
- Produktīvais variants ir citādi pazīstams kā hiperplastisks: tas attīstās bērniem un jauniešiem sejas kaula aktīvās attīstības periodā (aptuveni 12-18 gadu vecumā). Šādam osteomielītam raksturīga īpaši ilga gaita un biežas recidīvi (apmēram 7 reizes gadā). Šīs odontogēno bojājumu formas patogēniskie indikatori: virulenti mikroorganismi un vāja organisma imūnreakcija. Sekundārie infekcijas perēkļi parasti ir inficēti zobi un mirušu zobu embriji. Rentgenogrammā atklājas izteikta periosteālā kaula audu slāņošanās ar nelielu trabekulāru rakstu un nelielu fokālo sklerozi.
Atkarībā no patoloģiskā procesa lokalizācijas izšķir odontogēnu mandibulāru vai augšžokļa osteomielītu.
- Hronisks odontogēns apakšžokļa osteomielīts galvenokārt izplatās uz alveolārā kaula daivu, dažreiz uz apakšžokļa ķermeni un zaru. Anatomisko un strukturālo īpatnību dēļ patoloģijai ir smaga gaita, veidojas vairākas mazas un lielas sekvestrācijas (6-8 nedēļu laikā). Daudziem pacientiem destruktīvu izmaiņu rezultātā rodas patoloģiski lūzumi, ko izraisa pat neliela žokļa sasituma.
- Hroniskam odontogēnam augšžokļa osteomielītam raksturīga straujāka attīstība un relatīvi viegla gaita, atšķirībā no apakšžokļa bojājumiem. Sekvestrāciju veidošanās notiek 3-4 nedēļu laikā. Difūzai patoloģijai raksturīgas destruktīvas izmaiņas augšžokļa sinusa priekšējā sienā, un dažreiz process izplatās uz acs dobuma apakšējo daļu.
Komplikācijas un sekas
Daudzos gadījumos, ja pacients tiek savlaicīgi nosūtīts pie sejas un žokļu ķirurģijas speciālistiem un tiek kompetenti izstrādāti terapeitiskie pasākumi, pacients pilnībā atveseļojas.
Ja pacients novēloti meklē medicīnisko palīdzību vai saņem nepietiekamu vai nepareizu ārstēšanu, pastāv lielāka blakusparādību un komplikāciju iespējamība, piemēram:
- Hroniska odontogēna osteomielīta atkārtošanās (reģenerācija);
- Žokļa un sejas deformācijas;
- Patoloģiski lūzumi (rodas, kad rodas neliels mehānisks trieciens, kas nesalauztu veselu kaulu);
- Sejas audu flegmoni un abscesi;
- Asinsvadu tromboze, kavernoza sinusa aizsprostojums;
- Mediastīna iekaisums.
Dažas no visbiežāk sastopamajām komplikācijām ir:
- Sepse - aktīva strutaina iekaisuma procesa rezultāts - īpaši sarežģīta un bīstama patoloģija;
- Strutainas infekcijas izplatīšanās žokļa-sejas telpā, abscesu un flegmonu veidošanās;
- Iekaisuma procesu attīstība deguna blakusdobumos;
- Sejas venozo asinsvadu flebīts;
- Limfadenīts;
- Temporomandibulāras locītavas iekaisuma bojājumi, muskuļu kontraktūras;
- Traumatiski lūzumi.
Visvairāk komplikāciju rodas bērniem un gados vecākiem pacientiem. [ 5 ]
Diagnostika hronisks odontogēns osteomielīts
Diagnostikas pasākumi aizdomas par hronisku odontogēnu osteomielītu sākas ar anamnēzes apkopošanu un pacienta izmeklēšanu, un turpinās ar radiogrāfiju.
Anamnēzes apkopošana ļauj noskaidrot, vai cilvēkam ir bijis akūts osteomielīts (iespējams, nemeklējot medicīnisko palīdzību vai neievērojot pamata terapeitiskos ieteikumus). Jebkurā gadījumā tiek veikta pilnīga pacienta pēckontroles izmeklēšana. [ 6 ]
Hroniska odontogēna osteomielīta simptomatoloģija parasti ir plaša, tāpēc diagnozi, pamatojoties tikai uz klīnisko ainu, ir gandrīz neiespējami noteikt. Pacients daudzos gadījumos spēj normāli atvērt muti, bet dažreiz atvēršana ir nepilnīga, kas ir saistīts ar iekaisuma izmaiņām košļāšanas muskuļos.
Limfmezgli ir normāli vai nedaudz palielināti, un palpatori jūt sāpes.
Mutes dobuma izmeklēšana atklāj iekaisuma pietūkumu, gļotādas audu apsārtumu, slimu zobu vai patoloģiski izmainītu iepriekš izrauta zoba dobumu. Gļotādas vai ādas pusē ir fistulas formas kanāli, caur kuriem zondē izveidotos sekvestrācijas.
Instrumentālo diagnostiku galvenokārt pārstāv rentgenogrāfija, magnētiskā rezonanse vai datortomogrāfija. Rentgenogrammā ir sekvestrācijas: slimības noteikšanai optimāli ir veikt ortopantomogrammu vai rentgenu priekšējā un sānu projekcijā. Produktīvā slimības gaitā sekvestrācija netiek noteikta, bet palielinās audu mineralizācijas apjoms, kas ir saistīts ar periostāla reakciju. Ārēji tiek konstatēta sejas asimetrija un palielināts kaulu tilpums.
Laboratoriskie izmeklējumi tiek noteikti kā daļa no vispārējās diagnostikas. Asins analīzes uzrāda iekaisuma pazīmes, urīna analīze - bez izmaiņām. [ 7 ]
Diferenciālā diagnoze
Slimības, kurām nepieciešama diferenciāldiagnoze |
Diferenciāldiagnozes pamats |
Diagnostikas pasākumi un novērtēšanas kritēriji |
Zemādas granuloma (odontogēna) |
Lēns odontogēns iekaisuma process sejas zemādas audos. Primārais infekcijas perēklis ir slims zobs, kura līmenī veidojas noapaļota, nesāpīga infiltrāta forma līdz 15 mm diametrā. Āda virs tā iegūst zilgani melnu krāsu, mutes dobuma pusē ir izspiedums, to var sataustīt zemgļotādas slānī, sākot no atbilstošās zobu dobuma un līdz infiltrātam. Periodiski notiek infiltrāta strutošanās un tā neatkarīga atvēršanās, veidojoties fistulai: strutaino izdalījumu daudzums ir neliels. Granulomas telpa ir piepildīta ar lēnām granulācijām. |
Tiek veikta rentgena izmeklēšana - panorāmas, dentālā, laterālajā apakšžokļa projekcijā. Mikroskopija atklāj dažādu brieduma pakāpju granulācijas. |
Žokļa aktinomikoze |
Sekundārā patoloģija ir saistīta ar specifiskas infekcijas izplatīšanos no mīksto audu infiltrāta žokļa tuvumā. Infiltrāta struktūra ir blīva, iespējami vairāki fistulas formas kanāli, no kuriem izdalās drupačai līdzīga strutaina masa. Aktinomikozes primārajai formai ir daudz līdzību ar hiperplastisku osteomielītu. |
Tiek veikta izdalītās masas mikroskopiskā izmeklēšana, ādas testi ar aktinolizātu, imūnkompetentu šūnu reakcijas noteikšana uz aktinolizātu. |
Žokļa kaulu tuberkuloze |
Tipiskas ir lēna gaita, asas sāpes, izteikta palielināšanās un sāpīgi limfmezgli. Var būt iesaistīti arī citi sejas kauli, un iekaisuma reakcijas zonā veidojas raksturīgas "ievilktas" rētas. |
Tiek noteikta fluorogrāfija (rentgena vai datortomogrāfijas skenēšana), Mantoux tests (bērniem), eksudāta kultūra, specifiski ādas testi. |
Žokļa sifiliss |
Patoloģija attīstās kaulu struktūru gumozes kušanas dēļ sifilisa terciārajā stadijā. Visbiežāk tiek skarti deguna kauli, augšžokļa aukslēju izaugumu centrālās zonas un augšžokļa alveolārais izaugums. Raksturīga ir mīkstinošu zonu veidošanās un osificējošs periostīts (atkarībā no slimības formas). |
Tiek izmantotas seroloģiskās diagnostikas metodes. |
Labdabīgi audzēja procesi (odontogēnas cistas, osteoklastomas, eozinofīlas granulomas, osteoidosteomas strupošana). |
Labdabīgi audzēji bieži aug nesāpīgi, nav akūtu iekaisuma pazīmju. Periodiska audzēja apjoma samazināšanās un palielināšanās šādām patoloģijām nav raksturīga. |
Tiek veikta rentgenogrāfija (panorāmas, dentālā, laterālā apakšžokļa projekcija), datortomogrāfija. Izšķiroša nozīme ir histoloģiskās analīzes rezultātam. |
Ewinga sarkoma |
Patoloģijai ir daudz simptomu, kas līdzīgi hroniskam osteomielītam. Ewinga sarkomu pavada drudzis, leikocitoze, lokālas kaulu sāpes, pietūkums. Audzēja progresēšana sākumā ir lēna, pēc tam strauji paātrinās. Sekvestrāciju veidošanās nav tipiska. |
Tiek izmantoti rentgena stari, datorizēta vai magnētiskās rezonanses attēlveidošana, biopsija. Diagnoze tiek noteikta, pamatojoties uz histoloģiskās analīzes rezultātiem. |
Profilakse
Ir pilnīgi iespējams novērst hroniska odontogēna osteomielīta attīstību - piemēram, ja klausāties ārstu ieteikumus un ievērojat šādus ieteikumus:
- Ievērojiet rūpīgu mutes dobuma higiēnu, savlaicīgi dezinficējiet zobu infekcijas perēkļus - jo īpaši kariesu, pulpītu un periodontītu;
- Savlaicīgi apmeklējiet zobārstu, neignorējiet pirmās slimības izpausmes;
- Lai uzraudzītu visa ķermeņa veselību;
- Stingri ievērojiet visus ārsta norādījumus, neveiciet pašārstēšanos.
Kopumā profilakse sastāv no faktoru likvidēšanas, kas varētu izraisīt odontogēna osteomielīta attīstību, kā arī no šīs slimības ārstēšanas racionalitātes no tās akūtās stadijas. Ir svarīgi pēc iespējas ātrāk lokalizēt strutaino iekaisuma procesu, novērst kaulu audu nekrozi un tālāku sekvestrāciju: pacients pie pirmajām patoloģijas pazīmēm jāhospitalizē ķirurģiskā stacionārā nodaļā.
Prognoze
Diemžēl slimību bieži sarežģī patoloģiski lūzumi, augšžokļa ankiloze, viltus locītavu veidošanās un košanas muskuļu rētaudu kontraktūras. Produktīvā patoloģijas tipa gadījumā var attīstīties nieru un sirds amiloidoze.
Lai uzlabotu prognozi, ir svarīgi savlaicīgi meklēt medicīnisko palīdzību, dezinficēt infekcijas perēkļus organismā, stiprināt imunitāti un rūpīgi izpildīt visus ārsta norādījumus.
Savlaicīga diagnozes noteikšana un pareiza pacienta aprūpe vairumā gadījumu noved pie atveseļošanās. Nevēlama gaita ar strutaini infekciozas reakcijas augšupejošu izplatīšanos var izraisīt meningīta, encefalīta, smadzeņu abscesa attīstību. Lejupejošas izplatības gadījumā pastāv plaušu abscesa, mediastinīta un sepses attīstības risks. Šādas komplikācijas ievērojami palielina nāves risku.
Literatūra
Dmitrieva, LA Terapeitiskā stomatoloģija: nacionālais ceļvedis / rediģējusi LA Dmitrieva, YM Maksimovskiy. - 2. izd. Maskava: GEOTAR-Media, 2021.

