Raksta medicīnas eksperts
Jaunas publikācijas
Herpetiskais encefalīts
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Inficēšanās varbūtība ar Herpes simplex vīrusiem ir ļoti augsta. Tiek uzskatīts, ka lielākā daļa pieaugušo planētas iedzīvotāju ir seropozitīvi pret lūpu herpes. Šī intracelulārā parazīta mānība ir tāda, ka tas var ilgstoši palikt latentā stāvoklī un labvēlīgos apstākļos tā attīstībai var ietekmēt centrālo nervu sistēmu.
Encefalīts ir smadzeņu parenhīmas iekaisums ar neiroloģisku disfunkciju, ko var izraisīt infekcijas, postinfekciozi un neinfekciozi cēloņi.[ 1 ] Infekcija veido aptuveni 50% no identificējamiem gadījumiem un ir visizplatītākā encefalīta etioloģiskā kategorija.[ 2 ]
Herpetiskais encefalīts ir diezgan reta un smaga slimība, kuras lielāko daļu izraisa pirmā tipa vīruss. Ja nav savlaicīgas diagnostikas un pretvīrusu terapijas kursa, slimību pavada augsta mirstība un liels skaits smagu neiroloģisku komplikāciju, kas saistītas ar lokālu smadzeņu limbiskās sistēmas iesaistīšanos.
Vārds herpes tulkojas kā "rāpojošs" vai "rāpojošs", un tas attiecas uz herpētiskiem ādas bojājumiem. Gudpasturs [ 3 ] un citi pierādīja, ka materiāls no herpētiskiem kaunuma lūpu un dzimumorgānu bojājumiem izraisīja encefalītu, ja to inokulēja trušu rētainajā radzenē vai ādā. 20. gs. divdesmitajos gados Metjūsona komisija bija viena no pirmajām, kas ziņoja, ka HSV izraisa encefalītu cilvēkiem. Pirmais pediatriskais ziņojums par HSVE tika publicēts 1941. gadā. [ 4 ] Pirmais pieaugušā gadījums, 25 gadus vecs vīrietis ar galvassāpēm, drudzi, afāziju un kreisās zīlītes paplašināšanos, tika ziņots 1944. gadā. [ 5 ] Pēcnāves patoloģijā tika atklātas daudzas petehijas un ekhimozes ar perivaskulāru limfocītu aproci kreisajā temporālajā daivā, vidussmadzenēs un jostas daļā. Tika identificēti intranukleāri ieslēgumi, un vīruss tika izolēts no pacienta smadzenēm. Kopš šiem agrīnajiem ziņojumiem ir panākts ievērojams progress HSVE patobioloģijā, diagnostikā un ārstēšanā.
Epidemioloģija
Herpetiskais encefalīts katru gadu skar divus līdz četrus cilvēkus no miljona visā pasaulē. Starp visiem dažādas izcelsmes encefalītiem herpetiskie gadījumi veido aptuveni 15%, un šis skaitlis gadu no gada svārstās nedaudz lielākā vai mazākā virzienā.
60–90 % gadījumu pacientiem tiek atklāts herpes vīruss HSV-1. [ 6 ] Lielākā daļa ekspertu nenorāda saistību starp slimības sastopamību un gadalaiku, taču daži ir norādījuši, ka herpes encefalīts biežāk rodas pavasarī.
Saslimt var jebkura dzimuma un vecuma cilvēks, tomēr aptuveni trešdaļa gadījumu notiek bērnībā un pusaudža gados (līdz 20 gadu vecumam), un puse rodas pacientiem, kuri ir pārsnieguši pusgadsimta vecuma robežu.
Lai gan encefalīts inficētiem cilvēkiem ir reti sastopams, HSV-1 pastāvīgi ir visizplatītākais sporādiskā encefalīta cēlonis visā pasaulē.[ 7 ],[ 8 ] HSV sastopamība visā pasaulē tiek lēsta no 2 līdz 4 gadījumiem uz 1 000 000,[ 9 ] un sastopamība Amerikas Savienotajās Valstīs ir līdzīga. Pastāv bimodāls sadalījums ar maksimālo sastopamību bērniem (<3 gadi) un atkal pieaugušajiem, kas vecāki par 50 gadiem, bet lielākā daļa gadījumu rodas personām, kas vecākas par 50 gadiem, neatkarīgi no dzimuma.[ 10 ],[ 11 ]
Cēloņi herpetiskais encefalīts
Lielākā daļa ekspertu ir sliecas uzskatīt, ka šīs slimības attīstība notiek herpes vīrusu aktivācijas rezultātā, kas pastāv latentā veidā, integrējoties nervu audu šūnu DNS ķēdēs.
Primārā inficēšanās ar HSV-1 vai 2 var notikt iekaisuma procesa veidā smadzeņu garozā, subkorteksā un baltajā vielā, un tā ir vienīgā infekcijas izpausme. Šādi gadījumi ir raksturīgi pirmajai saskarsmei ar herpes vīrusu bērnībā un pusaudža gados.
Izplatīta infekcija ar herpes simplex vīrusu, kad procesā tiek iesaistīti viscerālie orgāni un āda, bieži var izplatīties uz centrālo nervu sistēmu, attīstoties encefalītam.
Lielākajai daļai pacientu ar herpetisku smadzeņu vielas iekaisumu tiek konstatēts 1. tipa herpes simplex vīruss (HSV-1), kas izpaužas kā niezoši pūslīši uz lūpām, daudz retāk - otrais (HSV-2), tā sauktais ģenitālisks. Hroniska gausa encefalīta gadījumos tiek konstatēts HSV-3 (jostas roze, kas izraisa vējbakas/jostas rozi), HSV-4 (Epšteina-Barra vīruss, kas izraisa Filatova slimību jeb infekciozo mononukleozi), citomegalovīruss HSV-5, cilvēka herpesvīrusi HSV-6 un HSV-7, kas tiek "pamanīti" hroniska noguruma sindroma attīstībā. Dažreiz vienam pacientam dažādu audu šūnas skar dažādu celmu vīrusi (jaukta forma). Tātad teorētiski visu šo veidu bojājumi var izraisīt herpetisku encefalītu.
Dažkārt komplikāciju smadzeņu iekaisuma veidā izraisa tā sauktā herpētiskā stenokardija. Stingri sakot, šai slimībai nav nekāda sakara ar herpes vīrusu. Tāpēc encefalīts, kas rodas uz tā fona, ir vīrusu, bet ne herpētisks. Izraisītājs ir Koksaki vīruss - enterovīruss. Tas, kas to padara saistītu ar herpes vīrusu, ir to vīrusu daba - spēja parazitēt šūnu iekšienē, tostarp smadzenēs. Tas pats attiecas uz tādu slimību kā herpētiskais stomatīts. Patiesībā tā sauktā herpētiskā stenokardija (stomatīts) ir tā pati slimība, tikai stenokardijas gadījumā vairāk tiek skarta rīkles gļotāda, uz tās parādās pūslīši, kas atgādina herpes. Stomatīta gadījumā vairāk tiek skarta mutes dobuma gļotāda. Mūsdienu medicīna šo patoloģiju sauc par enterovīrusu vezikulāro faringītu vai stomatītu, atkarībā no izsitumu dominējošās zonas un ar to saistītā diskomforta. Šīs slimības parasti beidzas diezgan labi, pilnībā atveseļojoties, tomēr retos gadījumos var attīstīties komplikācijas vīrusu encefalīta veidā, kura simptomi ir identiski herpes vīrusam.
Herpes vīrusi, kas ietekmē cilvēka ādas šūnas vai orolabiālās zonas gļotādas, tajās iestrādājas, sāk vairoties un migrēt pa ķermeni pa hematogēniem un limfogēniem ceļiem, sasniedzot nervu šūnas. Pēc aktīvās stadijas, kas attīstās pēc inficēšanās, nomākšanas vīrusi iestrādājas savā ģenētiskajā aparātā un paliek nervu šūnās "snaudošā" stāvoklī, nevairojas un neizpaužas vairumā nesēju. Pētījumos ar pēcnāves oligonukleotīdu zondēšanu herpes simplex vīrusa DNS tika atrasta vairuma mirušo cilvēku smadzeņu audu neironos, kuru nāves cēlonis absolūti nebija saistīts ar inficēšanos ar šo mikroorganismu. Ir konstatēts, ka herpes vīrusa ievadīšana šūnās, jo īpaši nervu audos, ne vienmēr ir saistīta ar tā vairošanos un saimniekšūnas nāvi. Parasti tas kavē svešķermeņa replikāciju, un mikroorganisms nonāk inkubācijas stāvoklī.
Bet dažu izraisītāju faktoru ietekmē herpes vīruss tiek aktivizēts, un latentā infekcijas gaita pārvēršas akūtā vai subakūtā procesā, savukārt smadzeņu audi ne vienmēr tiks ietekmēti.
Riska faktori
Riska faktori, kas izraisa reaktivācijas procesu, nav precīzi noteikti. Tiek pieņemts, ka tie var būt lokāli sejas ievainojumi, stress, hipotermija vai pārkaršana, imūnsupresija, hormonālās svārstības, biežas vakcinācijas un neuzmanīga uzvedība pēc tām. Vecums ir svarīgs, zīdaiņiem un vecāka gadagājuma cilvēkiem ir vislielākais herpes encefalīta attīstības risks.
Pathogenesis
Herpes encefalīta patoģenēze nav vienota. Tiek pieņemts, ka tiem, kas inficējas pirmo reizi, 1. tipa herpes simplex vīruss (bērnībā un pusaudža gados) iekļūst smadzeņu vielas šūnās no nazofarneksa gļotādas epitēlija. Pārvarējis audu barjeru, mikroorganisms neirogēni (pa ožas neironu neirītiem) migrē uz ožas sīpolu un, labvēlīgos apstākļos tā attīstībai, izraisa smadzeņu vielas iekaisumu.
Mehānismi, ar kuriem HSV nokļūst cilvēka centrālajā nervu sistēmā (CNS), nav skaidri un joprojām ir diskusiju objekts. Visticamākie ceļi ietver retrogrādo transportu caur ožas vai trijzaru nerviem [ 12 ], [ 13 ] vai hematogēnu izplatīšanos. Orbitofrontālās un mezotemporālās daivas vīrusu tropisms vairumā gadījumu liecina par pretēju hematogēnu izplatīšanos. Eksperimentāli dati par dzīvniekiem apstiprina pārnešanu uz CNS caur vienu vai abiem trijzaru un ožas nerva ceļiem un liecina, ka virioni var izplatīties uz kontralaterālo temporālo daivu caur priekšējo komisijas atveri. [ 14 ]
Atšķirībā no citiem galvaskausa nerviem ar sensorām funkcijām, ožas nerva ceļi nešķērso talāmu, bet gan tieši savienojas ar frontālo un mezotemporālo daivu (ieskaitot limbisko sistēmu). Ir daži pierādījumi, kas apstiprina ožas funkcijas paplašināšanos uz CNS cilvēkiem, taču trūkst pārliecinošu datu.[ 15 ],[ 16 ] Trijzaru nervs inervē smadzeņu apvalkus un var iestiepties orbitofrontālajā un mezotemporālajā daivā.[ 17 ] Tomēr, tā kā trijzaru nerva sensorie kodoli atrodas smadzeņu stumbrā, varētu sagaidīt, ka relatīvi reti sastopamais ar HSVE saistītais smadzeņu stumbra encefalīts ir biežāk sastopams, ja vairumā gadījumu tas bija galvenais iekļūšanas ceļš CNS.[ 18 ],[ 19 ]
Diskusiju objekts ir arī tas, vai HSVE ir latenta vīrusa reaktivācija vai primāras infekcijas izraisīta infekcija; abi varianti var rasties. Iespējamie patogēnie mehānismi ietver latenta HSV reaktivāciju trijzaru ganglijos ar sekojošu infekcijas izplatīšanos uz temporālo un frontālo daivu, primāru CNS infekciju vai, iespējams, latenta vīrusa reaktivāciju pašā smadzeņu parenhīmā.[ 20 ],[ 21 ] Vismaz pusē HSVE gadījumu vīrusa celms, kas ir atbildīgs par encefalītu, atšķiras no celma, kas izraisa herpetiskus ādas bojājumus tam pašam pacientam, kas liecina par primāras CNS infekcijas iespējamību.[ 22 ]
HSV infekcija izraisa spēcīgu iedzimtās imūnsistēmas reakciju, līdz adaptīvā imūnsistēma var palīdzēt likvidēt aktīvo infekciju. Imūnās atbildes uz HSV sākumposmā iedzimtās imūnsistēmas šūnās esošie modeļu atpazīšanas receptori, ko sauc par Toll līdzīgiem receptoriem (TLR), atpazīst un saistās ar patogēniem saistītiem molekulāriem modeļiem. [ 23 ] Tas izraisa TLR dimerizāciju, kas pēc tam aktivizē signālceļus, kas ierosina iekaisumu veicinošu citokīnu, piemēram, interferonu (IFN), audzēja nekrozes faktora un dažādu interleikīnu, ražošanu. [ 24 ] IFN veicina saimnieka rezistenci pret vīrusu proliferāciju, aktivizējot Jak-Stat signālceļu [ 25 ] un ierosinot gan RNāzes enzīmu, kas noārda šūnu RNS (gan saimnieka, gan vīrusu), gan divpavedienu RNS atkarīgās proteīnkināzes, kas aptur šūnu translāciju, ražošanu. [ 26 ] Imūnās atbildes reakcijas uz HSV trūkumi (piemēram, defekti TLR-3 ceļā, tostarp pats TLR3, UNC93B1, TIR domēnu saturošais adapteri inducējošais IFN-β, audzēja nekrozes faktora receptoru saistītais faktors-3, TANK saistošā kināze 1 vai IFN regulējošais faktors-3) padara saimniekorganismu uzņēmīgu pret HSVE. [ 27 ], [ 28 ]
Iekaisuma kaskāde izraisa adaptīvo imunitāti, kas var izraisīt inficēto šūnu nekrozi un apoptozi. Lai gan saimnieka imūnreakcija ir kritiski svarīga galīgai vīrusu kontrolei, iekaisuma reakcija, īpaši aktivētu leikocītu pieplūdums, var veicināt audu bojāeju un sekojošas neiroloģiskas sekas.[ 29 ],[ 30 ]
Pēc primārās inficēšanās vīruss nonāk latentā stāvoklī saimnieka dzīvē un paliek snaudošs, līdz tas tiek reaktivēts.[ 31 ] Lai izveidotu un uzturētu latentumu, ir jālīdzsvaro vairāki sarežģīti procesi. Tie ietver lītiskās fāzes vīrusu gēnu apklusināšanu, saimniekšūnu aizsardzības mehānismu (piemēram, apoptozes) atcelšanu un saimnieka imunitātes izvairīšanos, tostarp gan iedzimtas, gan adaptīvas imūnās atbildes (piemēram, galvenā histosaderības kompleksa ekspresijas samazināšana).[ 32 ],[ 33 ] HSV specifiskās CD8+ T šūnas atrodas trijzaru ganglijos un veicina vīrusu latentuma uzturēšanu.[ 34 ] Reaktivācijas laikā vīrusu gēnu ekspresija notiek īslaicīgi organizētā veidā, kā nesen pārskatīts.[ 35 ] Pēc reaktivācijas vīruss var inficēt blakus esošos neironus un pārvietoties uz audiem, ko inervē inficēti dorsālās saknītes gangliji, izraisot slimības recidīvu un atbrīvojot infekciozas vīrusu daļiņas, kuras var pārnest citiem.
Agrīnā zīdaiņa vecumā visbiežāk tiek atklāts HSV-2 vīruss. Lielākā daļa infekciju notiek bērna pārejas laikā caur mātes dzemdību kanālu, ja viņa pašlaik atrodas slimības akūtā stadijā (dzimumorgānos ir izsitumi). Infekcijas iespējamība dzemdību laikā ir visaugstākā, tāpēc sievietēm ar akūtu dzimumorgānu herpes infekciju parasti ieteicams dzemdēt ar ķeizargriezienu.
Daudz retāk herpes encefalīts jaundzimušajiem var būt intrauterīnās infekcijas rezultāts, un to var izraisīt arī kontakts ar slimu vecāku vai dzemdību nama personāla pārstāvi pēc dzemdībām, taču šādi gadījumi ir daudz retāk sastopami.
Pieaugušiem pacientiem ar šo neiroinfekciju parasti agrāk bija herpes izsitumi vai arī viņi saskaņā ar testu rezultātiem bija seropozitīvi pret herpes simplex vīrusiem. Encefalīts varētu attīstīties atkārtotas inficēšanās gadījumā ar citu vīrusa celmu – šajā gadījumā uz mutes dobuma vai rīkles (deguna) gļotādas tiek atrasts herpes vīrusa celms, kas atšķiras no tā, kas skāra smadzeņu audus. Apmēram ceturtdaļai pacientu ar herpes encefalītu ir sastopami dažādi celmi.
Trīs ceturtdaļām atlikušo pacientu ir orolabiālie vīrusa celmi, kas ir identiski tiem, kas atrodami smadzeņu audos. Šajā gadījumā tiek pieņemti divi scenāriji. Pirmajā variantā tiek ņemta vērā hipotēze, ka vīruss ir latentā stāvoklī trijzaru nerva mezglos vai simpātiskajās ķēdēs, un, neirogēni (gar nerviem, kas inervē vidējo galvaskausa bedri), tas nonāk smadzeņu audos. Otrajā variantā tiek pieņemts, ka vīruss inficēšanās brīdī jau ir sasniedzis smadzeņu neironus un atradās tur latentā stāvoklī, kur labvēlīgos apstākļos tas tika atkārtoti aktivizēts.
Herpes vīrusa replikācija notiek intracelulāri, veidojot intranukleārus ieslēgumus, kas ietekmē neironus, palīgšūnas (glia šūnas) un iznīcina starpneironu savienojumus.
Kā tiek pārnests herpes encefalīts?
Ciešs kontakts ar pacientu nerada briesmas tiešas inficēšanās ziņā ar herpes encefalītu. Tiek pārnests tikai pats vīruss. Visbiežāk tas notiek tieša kontakta laikā ar inficētu personu akūtā stadijā, kad viņam ir orolabiski, dzimumorgānu, ādas izsitumi. Ne velti herpes sauc arī par "skūpstīšanās slimību". Šķidrais sekrēts no pūslīšu uzkrāšanās uz pacienta lūpām vienkārši ir pārsātināts ar vīrusiem, viņa siekalas un deguna izdalījumi arī ir piesātināti ar patogēniem. Infekcija skar bojātu ādu (ar mikroplaisām, skrambām), kad siekalu pilieni, kas piesātināti ar mikroorganismiem vai rinobronhiālo sekrēciju, nokļūst ādā, pacientam klepojot un šķaudot, emocionālas sarunas laikā vai tieša kontakta laikā, piemēram, skūpstoties. Maziem bērniem vīruss var iekļūt pat caur neskartu ādu. Inficēties ir iespējams, pārmaiņus lietojot vienu un to pašu dvieli, traukus, lūpu krāsu un veicot citas līdzīgas darbības.
Ar pirmo un otro šūnu parazīta veidu var inficēties orālā-ģenitālā seksa laikā ar inficētu partneri. Un, ja pūslīši uz lūpām ir skaidri redzami, tad bieži vien ir problemātiski noteikt HSV-2 aktīvo fāzi (seksuālo), jo lielākajai daļai inficēto cilvēku paasinājumi var būt latentā formā, un pats pacients to vienkārši var neaizdomāties.
Ir iespējams inficēties arī latentā stadijā. Tas parasti notiek, bieži tieši saskaroties ar gļotādām vai ar traumām un mikrobojājumiem uz veselīga cilvēka ķermeņa saskares virsmām.
Dzimumorgānu herpes tiek pārnests no mātes, kas inficēta grūtniecības laikā, bērnam vertikāli (dzemdē) un kontakta ceļā dzemdību laikā.
Simptomi herpetiskais encefalīts
Pirmās slimības pazīmes ir nespecifiskas un atgādina daudzu akūtu infekcijas slimību izpausmes. Agrīnā stadijā tiek atzīmēta augsta temperatūra (39℃ un augstāka), pieaugošas galvassāpes pierē un deniņos, vājums, miegainība un apetītes zudums. Apmēram pusei slimnieku slikta dūša un vemšana pirmajās slimības stundās pievienojas vispārējas intoksikācijas simptomiem. Diezgan ātri agrīnā stadijā, otrajā vai trešajā dienā, sāk parādīties neiroloģiski simptomi, kas norāda uz herpes encefalīta iespējamību.
Pacients sāk uzvesties neadekvāti, un uzvedības traucējumi progresē. Parādās apziņas apjukums, pacients zaudē telpiski-laicīgu orientāciju, dažreiz pārstāj atpazīt tuviniekus, aizmirst vārdus, notikumus. Tiek novērotas halucinācijas - dzirdes, redzes, ožas, taustes, fokālie un pat ģeneralizētie epileptiformie krampji, kas norāda uz smadzeņu limbiskās daļas bojājumiem. Uzvedības traucējumi var būt izteikti, dažiem pacientiem rodas delīrija stāvoklis - viņi ir paaugstināti uzbudināmi, agresīvi, nekontrolējami. Dažos gadījumos (ar vīrusa izraisītiem temporālo daivu mediālo bazālo apgabalu bojājumiem) tiek novēroti operkulāri krampji - pacients veic automātiskas košļāšanas, sūkšanas, rīšanas kustības.
Herpes encefalītu maziem bērniem bieži pavada miokloniski krampji.
Saskare ar pacientu jau agrīnā stadijā rada zināmas grūtības, kas saistītas ar garīgo reakciju palēnināšanos, atmiņas zudumu, apjukumu un apziņas blāvumu.
Herpetiskās encefalīta agrīnā stadija parasti ilgst vairākas dienas, dažreiz līdz pat nedēļai, bet var strauji progresēt un dažu stundu laikā sasniegt slimības kulminācijas stadiju, ko raksturo apziņas traucējumi līdz pat snauduļa un komai attīstībai. Snauduļa stāvoklī pacientam ir apziņa, viņš nereaģē uz uzrunāšanu, bet saglabājas motorās reakcijas uz sāpēm, gaismu un dzirdes stimuliem. [ 36 ], [ 37 ]
106 HSVE gadījumu sērijā galvenie hospitalizācijas iemesli bija krampji (32%), patoloģiska uzvedība (23%), samaņas zudums (13%) un apjukums vai dezorientācija (13%).[ 38 ]
Simptomi, kas norāda uz komas attīstību pacientam, ir elpošanas ritma traucējumi ar periodiskām pauzēm (apnoja), abu pušu motorikas traucējumi, dekortikācijas (smadzeņu garozas funkciju pārtraukšanas) un decerebrācijas (smadzeņu priekšējās daļas pārtraukšanas) simptomi. Šīs stājas reakcijas ir ārkārtīgi nelabvēlīgas pazīmes.
Poza, kas norāda uz dekortikālās rigiditātes sākumu, ir saliektas augšējās ekstremitātes un izstieptas apakšējās ekstremitātes. Decerebrācijas poza ir tāda, ka pacienta ķermenis ir savilkts auklā, visas ekstremitātes ir izstieptas, ekstensoru muskuļi ir saspringti, ekstremitātes ir iztaisnotas. Smadzeņu stumbra bojājuma līmeni nosaka apziņas traucējumu pakāpe un sejas un bulbāro nervu disfunkcija.
Ja netiek nodrošināta atbilstoša ārstēšana, attīstās smadzeņu tūska, mainot tā stumbra atrašanās vietu attiecībā pret citām struktūrām. Parasti smadzeņu temporālie apgabali ir iesprūduši tentoriālajā atverē, ko pavada simptomu triāde: samaņas zudums, dažādi acu zīlīšu izmēri (anizokorija); vienas ķermeņa puses vājināšanās. Tiek novēroti arī citi smadzeņu un galvaskausa nervu fokālie bojājumi.
Herpetiskās encefalīta regresijas stadija iestājas līdz mēneša beigām no slimības sākuma, un tās ilgumu var aprēķināt mēnešos. Apmēram piektā daļa pacientu pilnībā atveseļojas, pārējiem ir dažādas smaguma pakāpes neiroloģisks deficīts visa mūža garumā. Tie var būt lokāli psihomotoriski traucējumi vai arī var būt veģetatīvs stāvoklis.
Herpetisku encefalītu jaundzimušajiem visgrūtāk panes priekšlaicīgi dzimuši un novājināti bērni. Viņiem slimība bieži norit fulminantā nekrotiskajā formā vai strauji attīstās elpošanas mazspēja, kas noved pie komā. Parasti nav izsitumu, bet gandrīz vienmēr ir krampji, parēze, kā rezultātā tiek traucēts rīšanas reflekss, un bērns nevar ēst.
Pilnlaikā dzimušiem zīdaiņiem parasti ir vieglāka gaita. Stāvoklis pasliktinās pakāpeniski - rodas hipertermija, bērns ir vājš un kaprīzs, nav apetītes. Vēlāk var pievienoties neiroloģiski simptomi - krampji, mioklonuss, parēze.
Hronisks progresējošs herpetisks encefalīts jaundzimušajiem izpaužas ar simptomiem pirmajā vai otrajā dzīves nedēļā. Bērnam paaugstinās temperatūra, viņš kļūst letarģisks un gaudojošs, uz galvas un ķermeņa parādās raksturīgi pūslīši, vēlāk pievienojas epileptiformas simptomi. Bez ārstēšanas mazulis var nonākt komā un nomirt.
Herpetiskais encefalīts pieaugušajiem un vecākiem bērniem rodas arī ar dažādu smaguma pakāpi. Iepriekš aprakstīta klasiskā akūtā slimības gaita, ko izraisa pirmā un otrā tipa vīruss. Subakūtu raksturo relatīvi mazāk izteikti intoksikācijas un neiroloģiska deficīta simptomi. Tas nesasniedz komu, bet vienmēr ir hipertermija, galvassāpes, fotofobija, slikta dūša, febrili krampji, miegainība, kognitīvie traucējumi, aizmāršība, apjukums.
Turklāt pastāv arī "vieglāki" slimības varianti. Hronisks gauss herpetisks encefalīts ir progresējoša smadzeņu vīrusu izraisīta slimība, kas visbiežāk skar cilvēkus, kas vecāki par 50 gadiem. Simptomi atšķiras no akūtas gaitas ar pakāpenisku pieaugumu. Cilvēks pamana pastāvīgu paaugstinātu nogurumu, progresējošu vājumu. Viņa temperatūra periodiski, piemēram, vakarā, var paaugstināties līdz subfebrīlam līmenim vai arī var būt pastāvīga subfebrīla temperatūra. Paaugstināta nervu un fiziskā stresa, stresa fonā, pēc saaukstēšanās un gripas parasti tiek novērota gausa procesa saasināšanās. Organisma astēnija pastiprinās un galu galā noved pie intelektuālā potenciāla samazināšanās, darbspēju zuduma un demences.
Viena no lēnā herpetiskās encefalīta formām ir hroniska noguruma sindroms, kura attīstības ierosinātājs parasti ir iepriekšēja slimība ar gripai līdzīgiem simptomiem. Pēc tam pacients ilgstoši (vairāk nekā sešus mēnešus) nevar atgūties. Viņš jūt pastāvīgu vājumu, ir noguris no ikdienas slodzēm, ko pirms slimības nepamanīja. Visu laiku viņš vēlas apgulties, viņa sniegums ir nulle, uzmanība ir izkliedēta, atmiņa pasliktinās utt. Šī stāvokļa cēlonis pašlaik tiek uzskatīts par neirovīrusu infekciju, un visticamākie etioloģiskie faktori ir herpes vīrusi un ne tikai vienkāršais herpes, bet arī HSV-3 - HSV-7.
Herpetiskās encefalīta veidi tiek klasificēti pēc dažādiem kritērijiem. Atkarībā no simptomu smaguma (gaitas formas) slimība tiek iedalīta akūtā, subakūtā un hroniskā recidivējošā formā.
Atkarībā no smadzeņu audu bojājuma pakāpes izšķir fokālo un difūzo iekaisuma procesu.
Bojājumu lokalizācija ir atspoguļota šādā klasifikācijā:
- galvenokārt smadzeņu pelēkās vielas iekaisums - polioencefalīts;
- pārsvarā balts - leikoencefalīts;
Vispārināts process, kas ietekmē visus audus, ir panencefalīts.
Komplikācijas un sekas
Herpetiskais encefalīts ir potenciāli izārstējama slimība, taču savlaicīga ārstēšana ir ļoti svarīga. Ja tā nav vai tā sākas vēlu, slimība bieži izraisa pacienta nāvi vai smagas neiropsihiatriskas komplikācijas. Herpetiskā encefalīta smagākās sekas ir akinētiskais mutisms jeb progresējošs veģetatīvais stāvoklis. Pacients pilnībā zaudē spēju veikt intelektuālo darbību, nerunā un nekustas, pilnībā atjaunojas tikai miega un nomoda cikls. Turklāt tiek saglabāta elpošanas un asinsrites funkcija. Visi pārējie dzīvības procesi norit neparasti: pacients nespēj ēst, dzert, ievērot personīgo higiēnu, nekontrolē zarnu un urīnpūšļa iztukšošanos. Šis stāvoklis ir neatgriezenisks un ir liela mēroga smadzeņu audu bojājumu sekas. Tas attīstās pacientiem pēc atmošanās no ilgstošas komas.
Daudziem pacientiem, kuri ir pārcietuši smagu herpes encefalīta gaitu, ir mūža garumā pastāvīgi dažādas smaguma pakāpes neiropsihiatriski traucējumi: hemiparēze, hemiplēģija, redzes un dzirdes traucējumi (bieži vien vienā pusē), epileptiformas lēkmes. [ 39 ]
Diagnostika herpetiskais encefalīts
Šādas diagnozes ideju galvenokārt ierosina neiroloģisku traucējumu klātbūtne - nepiemērota uzvedība, krampji, apjukums, kas rodas ar tādiem simptomiem kā augsta temperatūra un stipras galvassāpes.
Ja ir aizdomas par herpes encefalītu, steidzami tiek nozīmēti testi (cerebrospinālā šķidruma mikroskopiskā izmeklēšana un tā polimerāzes ķēdes reakcija, lai noteiktu herpes vīrusa genotipa fragmentus), kā arī instrumentālie pētījumi, no kuriem informatīvākie ir kodolmagnētiskās rezonanses attēlveidošana. Ja tas nav iespējams, tiek veikta datortomogrāfija un elektroencefalogrāfija [ 40 ], kas var būt noderīgas pretkrampju līdzekļu efektivitātes novērtēšanai. Tomēr slimības mānīgums ir tāds, ka agrīnās attīstības stadijās diagnostikas kritēriji var nepārsniedzt normu. Pēc tam pētījumi tiek atkārtoti pirmās nedēļas laikā.
Cerebrospinālā šķidruma polimerāzes ķēdes reakcija sniedz augstu precizitāti un ļauj aizstāt tādu traumatisku izmeklēšanu kā smadzeņu vielas biopsiju. Atklātie herpes vīrusa DNS fragmenti norāda uz encefalīta herpetisku etioloģiju, un pozitīvais pētījuma rezultāts saglabājas nedēļu pēc pretvīrusu terapijas sākuma.
Muguras smadzeņu vielas mikroskopija atklāj limfocitozi, eritrocītu klātbūtni (hemorāģiskajā formā), paaugstinātu olbaltumvielu līmeni un samazinātu vai normālu glikozes līmeni.
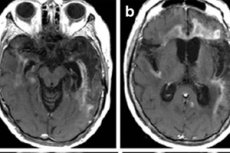
Galvenā attēlveidošanas metode ir kodolu magnētiskās rezonanses attēlveidošana (MRI). To izmanto neatliekamās palīdzības gadījumos. Turklāt tā ļauj noskaidrot, vai pacientam var veikt jostas punkciju analīzei. Herpes encefalīta gadījumā MRI ir redzami pastiprināti signāli smadzeņu garozas temporālajās daivās jeb salu rajonā, uz orbitālās frontālās giras virsmas, kam raksturīgs vienpusējs vai divpusējs bojājums bez simetrijas. Šiem rezultātiem trūkst specifiskuma, taču kopā ar klīniskajiem simptomiem un laboratorijas datiem vairumā gadījumu tie ļauj noteikt precīzu diagnozi. [ 41 ]
Agrīna diagnostika ne vienmēr apstiprina diagnozi: 10% pacientu cerebrospinālā šķidruma mikroskopijas un MRI dati, bet 5% - PCR rezultāti ir viltus negatīvi. [ 42 ] Tomēr lielākajai daļai pacientu vismaz daļa izmeklējumu apstiprina diagnozi, un sekojošās vizualizācijas atklāj acīmredzamas un progresējošas izmaiņas - tūskas un asiņošanas klātbūtni, bojājumu difūzu izplatīšanos.
Diferenciālā diagnoze
Pirmkārt, ir jānosaka patogēna izcelsme, jo galvenā ārstēšana ir vērsta uz tā neitralizēšanu: vīrusu encefalīta gadījumā nepieciešama masīva pretvīrusu terapija, bakteriālajam encefalītam nepieciešamas antibiotikas, parazitārajam encefalītam nepieciešami atbilstoši pretparazitāri līdzekļi utt. Šajā ziņā izšķiroša nozīme ir testu rezultātiem, īpaši PĶR analīzei. [ 43 ], [ 44 ]
Herpētiskais encefalīts ir jānošķir no multiplās sklerozes, neoplazmām, abscesiem, smadzeņu asinsrites traucējumiem, piemēram, insulta gadījumā vidējās smadzeņu artērijas baseinā parasti tiek bojāti bazālie gangliji (kas ir redzami MRI), savukārt herpētiskā encefalīta gadījumā tie netiek skarti, mielīts - muguras smadzeņu iekaisums, jo īpaši tāpēc, ka izplatīta neiroinfekcija bieži izplatās uz muguras smadzeņu zonām (herpētiskais encefalomielīts).
HSV-2 vīruss biežāk nekā HSV-1 izraisa iekaisumu smadzeņu mīkstajās membrānās (herpetisku meningītu), lai gan tas reti ir lokalizēts. Iekaisums ātri izplatās uz smadzeņu vielu - neironiem un gliālajām šūnām, un attīstās herpetisks meningoencefalīts. Ja patogēna izcelsme tiek noskaidrota, ārstēšanas princips ir līdzīgs (pretvīrusu terapija). Taču skartā zona ir lielāka, un komplikācijas un sekas var būt nopietnākas. To diferencē, pamatojoties uz instrumentālo pētījumu rezultātiem.
Kurš sazināties?
Profilakse
Profilaktiskās taktikas galvenais mērķis ir izvairīties no herpes infekcijas. To var salīdzināt ar mēģinājumiem aizsargāties pret elpceļu vīrusu infekcijām. Pirmkārt, var palīdzēt laba imunitāte, kurai nepieciešams ievērot veselīgu dzīvesveidu: ēst pilnvērtīgi un daudzveidīgi, apvienot iespējamās fiziskās aktivitātes ar atpūtu, palielināt izturību pret stresu, jo mūsdienu pasaulē neviens nevar pilnībā izvairīties no stresa, atteikties no veselībai kaitīgiem ieradumiem. Prakse liecina, ka herpes vīruss ir ļoti izplatīts, tomēr daži cilvēki ir izturīgi pret infekciju, un par to jāpateicas tikai savai imūnsistēmai.
Tomēr, ja redzat cilvēku ar acīmredzamiem labiālā herpes simptomiem, nevajadzētu viņu cieši apskaut vai skūpstīt. Ja tas ir jūsu radinieks, viņam jābūt atsevišķiem traukiem un higiēnas priekšmetiem, tomēr tiem vienmēr jābūt individuāliem.
Ir vērts atcerēties, ka slimību akūtā stadijā var pārnest arī ar gaisā esošām pilieniņām. Tāpēc, ja iespējams, ir vērts dezinficēt atklātās ķermeņa daļas, kas varētu būt piesārņotas ar sekrēta mikrodaļiņām (seju, kaklu), un izskalot muti.
Barjerkontracepcijas līdzekļi un dzimumorgānu apstrāde ar antiseptisku līdzekli pēc kontakta daļēji pasargā no dzimumorgānu herpes. Taču labākā aizsardzība ir izvairīties no gadījuma seksa.
Ja infekciju nevarēja novērst, konsultējieties ar ārstu un regulāri iziet ieteicamās pretvīrusu terapijas kursu. Varat izmantot tradicionālās medicīnas metodes, konsultēties ar homeopātu. Šādi pasākumi palīdzēs kontrolēt herpes vīrusu un būs labs līdzeklis tā atkārtotas aktivizēšanās un nopietnu komplikāciju attīstības novēršanai.
Prognoze
Savlaicīga pretvīrusu terapijas uzsākšana ievērojami palielina labvēlīgas prognozes iespējas pat smagās herpes encefalīta formās. Bez ārstēšanas herpes encefalīts lielākajā daļā gadījumu noved pie nāves vai smagas invaliditātes. Pašlaik ceturtā līdz piektā daļa herpes vīrusa izraisītu smadzeņu audu iekaisumu beidzas ar nelabvēlīgu iznākumu. Īpaši bīstama ir slimības fulminantā forma, un iekaisuma procesa izplatīšanās uz smadzeņu mīkstajām membrānām (meningoencefalīts) atstāj smagākas sekas.
Mirstība no neārstēta HSV encefalīta ir aptuveni 70%, un 97% izdzīvojušo neatgriežas iepriekšējā funkcionālā līmenī.[ 53 ],[ 54 ]
Starp nozīmīgākajiem negatīvajiem prognostiskajiem faktoriem ir vecāks vecums, koma/zemāks apziņas līmenis ierašanās brīdī, ierobežota difūzija DWI laikā un aciklovira lietošanas aizkavēšanās.
Lēns process ir bīstams latentā perioda ilguma dēļ, kā rezultātā līdz brīdim, kad pacients meklē palīdzību, jau ir plaši un neatgriezeniski smadzeņu struktūru bojājumi.

