Raksta medicīnas eksperts
Jaunas publikācijas
Ceļa locītavas osteofīti
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kaulu izaugumi locītavas virsmas rajonā, bieži vien izaugumu un asu izaugumu veidā, tiek saukti par osteofītiem. Ceļa locītavas osteofīti izraisa stipras sāpes celī, gandrīz nereaģējot uz pretsāpju līdzekļu lietošanu. Osteofītu veidošanās ir saistīta ar patoloģiskām izmaiņām kaulu audos. Marginālie osteofīti ir bieža ceļa locītavas un citu diartrodiālo locītavu osteoartrīta pazīme. Šie kaulainie izaugumi veidojas periosteumā skrimšļa un kaula savienojuma vietā, ko diartrodiālajās locītavās pārklāj sinovijs. [ 1 ], [ 2 ] Ārstēšana ir ilga un dažreiz diezgan sarežģīta, kombinēta.
Epidemioloģija
Saskaņā ar Pasaules Veselības organizācijas statistiku, ceļa locītavas osteofīti biežāk cieš pacienti no 35 gadu vecuma. Speciālisti šo tendenci skaidro ar pārmērīgu slodzi uz ceļiem, palielinātu fizisko aktivitāti.
Šīs patoloģijas izplatība industrializētajās valstīs ir aptuveni 30–60%.
Visspilgtākais un biežākais slimības simptoms, ar kuru pacienti vēršas pie ārstiem, ir akūtas sāpes, pārvietojot ceļgalu.
Aptuveni 20–30 % cilvēku osteofīti var būt bez jebkādiem simptomiem. Saskaņā ar dažiem ziņojumiem osteofīti ir vairāk nekā 80 % cilvēku, kas vecāki par 79 gadiem, un tikai 13 % no viņiem tiek diagnosticēti.
Vīriešiem ir lielāka nosliece uz ceļa osteofītu simptomu rašanos agrākā vecumā. Tomēr klīniskā aina ir izteiktāka sievietēm pacientēm.
Osteofītu klātbūtne ir viens no diagnostikas kritērijiem tādam stāvoklim kā gonartroze (ceļa locītavas osteoartrīts). Aptuveni 13 % sieviešu un 10 % vīriešu vecumā no 60 gadiem ir simptomātiska ceļa locītavas osteoartrīts. Cilvēku ar simptomātisku ceļa locītavas osteoartrītu īpatsvars, visticamāk, palielināsies iedzīvotāju novecošanās un aptaukošanās vai liekā svara līmeņa dēļ kopējā populācijā. [ 3 ]
Cēloņi ceļgala osteofīti
Ceļa locītavas osteofīti rodas kaula remodelācijas rezultātā kāda patoloģiska procesa laikā. Osteoartrīts un ar to saistītās izmaiņas noved pie skrimšļa bojājumiem, zem kura atrodas kauls. Tas negatīvi ietekmē kaulaudu aizsardzību. Tā rezultātā palielinās slodzes spiediens uz kaulu, to ietekmē patoloģiskas izmaiņas. Tiek iedarbināti kompensācijas mehānismi, kaulaudi sabiezē, un slodzes ietekmē rodas osteofīti.
Paātriniet patoloģijas gaitu:
- Progresējoša gonartroze;
- Vecāks vecums un ar to saistītās izmaiņas;
- Kaulu hipermineralizācija.
Tomēr ceļa locītavas osteofīti ne vienmēr rodas patoloģisku procesu dēļ un var kalpot kā viena no ar vecumu saistītu izmaiņu pazīmēm kaulu un locītavu aparātā.
Slimības veidošanā un progresēšanā ir iesaistīti gan vispārējas, gan specifiskas ietekmes faktori. Tādējādi ceļa locītavas visbiežāk tiek skartas liekā svara, sinovīta un stilba kaula subhondrālo bojājumu ietekmē.
Riska faktori
Regulāra slodze uz ceļa locītavu pakāpeniski noved pie deģeneratīvu procesu sākuma, locītavas skrimšļa audu nodiluma. Ja vienlaikus pastāv tādi faktori kā vecums virs 30 gadiem, locītavu traumas, pēdas patoloģijas (deformācijas utt.), neērtu apavu valkāšana, negatīvā ietekme uz ceļa kaulu struktūrām daudzkārt palielinās.
Locītavu audu nodiluma procesā palielinās slodze tieši uz ceļa locītavu un saišu aparātu, kas izraisa saišu sabiezēšanu, palielinātu berzi un rezultātā osteofītu augšanu.
Deģeneratīvas izmaiņas sākas relatīvi jaunā vecumā. Vairumā gadījumu tā ir lēni attīstoša patoloģija, kas gandrīz neliecina par sevi, līdz izaugumi sāk ietekmēt nervu struktūras.
Faktori, kas var paātrināt deģeneratīvus procesus, var būt šādi:
- Iedzimtas muskuļu un skeleta sistēmas īpatnības;
- Uzturvērtības īpašības;
- Dzīvesveids, slikti ieradumi;
- Traumatiskas traumas, tostarp sporta pārslodzes, ceļu satiksmes negadījumi utt.
Starp biežākajiem ceļa locītavas osteofītu parādīšanās faktoriem ir osteoartrīts, kas bieži veicina patoloģiju pacientiem, kas vecāki par 55 gadiem.
Pathogenesis
Marginālo osteofītu veidošanās sākas ar hondroģenēzes disregulāciju, kas ietver periostā esošo hondrogēno šūnu diferenciāciju, kā rezultātā veidojas skrimšļiem līdzīga struktūra, ko sauc par hondrofītu. Pēc tam hondrofīts pārkaulojas, veidojot hondroosteofītu, un visa struktūra galu galā pārvēršas kaulā, veidojot osteofītu. [ 4 ], [ 5 ] Patoloģiski kaulu izaugumi parādās uz periosteuma slāņa, saišu aparāta un citu ceļa locītavai blakus esošo audu pārkaulošanās procesu fona. Normālā skeleta sistēmas stāvoklī osteofīti neaug.
Problēma galvenokārt skar lielās locītavas, piemēram, elkoņus, plecus, potītes, ceļgalus un gurnus. Var tikt skartas arī skriemeļi, ribu locītavas un atslēgas kauli.
Saskaņā ar patogenētiskajiem virzieniem osteofīti tiek iedalīti šādos veidos:
- Posttraumatisks - veidojas pēc traumatiskas traumas ar periosta atslāņošanos vai kaulu lūzumiem. Process īpaši aktivizējas, kad infekcijas izraisītāji nonāk audos - jo īpaši tas notiek atklātu lūzumu gadījumā.
- Deģeneratīvi-distrofisks - attīstās uz locītavu skrimšļa intensīvas iznīcināšanas fona ar bojājumiem subkartilaginozajam kaulam. Piemērs ir ceļa locītavas deformējošā artroze ar ierobežotu kustību diapazonu.
- Pēciekaisuma - rodas iekaisuma reakciju dēļ, tostarp tuberkulozes, osteomielīta, reimatoīdā artrīta, brucelozes un tā tālāk fonā.
- Sistēmiska, endokrīna - saistīta ar noteiktām skeleta izmaiņām, endokrīnās sistēmas traucējumiem. Piemērs ir osteofītu veidošanās pacientiem ar akromegāliju.
- Osteofīti centrālās nervu sistēmas bojājumu dēļ - rodas, ja tiek traucēta locītavu audu nervu inervācija.
- Pēcslodze - veidojas fiziskas pārslodzes dēļ periosta iedarbības zonā piestiprinātās muskulatūras kontrakcijām.
- Osteofīti, kas veidojas locītavas kapsulas mikrobojājumu vai tās iespiešanās starp locītavu virsmām dēļ pēkšņas kustību aktivitātes periodos.
Lai gan marginālie osteofīti ir identificēti kā jutīga un agrīna skrimšļu bojājumu klātbūtnes pazīme pacientiem ar osteoartrītu, precīza osteofītu patogeneze tikai sāk tikt izprasta. Citomorfoloģiskās atradnes un gēnu ekspresijas modeļi osteofītu veidošanās laikā atgādina lūzuma kaulu smadzeņu dzīšanas un endohondrālās augšanas plāksnes osifikācijas modeļus. [ 6 ] Nesen ir pierādīts, ka osteofītu veidošanās un skrimšļu bojājumu klātbūtne ir fiziski neatkarīgas parādības. [ 7 ] Iepriekš publicētie pētījumi ir parādījuši, ka osteofītu augšana notiek citokīnu izdalīšanās dēļ no bojāta skrimšļa, nevis mehāniskas iedarbības uz locītavas kapsulu, ka sinoviālajiem audiem ir svarīga loma osteofītu veidošanās regulēšanā un ka eksogēni ievadīti citokīni var izraisīt vai kavēt osteofītu veidošanos. [ 8 ], [ 9 ], [ 10 ]
Divi citokīni, kuriem ir galvenā loma hondroģenēzes uzsākšanā, kas ir pirmais osteofītu veidošanās posms, ir transformējošais augšanas faktors beta (TGF-β) un kaulu morfogēniskais proteīns-2 (BMP-2). TGF-β un BMP-2 ir augstā koncentrācijā osteofītos, kas iegūti no pacientiem ar ceļa un gūžas osteoartrītu [ 11 ], [ 12 ], kā arī dzīvnieku sinoviālajā šķidrumā pēc akūta skrimšļa bojājuma. [ 13 ] Ir pierādīts, ka TGF-β un BMP-2 inducē hondroģenēzi in vivo, tieši injicējot dzīvnieku ceļa locītavā, un in vitro, eksogēni injicējot mezenhimālajās šūnās kultūrā, savukārt ir atklāts, ka šo citokīnu inhibitori novērš hondroģenēzi [ 14 ], [ 15 ].
Simptomi ceļgala osteofīti
Pirmās osteofītu pazīmes ir regulāras sāpes un locītavu krakšķēšana. Jāatzīmē, ka slimības smagums rentgenogrammā ne vienmēr atbilst simptomu intensitātei. Ir gadījumi, kad ceļa locītavai bija ievērojama destruktīva iedarbība, tomēr klīniskās izpausmes praktiski nebija. Pastāv arī pretējas situācijas, kad patoloģiskās izmaiņas rentgenogrammā ir nelielas, bet simptomi ir spilgti un daudzšķautņaini.
Pašu osteofītu izmērs ir svarīgāks par locītavu spraugas izmēru.
Pacientiem ar ceļa locītavas osteoartrītu:
- Kaulu izaugumi ievērojami palielina hroniska sāpju sindroma risku;
- Gan osteofītu lielums, gan skaits ietekmē sāpju izpausmju stiprumu;
- Osteofītu klātbūtne palielina saišu bojājumu risku.
Citi iespējamie simptomi:
- Trulas sāpes, kas izstaro uz papēdi, augšstilbu;
- Nejutīgums vai tirpšana skartajā kājā;
- Progresējošs vājums ekstremitātēs;
- Gaitas izmaiņas, klibošana.
Simptomatoloģija palielinās ar fiziskām aktivitātēm un samazinās pēc miera perioda.
Sakarā ar to, ka klīniskā aina ceļa locītavas osteofītos ir līdzīga kā dažās citās locītavu slimībās, diagnozes precizēšanai ir nepieciešams pilnībā pārbaudīt pacientus.
Var apsvērt nosacīti specifiskas patoloģisku izaugumu pazīmes ceļa locītavā:
- Tā sauktās "sākuma" sāpes, kas parādās brīdī, kad sākat staigāt vai kāpt pa kāpnēm, ar lokalizāciju ceļa priekšējā iekšējā virsmā (dažreiz "iet" uz apakšstilbu vai augšstilbu);
- Paaugstinātas sāpes locītavas saliekšanas brīdī;
- Dažreiz - četrgalvu muskuļa vājināšanās un atrofiskas izmaiņas, sāpīgas sajūtas zondējot locītavas spraugas projekcijas zonā vai periartikulārajās zonās.
Daudziem pacientiem ir ceļa locītavas ārēja izliekuma, kā arī locītavas nestabilitāte.
Posmi
Izšķir četrus galvenos ceļa locītavas osteofītu posmus:
- Pirmo posmu raksturo diskomforts un nelielas sāpes celī, kas saistītas ar nelielu fizisko aktivitāti.
- Otro posmu raksturo ilgstošākas un intensīvākas sāpes, kas izzūd tikai pēc ilgstoša atpūtas perioda. Dažas aktīvas kustības var būt ierobežotas, un sāpes, zondējot celi, ir gandrīz nemainīgas.
- Trešo posmu raksturo ievērojama sāpju intensitātes palielināšanās. No rīta parādās kustību stīvums.
- Ceturto posmu pavada pastāvīgas sāpes celī ar izteiktu pieaugumu līdz ar slodzi. Periartikulārie muskuļi atrofējas, motoriskā aktivitāte ir ierobežota.
Veidlapas
Osteofīti ievērojami palielina hroniska sāpju sindroma risku ceļa locītavā. Ja izaugumi ir lieli vai smaili, tie var bojāt saites, meniskus. Tomēr klīnisko izpausmju prognoze un intensitāte lielā mērā ir atkarīga no kaulu veidošanās veida.
Ceļa locītavas malas osteofīti rodas kaulu segmentu malās. Šādus izaugumus visbiežāk izraisa ar vecumu saistītas deģeneratīvas izmaiņas, intensīva un bieža slodze uz ceļa zonu, pārmērīgs ķermeņa svars un mazkustīgs dzīvesveids.
Lieli izaugumi rada tiešus draudus skartās ekstremitātes kustīgumam.Tajā pašā laikā nelieli ceļa locītavas osteofīti var kļūt par nejaušu atradumu radioloģiskās vai tomogrāfiskās izmeklēšanas laikā un var nerādīt nekādus simptomus.
Komplikācijas un sekas
Ceļa locītavas osteofīti var izraisīt komplikācijas, kas galvenokārt ir atkarīgas no izaugumu lieluma, to skaita, atrašanās vietas un attīstības stadijas. Komplikācijas var būt mērenas un smagas, ietekmējot pacienta vispārējo veselību.
Starp visbiežāk sastopamajām blakusparādībām ir:
- Nervu galu saspiešana, kā rezultātā rodas stipras sāpes, vājums, piespiedu stāvoklis un skartās ekstremitātes mobilitātes ierobežojums;
- Pilnīga ceļa locītavas imobilizācija;
- Deģeneratīvi procesi, muskuļu atrofija;
- Ekstremitāšu deformācija.
Laika gaitā cilvēks ar ceļa locītavas osteofītiem zaudē spēju ilgstoši uzturēt fizisko aktivitāti. Sākumā rodas grūtības noiet lielus attālumus, pēc tam - īsus. Tad kļūst nepieciešams izmantot dažādas atbalsta ierīces (nūjas, kruķus utt.).
Patoloģijas gaita kļūst īpaši smaga vēlīnās attīstības stadijās, kad rodas locītavas izliekums, tās funkcijas pārkāpums. Mainās ekstremitātes garums, rodas problēmas ar iešanu. Progresējoša locītavu spraugas sašaurināšanās noved pie ceļa blokādes. Vienlaikus attīstās artrīts, reaktīvs sinovīts utt. Visnelabvēlīgākajā notikumu attīstības gadījumā veidojas ankiloze - pilnīgs mobilitātes zudums locītavu virsmu saplūšanas dēļ ar neelastīgu šķiedru audu augšanu. Tiek traucēta asinsrite, cieš audu apgāde ar barības vielām un skābekli, kas tikai pasliktina situāciju.
Pasliktinoties locītavu funkcijai, slodze uz visu muskuļu un skeleta sistēmu tiek sadalīta nevienmērīgi. Pārslogotajos segmentos notiek arī patoloģiskas izmaiņas, kas vēl vairāk pasliktina pacienta stāvokli. Var attīstīties pēdu un mugurkaula deformācijas, iegurņa nepareiza novietojuma u. c.
Turklāt, ja netiek ārstēts, rodas bursīts, miozīts, osteonekroze utt. Gandrīz visas muskuļu un skeleta sistēmas struktūras cieš, un cilvēks kļūst invalīds.
Diagnostika ceļgala osteofīti
Nav laboratorijas vērtību, kas būtu raksturīgas tikai ceļa osteofītiem. Tomēr joprojām tiek nozīmēti testi, jo īpaši:
- Diferenciāldiagnozē (jāatzīmē iekaisuma izmaiņu neesamība vispārējā asins analīzē, antivielu neesamība pret ciklisko citrulēto peptīdu, normāls urīnskābes saturs asinīs);
- Lai noteiktu iespējamās kontrindikācijas konkrētai ārstēšanas metodei (klīniskās asins un urīna analīzes, asins ķīmija);
- Lai izslēgtu iekaisuma reakciju (eritrocītu sedimentācijas ātruma un C-reaktīvā proteīna novērtēšana).
Sinoviālā šķidruma analīze tiek veikta sinovīta, aizdomu par artrītu gadījumos. Kopumā neiekaisīgu osteofītu gadījumā sinoviālais šķidrums ir dzidrs, sterils, vidēji viskozs.
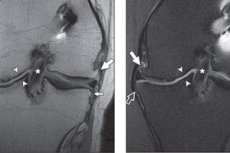
Instrumentālā diagnostika šajā situācijā ir vairāk indikatīva. Šajā gadījumā vispieejamākā un informatīvākā metode tiek uzskatīta par rentgenu, kas ļauj noteikt locītavu spraugas sašaurināšanos, osteofītu tiešu klātbūtni un subhondrālu sklerozi.
Locītavas spraugas platums tiek mērīts šaurākajā vietā. Ceļa locītavai norma ir no 6 līdz 8 mm. Atkarībā no sašaurināšanās pakāpes un osteofītu izplatības ārsts nosaka patoloģiskā procesa radioloģisko stadiju:
- Apšaubāmas radioloģiskas izpausmes (sašaurināšanās nav vai ir neliela, osteofīti izskatās kā mazi, sekli izaugumi).
- Izpausmes ir minimālas (sašaurinājums ir neliels, osteofīti ir atsevišķi locītavu malu rajonā).
- Manifestācijas ir mērenas (mērena sašaurināšanās, izaugumi nav izolēti mazi, ir subhondrālas osteosklerozes pazīmes un locītavu virsmu neliela izliekšanās).
- Izpausmes ir intensīvas (sašaurināšanās ir izteikta, izaugumi ir vairāki un lieli, ir subhondrālas osteosklerozes pazīmes un kaula epifīžu deformācija).
Ceļa locītavu rentgenogrāfija tiek veikta pēc standarta tehnikas, izmantojot taisnu/aizmugurējo projekciju un pasīvu fleksiju (abiem ceļgaliem jābūt saskarē ar kaseti un vienā plaknē ar gūžas locītavām, ceļa skriemeļu un īkšķu galiem). Parasti pietiek ar vienu radioloģijas izmeklējumu. Atkārtoti rentgenuzņēmumi nepieciešami, ja ārstam ir aizdomas par citas slimības piestiprināšanos, ja plānota ķirurģiska operācija locītavas zonā.
Citi iespējamie instrumentālie pētījumi ietver:
- MRI;
- Datortomogrāfijas skenēšana;
- Ultraskaņa;
- Radioloģiskā densitometrija.
Ja tiek atklāts ceļa locītavas sinovīts, tiek veikta locītavas punkcija ar sinoviālā šķidruma izņemšanu ar turpmāku analīzi, lai noteiktu iekaisuma kristālisko procesu klātbūtni.
Artroskopija ir jutīgāka nekā MRI virspusēju skrimšļu bojājumu noteikšanā. [ 16 ], [ 17 ] Tomēr aizmugurējos augšstilba kaula kondilomos ir ievērojamas zonas, kas nav redzamas artroskopijas laikā un tāpēc ir labāk novērtējamas ar MRI. [ 18 ]
Rentgenogrammās atklāto marginālo osteofītu kļūdaini pozitīvo rezultātu biežums sasniedz 53% patellofemorālajā, 44% mediālajā un 33% laterālajā daļā, izmantojot artroskopiju kā atsauces standartu [ 19 ], un sasniedz 41% patellofemorālajā un 17% tibiālajā-femorālajā daļā, izmantojot MRI kā atsauces standartu [ 20 ], [ 21 ].
Diferenciālā diagnoze
Parasti ceļa locītavas osteofīti tiek diagnosticēti bez lielām grūtībām radioloģiskās izmeklēšanas laikā.
Diferenciāldiagnozes ietvaros tiek izmantoti tādi kritēriji kā ierobežotu motorisko spēju noteikšana, sāpes ceļa pasīvās pagarināšanas un locīšanas laikā, kā arī radioloģisko izmaiņu raksturs:
- Locītavas spraugas sašaurināšanās;
- Osteofītu formas un atrašanās vietas īpatnības;
- Subhondrālas sklerozes, cistu u.c. klātbūtne.
Ceļa locītavā var būt ne tikai osteofītiski izaugumi, bet arī entezofīti izaugumi, kas ir ļoti līdzīgi viens otram. Entesofīti ir izolētas pārkaulošanās zonas, kas atrodas saišu aparāta, cīpslu un locītavas kapsulas piestiprināšanās vietā pie kaulaudiem. Ceļa locītavā entezofīti biežāk atrodami ceļa skriemeļa rajonā - ceļa skriemeļa saites un 4-koronārā augšstilba muskuļa cīpslas piestiprināšanās vietā. Gan osteofīti, gan entezofīti var izraisīt diezgan intensīvu sāpju sindromu.
Kopumā diferenciāldiagnoze tiek veikta ar citām zināmām locītavu slimībām.
Kurš sazināties?
Profilakse
Ceļa osteofītu veidošanās risku ievērojami samazina tādi faktori kā:
- Fizisko aktivitāšu mērenība, pārmērīgas locītavu slodzes novēršana;
- Atbilstoša darba vietu organizēšana, regulāras fiziskās aktivitātes, pastaigas, peldēšana;
- Savlaicīga nosūtīšana pie ārsta infekcijas un citu slimību gadījumā;
- Weight control;
- Traumu novēršana apakšējās ekstremitātēs.
Ja tiek konstatētas aizdomīgas osteofītu pazīmes, ārstēšana jāsāk jo ātrāk, jo labāk. Ir svarīgi nekavējoties meklēt medicīnisko palīdzību, iziet pārbaudi un visu nepieciešamo ārstēšanas programmu.
Nedrīkst aizmirst, ka locītavu veselībai vislabvēlīgākais uzturs ir sabalansēts uzturs. Skeleta-muskuļu sistēmai jāsaņem pietiekams daudzums visu nepieciešamo vielu. Turklāt ēdieniem jābūt pareizi pagatavotiem, bez ilgstošas termiskās apstrādes un cepšanas. Ieteicams lietot svaigus dārzeņu produktus, tvaicētus vai ceptus ēdienus, sautētus ar nelielu šķidruma daudzumu.
Vēl viens no galvenajiem osteofītu veidošanās novēršanas principiem ir dzeršanas režīma ievērošana. Pieaugušajam katru dienu jāizdzer apmēram pusotrs litrs tīra dzeramā ūdens, izņemot tēju, kafiju un citus dzērienus. Dzeriet ūdeni no rīta pēc pamošanās, pusstundu pirms ēšanas un pirms fiziskām aktivitātēm.
Locītavu pārtikas "ienaidnieki": kafija un stipra tēja, skābenes un spināti, dzīvnieku tauki un subprodukti, saldumi un alkohols, mākslīgās piedevas (stabilizatori, garšas pastiprinātāji utt.), transtauki un rafinēti pārtikas produkti.
Prognoze
Daudzi klīniskie pētījumi ir parādījuši, ka radiogrāfijas laikā atklātie marginālie osteofīti ir visjutīgākā, bet vismazāk specifiskā pazīme skrimšļa bojājumu klātbūtnes prognozēšanai tajā pašā ceļa locītavas rajonā. [ 23 ]
Ceļa locītavas izaugumi bez ārstēšanas var izraisīt vairākas komplikācijas, kas ir atkarīgas no patoloģisko izmaiņu veidošanās ātruma un pakāpes, no osteofītu atrašanās vietas īpašībām.Šādas komplikācijas var būt gan mērenas, gan izteiktas, ietekmējot dažādas funkcijas un stāvokļus.
Visbiežāk ārstēšanas trūkums noved pie pakāpeniskas locītavu funkciju ierobežošanas līdz pat ceļa imobilizācijai, stipras sāpes nervu galu saspiešanas rezultātā, kustību (mobilitātes) ierobežošanai.
Kopumā pacientu prognoze ne vienmēr ir viennozīmīga un vienāda. Tā lielā mērā ir atkarīga no ārstēšanas pasākumu savlaicīguma un kompetences, no organisma individuālajām īpašībām. Par prognozes relatīvo labvēlību var runāt, ja cilvēks meklē medicīnisko palīdzību patoloģijas agrīnās stadijās, ievēro visus ārstu ieteikumus, tostarp pielāgo dzīvesveidu un uzturu. Pretējā gadījumā ceļa locītavas osteofīti progresē, pacienta stāvoklis pakāpeniski pasliktinās, līdz pat invaliditātei. Galvenais solis muskuļu un skeleta sistēmas veselības saglabāšanā ir regulāras medicīniskās pārbaudes, kas ļauj identificēt iespējamos traucējumus agrīnās attīstības stadijās.
Ceļa osteofīti un armija
Osteofīti parasti ir sekundāri un ir kāda cita patoloģiska procesa organismā sekas - jo īpaši osteoartrīta. Ja diagnoze atklāj deģeneratīvas izmaiņas locītavu struktūrās, ārsti nosaka atbilstošus terapeitiskus pasākumus. Atkarībā no destrukcijas pakāpes un audu izmaiņām, klīniskā attēla intensitātes un patoloģijas ietekmes uz konkrētā pacienta vispārējo stāvokli, medicīniskā komisija lemj par viņa dienesta armijā iespējamību vai neiespējamību.
Personas atzīšana par dienestam nederīgu ir iespējama:
- Ja ceļa locītavas osteofīti ir vairāki, kam pievienots stiprs sāpju sindroms bez reakcijas uz ārstēšanu;
- Ja ir izteikti kustību ierobežojumi, locītavu pietūkums, locītavu izliekums, kas prasa valkāt īpašas ierīces un apavus.
Ja patoloģiskas izmaiņas saglabājas ilgstoši un ārstēšana nedod pozitīvu rezultātu, karavīrs var saņemt atbrīvojumu veselības apsvērumu dēļ.
Lai militārās komisijas pārstāvji varētu pieņemt atbilstošu lēmumu, jauniesaucamajam ir jāiesniedz visa nepieciešamā medicīniskā dokumentācija, tostarp diagnostikas rezultāti (rentgens, MRI), transkripti, novērošanas lapas, izziņas utt., kā arī dokumenti, kas apliecina jauniesaucamā regulāru ārstēšanos slimnīcās.
Visbiežāk ar ceļa locītavas osteofītiem dienests armijā kļūst neiespējams:
- Ja ir ievērojama skrimšļa bojāeja, maksimāla locītavas spraugas sašaurināšanās ar locītavas funkcionalitātes ierobežošanu;
- Ja tiek konstatēta citu locītavu progresējoša deformējoša osteoartrīts.
Ja nav simptomu un skartā ceļa locītavas normālas funkcijas, karavīram tiek piešķirts statuss "piemērots militārajam dienestam".
Ja medicīniskās komisijas iziešanas laikā karavīram tiek konstatēta akūta iekaisuma slimības stadija, viņam tiek noteikta atbilstoša ārstēšana un tiek piešķirta pagaidu atlikšana, ieskaitot nākamo rehabilitācijas posmu.

