Raksta medicīnas eksperts
Jaunas publikācijas
Pneumocystis
Last reviewed: 06.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Pneimocistīts ir elpceļu plaušu slimības izraisītājs, kas rodas riska grupas cilvēkiem. Šī slimība nav raksturīga veseliem cilvēkiem, jo izraisītājs ir oportūnistisks. Pneimocistīta pneimonijas izplatība iedzīvotāju vidū ir zema, bet cilvēkiem ar primāru imūndeficītu šī patoloģija ir ļoti izplatīta: pacientiem ar leikēmiju, limfogranulomatozi, citām onkopatoloģijām, ar iedzimtu imūndeficītu, kā arī ar HIV infekciju. AIDS slimniekiem pneimocistoze ir slimības "marķieris" un rodas vairāk nekā pusei inficēto.
Pneimocistīta struktūra
Pneumocystis carinii ir mikroorganisms, kas tika izolēts no slima cilvēka elpceļiem bronhos bifurkācijas vietā (carina), no kurienes arī cēlies šīs sugas nosaukums. Šis patogēns dabiski dzīvo daudzu dzīvnieku plaušās, kā arī dažu cilvēku plaušās, no kuriem rodas infekcija. Infekcijas ceļš ir gaisā. Tomēr cilvēki ar normālu imūnsistēmas stāvokli var nesaslimt, bet tikai būt nesēji, jo pneimocistis ir oportūnistiska. Imūndeficīta stāvokļos attīstās slimības klīniskie simptomi.
Pētot šī mikroorganisma uzbūvi, bija daudz diskusiju par to, kurai valstij klasificēt šo sugu. RNS, mitohondriju un olbaltumvielu membrānu struktūru strukturālās iezīmes ļāva to klasificēt kā sēnītes, bet ergosterola neesamība un dzīves cikla īpatnības apstiprina, ka Pneumocystis ir protozojs.
Pneimocistīta struktūra nav tik vienkārša. Tas ir saistīts ar šūnu elementu struktūras nekonsekvenci sarežģītā šūnu cikla dēļ. Vienkāršāko izmēri svārstās no 1 līdz 10 mikrometriem atkarībā no cikla stadijas. Tāpēc, saskaņā ar mikroskopu, var būt dažādas formas - no mazām formām ar plānu šūnu sienu līdz lielām ar biezāku sienu.
Pneimocistis ir ekstracelulārs parazīts, kas galvenokārt lokalizējas pirmās un otrās kārtas alveolocītos. Mikroorganisms var pastāvēt četrās galvenajās formās: trofozoīts, prekista, cista un sporozoīts.
Trofozoīts ir eksistences forma, kam raksturīgs ievērojams šūnas diametrs un neregulāra forma. Membrāna ir bieza un tai ir pseidopoda formas izaugumi, tāpēc trofozoīta forma nav nemainīga. Šīs struktūras ir paredzētas patogēna ciešam kontaktam ar alveolocītu šūnu. Šūnas iekšpusē atrodas citoplazma ar daudziem mikroorganismiem raksturīgām organellām: mitohondrijiem, zivju-somām, vakuolām ar šūnu sulu un lipīdu un oglekļa komponentiem. Kodols aizņem pietiekami daudz vietas un ir ieskauts ar divām membrānām, lai aizsargātu ģenētisko materiālu.
Precistas ir ovālas formas, bez izaugumiem, maza izmēra un ar plānu šūnu membrānu. Šo struktūru vidū kodoli dalās, veidojot cistas.
Arī cistas ir apaļas formas, taču to izmērs ir lielāks, jo tajās ir īpaši ķermeņi - sporozoīta priekšteči. Cistām ir apvalks un bieza trīsslāņu membrāna, kurai pēc plīsuma ir neregulāra forma, un tādējādi cikls atkārtojas.
Pneimocistis vairojas, vienkārši sadalot savu ģenētisko materiālu divās daļās un pēc tam citoplazmas saturu sadalot ar membrānu.
Pneimocistīta dzīves cikls
Pneimocistis ir percelulārs parazīts, taču tajā pašā laikā dažādas eksistences formas ļauj tam iekļūt šūnā. Infekcija notiek ar gaisā esošām pilieniņām. Cilvēka organismā nonāk cista, kuru ar pietiekamu imūnreakciju neitralizē imūnkompetentas šūnas. Ja nē, cista aug un turpina savu attīstības ciklu tālāk, veidojoties nobriedušām formām. Visu ciklu var iedalīt divās fāzēs - dzimumfāzē un bezdzimumfāzē.
Pneumocystis dzīves cikls ir diezgan sarežģīts un iziet cauri vairākām dzīvības formām posmos: trofozoīts, prekista, cista, sporozoīts. Trofozoīts ir veģetatīva forma, kas ar savu pseidopodiju piestiprinās alveolocītam un cieši mijiedarbojas ar šūnas membrānu. Pēc tam, šūnu dalīšanās ceļā, veidojas divas nobriedušas šūnas, un tādējādi notiek vairošanās. Šī ir tā sauktā Pneumocystis attīstības bezdzimumfāze.
Trofozoīts veido prekistu, kuram ir milzīgs kodols un ap to koncentrētas barības vielas, kas nepieciešamas topošajai cistai. Laika gaitā kodols dalās un veidojas cista, kuras iekšpusē parasti ir 8 kodoli. No cistas rodas mikroorganismi - sporozoīti. Tiem ir vienots ģenētiskās informācijas kopums, un, saplūstot vienam ar otru, tie atkal veido trofozoītu, un attīstības cikls atkārtojas. Šī ir attīstības dzimumfāze.
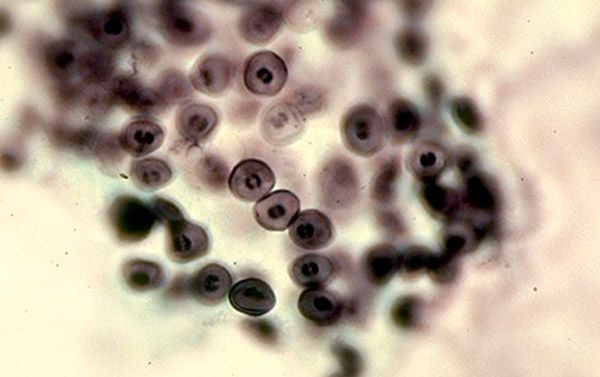
Cistas, nonākot cilvēka organismā, lokalizējas alveolās. Intensīvi vairojoties trofozoītiem un cistām, to kļūst arvien vairāk, un alveolocīti lobās, pēc tam rodas klīniskās izpausmes. Pirmās imūnreakcijas uz šo procesu attīstās šūnu imunitātes dēļ. Makrofāgi un T-palīgie reaģē uz svešķermeņiem un cenšas tos fagocitēt, bet cistām piemīt spēja atrasties makrofāga iekšpusē un netikt ietekmētām ar tā lizosomu enzīmiem. Tādēļ šūnu imūnreakcija nav pietiekama visaptverošai imūnreakcijai un pneimocistozes likvidēšanai. Kad T-palīgu ietekmē ar kaskādes mehānismu palīdzību tiek uzsākta imunitātes humorālā saite, imūnglobulīni ietekmē trofozoītus un inficētos makrofāgus. Tāpēc cilvēkiem ar imūnās atbildes patoloģiju šī slimība attīstās ļoti ātri, jo atbilstošai aizsardzībai ir nepieciešams labs gan lokālās šūnu, gan humorālās imunitātes līmenis.
Pneimocistīta pneimonijas simptomi
Slimības inkubācijas periods ir no vienas līdz piecām nedēļām. Tas ir atkarīgs no vecuma un organisma imūnsupresijas pakāpes. Bieži vien slimība var noritēt kā izplatīta akūta elpceļu slimība, tad klīniskās pazīmes ir vāji izteiktas un cilvēks var nomirt vieglas gaitas fonā.
Ņemot vērā plaušu morfoloģiskās izmaiņas, izšķir vairākus klīniskos posmus:
- tūskas stadija – rodas infiltrācijas izmaiņu sākumā, un to raksturo intoksikācijas simptomi un pieaugošs elpošanas distress.
- Atelektāzes stadija – sekrēta aizplūšanas traucējumi no alveolām veicina to salipšanu un plaušu atelektāzes attīstību. Klīniski parādās klepus, pastiprinās elpošanas mazspēja.
- Emfizēmas stadija – ilgst nenoteiktu laiku atkarībā no ārstēšanas efektivitātes. Simptomi mazinās, bet atlikušās sekas plaušās emfizematozu bullu veidā rada kastes veida skaņu, kad to perkusē.
Pneimocistozes pneimonijas simptomi pieaugušajiem un bērniem atšķiras. Bērni var saslimt priekšlaicīgas dzemdības, centrālās nervu sistēmas patoloģijas, perinatālu traumu, intrauterīnu infekciju gadījumā. Šajā gadījumā slimība attīstās bērna dzīves 3.-4. mēnesī. Tad bērns zaudē svaru, atsakās zīst krūti, viņam ir traucēts miegs, parādās elpas trūkuma un periorālas cianozes simptomi. Bērns klepo kā garais klepus, dažreiz ar putojošu krēpu izdalīšanos. Rentgenogrammā var būt izmaiņas, piemēram, intersticiāli infiltrāti vai "duļķainas" plaušas.
Pieaugušajiem klīniskās pazīmes attīstās nedēļu pēc inficēšanās pacientiem, kuri tiek ārstēti ar imūnsupresantiem, un pēc 2-3 mēnešiem pacientiem ar AIDS. Slimība sākas ar temperatūras paaugstināšanos līdz subfebrīliem skaitļiem, mērenu klepu, elpas trūkumu fiziskas slodzes laikā un sāpēm krūtīs. Ja ārstēšana netiek uzsākta, nedēļu vēlāk simptomi pastiprinās, parādās cianoze un paaugstināta temperatūra. Smaga slimības gaita ir saistīta ar strauju difūzu iekaisuma izplatīšanos abās plaušās. Tas pastiprina elpošanas mazspēju un, ņemot vērā vispārēju imūnsupresiju, ir bīstams plaušu tūskas dēļ.
HIV inficētiem pacientiem pneimocistozes īpatnības ir lēna slimības simptomu attīstība, kas bieži veicina fulminantu gaitu ar letālu iznākumu. Tāpēc pacientiem ar AIDS ir noteiktas norādes pneimocistozes pneimonijas profilaktiskas ārstēšanas uzsākšanai, pat ja nav īpašu klīnisko izpausmju.
Pneumocystis carinii infekcijas diagnostika
Ņemot vērā to, ka Pneumocystis pneimonijas simptomi nav specifiski un slimība bieži norit bez izteiktām klīniskām izpausmēm, bet ar fulminantu gaitu, etioloģiskā pārbaude šajā gadījumā ir ļoti svarīga savlaicīgai ārstēšanai.
Klīniskās izpausmes nav patognomoniskas, tāpēc, pamatojoties uz anamnēzi un objektīvu pārbaudi, ārsts var noteikt tikai pneimonijas klātbūtni, un tās raksturu ir grūti aizdomāt.
Svarīgs anamnēzes fakts ir onkopatoloģijas, ārstēšanas ar citostatiskiem līdzekļiem, HIV infekcijas klātbūtne pacientam. Tas ļauj mums aizdomas par šāda veida pneimoniju uz ievērojamas imūnreaktivitātes samazināšanās fona. Tāpēc ir svarīgi ļoti rūpīgi pārbaudīt šādu pacientu kontingentu un veikt preventīvus pasākumus.
Tāpēc laboratorijas un instrumentālās diagnostikas metodes ir galvenās diagnozes apstiprināšanā.
Krūškurvja rentgenogrāfija ir obligāta metode pneimonijas diagnosticēšanai un apstiprināšanai. Raksturīgas izmaiņas ir "balto plaušu" vai "duļķaino plaušu" parādība, taču šie simptomi nav tik izplatīti, un sākotnējās stadijās šīs izmaiņas vēl neattīstās. Bērniem pneimocistoze rentgenā var izpausties kā intersticiāla pneimonija.
Bronhoskopija ir ieteicama, lai veiktu bronhu skalošanu un tālāku sekrēta izmeklēšanu.
Pneimocistis krēpās var tikt konstatētas, ja alveolās ir ievērojams to daudzums. Krēpu izmeklēšana ir viena no uzticamākajām diagnozes pārbaudes metodēm. Papildus krēpām kā izmeklēšanas materiālu var izmantot bronhoalveolāro skalošanu. Tiek izmantota mikroskopiskā metode ar Romanovska-Gīmzas materiāla krāsošanu, un tiek atklātas purpursarkanas šūnas ar sarkanu kodolu. Taču šī metode ne vienmēr dod rezultātu, jo mikroskopa objektīvā var nebūt nokļuvis pietiekams daudzums patogēna. Precīzāka metode ir parazitoloģiskā. No pacienta iegūtais materiāls tiek sēts uz barotnes, un patogēns dažu dienu laikā aug, kas apstiprina diagnozi.
Šīs metodes mūsdienu apstākļos tiek reti izmantotas, jo rezultāta iegūšanai nepieciešams ilgs laiks, un ir nepieciešama arī laboratorija ar aprīkojumu, kas nav pieejams katrā medicīnas iestādē. Tāpēc seroloģiskās diagnostikas metodes pašlaik ir plaši izplatītas.
Pneimocistu kvalitatīvas noteikšanas analīzi var veikt, pētot ne tikai krēpas, bet arī asinis. Tiek izmantota polimerāzes ķēdes reakcijas metode - molekulārā ģenētiskā metode, kuras pamatā ir DNS noteikšana pacienta materiālā.
Vienkāršāka seroloģiskā pētījumu metode (asins seruma pētījums) ir antivielu noteikšana pret pneimocistītu. Tā kā imūnglobulīni tiek ražoti pret patogēnu, to līmenis vai klātbūtne norāda uz procesa aktivitāti. G un M klases imūnglobulīnu līmeni nosaka ar enzīmu imūnanalīzi vai imunofluorescences metodi. Paaugstināts M klases imūnglobulīnu līmenis norāda uz akūtu infekciju, un, palielinoties imūnglobulīnu G līmenim, ir iespējama ilgstoša hroniska infekcija.
Pneimocistozes ārstēšana un profilakse
Šīs slimības ārstēšana ir sarežģīts uzdevums, jo antibiotikas neiedarbojas uz patogēnu. Turklāt ārstēšana jāsāk pēc iespējas agrāk un tikai specifiska. Pirms terapijas uzsākšanas jānosaka slimības smagums, ko raksturo elpošanas mazspējas pakāpe atkarībā no skābekļa parciālā spiediena līmeņa asinīs.
Pneimocistozes etioloģiskā ārstēšana ir sulfametoksazola/trimetoprima-biseptola lietošana. Vieglos gadījumos tiek nozīmēta zāļu iekšķīga lietošana vai intravenozas infūzijas attiecīgi 100 mg/kg un 20 mg/kg devā. Tomēr, ņemot vērā vienlaicīgu imūndeficīta klātbūtni pacientiem, šīs zāles izraisa daudzas blakusparādības: ādas izsitumus, anēmiju, leikopēniju, agranulocitozi, sliktu dūšu, dispepsijas izpausmes. Tāpēc optimālais ārstēšanas kurss ir 2 nedēļas.
Smagos gadījumos šīm zālēm pievieno pentamidīnu - zāles, kurām ir specifiska iedarbība, jo tās bojā pneimocistu reproduktīvo sistēmu. To lieto 4 mg/kg devā, atšķaidot ar 5% glikozi. Ārstēšanas kurss ir 2-3 nedēļas.
Šī ir tikai etiotropiska terapija, bet tiek izmantoti arī simptomātiski pretdrudža līdzekļi, detoksikācijas terapija, rehidratācija, pretsēnīšu līdzekļi un antibiotikas HIV inficētiem pacientiem.
Pneimocistozes profilakse ir nepieciešama slimības sarežģītības un tās sarežģītās gaitas dēļ pacientu kontingentā. Profilakses metodes var būt nespecifiskas un specifiskas - medikamentozas. Nespecifiskās profilakses metodes raksturo pacientu no riska grupas izmeklēšana epidemioloģisku indikāciju gadījumā, kā arī pareiza un atbilstoša antiretrovīrusu terapija pacientiem ar AIDS. Šādiem cilvēkiem liela nozīme ir pareizam dienas režīmam, atbilstošam uzturam un slikto ieradumu likvidēšanai.
Specifiskas profilakses metodes ir etiotropisku medikamentu lietošana. Profilaksei tiek lietotas tās pašas zāles, kas paredzētas ārstēšanai. Šādas primārās profilakses indikācija ir CD4 šūnu līmenis zem 300, jo tas tiek uzskatīts par pneimocistozes infekcijas riska līmeni.
Pneimocistīts ir ļoti sarežģītas slimības izraisītājs, kas bez specifiskām klīniskām pazīmēm ir jādiagnosticē agrīnā stadijā un jānozīmē pareiza ārstēšana, jo sekas var būt ļoti nopietnas. Pneimocistīts attīstās cilvēkiem ar primāru vai sekundāru imūndeficītu, un šie stāvokļi savstarpēji pastiprina viens otru. Tāpēc noteiktām pacientu grupām ir nepieciešams novērst šo slimību gan ar specifiskām, gan nespecifiskām metodēm.


 [
[