Raksta medicīnas eksperts
Jaunas publikācijas
Išēmiskā kardiomiopātija
Pēdējā pārskatīšana: 29.06.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
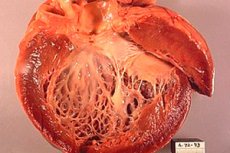
Išēmiska kardiomiopātija (IKM) ir sirds slimība, kas attīstās sirds muskuļa išēmijas rezultātā, tas ir, nepietiekamas asins un skābekļa piegādes sirds muskulim rezultātā. Šis stāvoklis var rasties koronāro artēriju, kas piegādā asinis sirdij, sašaurināšanās vai bloķēšanās dēļ. Išēmiska kardiomiopātija var izraisīt sirds darbības pasliktināšanos un sirds mazspējas attīstību.
Svarīgi išēmiskas kardiomiopātijas attīstības riska faktori ir ateroskleroze (holesterīna nogulsnēšanās uz artēriju sieniņām), arteriāla hipertensija (paaugstināts asinsspiediens), smēķēšana, diabēts, lipīdu metabolisma traucējumi, ģimenes predispozīcija un citi faktori, kas veicina aterosklerozes attīstību.
Galvenie išēmiskās kardiomiopātijas simptomi var būt:
- Sāpes vai spiediens krūtīs (stenokardija), kas var rasties fiziskās slodzes vai stresa laikā.
- Elpas trūkums un nogurums.
- Spēcīgas sirdsdarbības vai neregulāras sirdsdarbības sajūta.
- Pietūkums (piemēram, kāju pietūkums).
- Vājums un vispārējā veselības pasliktināšanās.
Išēmiskas kardiomiopātijas diagnoze parasti tiek noteikta pēc dažādiem izmeklējumiem, piemēram, EKG, ehokardiogrāfijas, koronarogrāfijas un sirds slodzes testiem. ICM ārstēšana ietver riska faktoru korekciju (piemēram, arteriālas hipertensijas ārstēšanu, smēķēšanas atmešanu), zāļu terapiju, lai uzlabotu asins plūsmu uz sirdi un pārvaldītu simptomus, un dažreiz ķirurģiskas operācijas, piemēram, angioplastiku ar stenta ievietošanu vai koronāro artēriju šuntēšanu. Ārstēšana var ietvert arī dzīvesveida izmaiņas, piemēram, regulāras fiziskās aktivitātes, diētu un mērenu alkohola lietošanu.
Agrīna medicīniskā palīdzība un ārstēšanas ieteikumu ievērošana var ievērojami uzlabot pacientu ar išēmisku kardiomiopātiju prognozi. [ 1 ]
Cēloņi išēmiskā kardiomiopātija
Šeit ir galvenie išēmiskās kardiomiopātijas cēloņi:
- Koronāro artēriju ateroskleroze: Visbiežākais koronārās kardiomiopātijas cēlonis ir ateroskleroze, kas izraisa plātnīšu veidošanos artērijās, tās sašaurinot vai bloķējot. Tas traucē normālu asins piegādi sirds muskulim.
- Koronāro artēriju stenoze: koronāro artēriju stenoze jeb sašaurināšanās var izraisīt arī koronāro kardiomiopātiju. To var izraisīt gan ateroskleroze, gan citi faktori.
- Tromboze vai embolija: Asins recekļu (asins recekļu) veidošanās koronārajās artērijās vai embolija (recekļa vai plāksnes daļas atdalīšanās) var arī bloķēt asins piegādi sirdij un izraisīt koronāro kardiomiopātiju.
- Arteriāla hipertensija: Pastāvīgs asinsspiediena paaugstināšanās var palielināt sirdsdarbības slodzi un izraisīt išēmiskas kardiomiopātijas attīstību.
- Diabēts: Cukura diabēts ir aterosklerozes un išēmiskas kardiomiopātijas riska faktors, jo tas var bojāt asinsvadu sieniņas un veicināt plātnīšu veidošanos.
- Smēķēšana: smēķēšana ir aterosklerozes un līdz ar to išēmiskas kardiomiopātijas riska faktors.
- Ģenētiska predispozīcija: Iedzimtības faktori var arī ietekmēt šīs slimības attīstību.
- Citi riska faktori: Tas ietver aptaukošanos, fizisko aktivitāšu trūkumu, neveselīgu uzturu, pārmērīgu alkohola lietošanu un stresu.
Pathogenesis
ICM patogeneze ir saistīta ar dažādiem faktoriem, kas galu galā noved pie sirds muskuļa funkcijas pasliktināšanās. Šeit ir galvenie CHF patogenezes posmi:
- Koronāro artēriju ateroskleroze: galvenais KVS cēlonis ir ateroskleroze, kuras gadījumā tiek bojāts artēriju iekšējais slānis (intima) un uzkrājas tauku nogulsnes, ko sauc par plāksnēm. Šīs plāksnītes var palielināties un aizņemt artēriju lūmenu, kas sašaurina vai bloķē asins plūsmu uz sirds muskuli.
- Išēmija: koronāro artēriju sašaurināšanās vai nosprostojums izraisa ierobežotu skābekļa piegādi sirdij, kas izraisa išēmiju. Skābekļa trūkums var izraisīt sāpes krūtīs (stenokardiju) un bojāt sirds šūnas.
- Sirds šūnu bojāeja: hroniskas išēmijas gadījumā sirds šūnas var sākt iet bojā skābekļa trūkuma dēļ. Šo procesu sauc par nekrozi, un tas var izraisīt mirušu audu zonas veidošanos sirdī.
- Sirds remodelācija: Neatgriezeniski sirds šūnu bojājumi un nekroze noved pie sirds remodelācijas. Tas nozīmē, ka sirds muskulis kļūst mazāk spējīgs sarauties un efektīvi sūknēt asinis.
- Sirds mazspēja: Tā rezultātā sirds var zaudēt spēju uzturēt normālu sirds asins izsviedi, izraisot sirds mazspējas attīstību. Pacientiem ar ICM var rasties tādi simptomi kā elpas trūkums, nogurums un pietūkums.
Riska faktori, piemēram, smēķēšana, paaugstināts asinsspiediens, diabēts un lipīdu metabolisma traucējumi, var saasināt aterosklerozes un išēmiskas kardiomiopātijas attīstību.
Simptomi išēmiskā kardiomiopātija
Išēmiskas kardiomiopātijas simptomi var būt līdzīgi koronārās sirds slimības (KSS) simptomiem un ietver:
- Sāpes krūtīs (stenokardija): sāpes vai spiediens krūšu rajonā, kas var izplatīties uz kaklu, pleciem, rokām vai muguru. Sāpes parasti rodas fiziskas slodzes vai stresa laikā un var mazināties miera stāvoklī vai pēc nitroglicerīna lietošanas.
- Elpas trūkums: īslaicīga vai ilgstoša elpas trūkums fiziskās aktivitātes laikā vai pat miera stāvoklī.
- Nogurums un vājums: pastāvīgs nogurums un vājums, īpaši nelielas slodzes laikā.
- Sirdsklauves: neparasts sirds ritms, pulsācija vai sirdsklauves sajūta.
- Pietūkums: Pietūkums kājās, apakšstilbos, potītēs vai pat vēderā.
- Reibonis un samaņas zudums: Šie simptomi var rasties, ja sirds nespēj nodrošināt smadzenēm pietiekami daudz asiņu un skābekļa.
- Svara zudums: svara zudums bez redzama iemesla.
- Galvassāpes: galvassāpes, ko dažkārt izraisa hipoksija (skābekļa trūkums) sliktas asinsapgādes dēļ.
Posmi
Išēmiska kardiomiopātija var iziet vairākos posmos atkarībā no slimības smaguma pakāpes un ilguma. ICM posmi ietver šādus:
- Latentā jeb preklīniskā stadija: Šajā stadijā pacientam var būt koronārās kardiomiopātijas, piemēram, koronāro artēriju aterosklerozes, risks, taču simptomi vēl var nebūt redzami. Ir svarīgi regulāri veikt medicīniskās pārbaudes un kontrolēt riska faktorus.
- Stenokardijas stadija: šajā stadijā pacients sāk just sāpes vai spiedienu krūtīs (stenokardiju) fiziskas slodzes vai stresa ietekmē. Tas parasti ir saistīts ar īslaicīgiem sirds muskuļa asinsapgādes traucējumiem koronāro artēriju sašaurināšanās dēļ.
- Akūtas išēmijas stadija: šajā stadijā rodas smagākas un ilgstošākas išēmijas epizodes (asins apgādes trūkums sirdij). Pacientam var rasties miokarda infarkts (sirdslēkmes) un ievērojami sirds muskuļa bojājumi.
- Hroniskas išēmijas stadija: Pēc vairākiem miokarda infarktiem un/vai ilgstošas sirds muskuļa išēmijas var attīstīties hroniska išēmiska kardiomiopātija. Šajā stadijā sirds muskulis var zaudēt spēju sarauties un efektīvi sūknēt asinis, kā rezultātā samazinās sirds darbība.
- Sirds mazspējas stadija: galu galā HSM var izraisīt sirds mazspējas attīstību, kad sirds nespēj efektīvi sūknēt asinis pa visu ķermeni. Tas var izpausties kā elpas trūkums, pietūkums, vājums un citi simptomi.
ICM smaguma pakāpe un progresēšana katram pacientam var atšķirties. [ 2 ]
Komplikācijas un sekas
Išēmiska kardiomiopātija var izraisīt nopietnas komplikācijas un radīt nopietnas sekas pacienta veselībai, īpaši, ja tā netiek pareizi ārstēta vai ja pacients neievēro ārstēšanas ieteikumus. Tālāk ir minētas dažas no iespējamām komplikācijām un sekām:
- Sirds mazspēja: ICM var izraisīt sirds nespējas traucējumus sūknēt pietiekami daudz asiņu, lai apmierinātu organisma vajadzības. Tas var izraisīt tādus simptomus kā elpas trūkums, pietūkums un nogurums.
- Miokarda infarkts: ICM ir viens no miokarda infarkta (sirdslēkmes) riska faktoriem, jo tas ir saistīts ar aterosklerozi un koronāro artēriju sašaurināšanos.
- Aritmijas: išēmiska kardiomiopātija var izraisīt sirds ritma traucējumus, tostarp priekškambaru fibrilāciju un kambaru fibrilāciju. Šīs aritmijas var būt bīstamas un var būt nepieciešama ārstēšana.
- Pietūkums: Sirds mazspēja, kas var būt ICM komplikācija, var izraisīt kāju, apakšstilbu, potīšu vai pat plaušu pietūkumu.
- Nāve: Smagos ICM gadījumos, īpaši neārstējot, tas var izraisīt letālas komplikācijas, piemēram, akūtu sirds mazspēju vai miokarda infarktu.
- Aktivitātes ierobežojums: ICM var ierobežot pacienta fizisko aktivitāti un pasliktināt viņa dzīves kvalitāti.
- Psiholoģiskas un emocionālas problēmas: nopietnas sirds slimības pacientiem var izraisīt stresu, trauksmi un depresiju.
- Ķirurģiskas iejaukšanās: Dažos gadījumos ICM var būt nepieciešamas ķirurģiskas procedūras, piemēram, angioplastika vai koronāro artēriju šuntēšana.
Diagnostika išēmiskā kardiomiopātija
Išēmiskas kardiomiopātijas diagnostika ietver vairākas klīniskas, instrumentālas un laboratoriskas metodes, kas palīdz noteikt sirds bojājumu klātbūtni un apmēru. Šeit ir galvenās ICM diagnostikas metodes:
- Klīniskā novērtēšana:
- Medicīniskās un ģimenes anamnēzes apkopošana: ārsts uzdod jautājumus par simptomiem, ICM attīstības risku, veselības stāvokļu klātbūtni ģimenē un citiem riska faktoriem.
- Fiziskā apskate: Ārsts veic vispārēju fizisko apskati, tostarp klausās sirdi un plaušas, novērtē pulsu, asinsspiedienu un sirds mazspējas pazīmes.
- Elektrokardiogrāfija (EKG): EKG reģistrē sirds elektrisko aktivitāti. Pacientiem ar ICM var novērot EKG izmaiņas, piemēram, ST-T segmenta izmaiņas, kas var liecināt par sirds muskuļa išēmiju.
- Ehokardiogrāfija (sirds ultraskaņa): ehokardiogrāfija izmanto ultraskaņas viļņus, lai izveidotu sirds un tās struktūru attēlu. Šī metode var novērtēt sirds izmēru un funkciju, noteikt sirds muskuļa kontraktilitātes izmaiņas un identificēt vārstuļu bojājumus.
- Miokarda scintigrāfija: šī ir radioizotopu izmeklēšana, kas var identificēt sirds muskuļa zonas ar ierobežotu asins piegādi.
- Koronarogrāfija: šī ir invazīva pārbaude, kuras laikā kontrastviela tiek ievadīta caur katetru koronārajās artērijās, lai novērtētu to stāvokli un atklātu iespējamus aizsprostojumus. Koronarogrāfiju var izmantot, lai plānotu ķirurģiskas procedūras, piemēram, angioplastiku vai koronāro artēriju šuntēšanas operāciju.
- Asins analīzes: laboratorijas testi var ietvert kreatinīna kināzes (CK) un sirds specifiskā troponīna līmeņa mērīšanu, kas var liecināt par sirds muskuļa bojājumiem.
- Slodzes tests: Lai noteiktu išēmiju fiziskās aktivitātes laikā, var izmantot stresa EKG vai stresa testu.
ICM diagnozei nepieciešama dažādu metožu kombinācija, un konkrētu izmeklējumu izvēle ir atkarīga no klīniskās situācijas un ārsta ieteikumiem.
Išēmiskas kardiomiopātijas (IKM) diagnoze parasti tiek noteikta, pamatojoties uz klīnisko simptomu, laboratorisko un instrumentālo atradumu kopumu. Šeit ir daži no ICM diagnosticēšanai izmantotajiem kritērijiem un metodēm:
- Klīniskie simptomi: Pacients var sūdzēties par tādiem simptomiem kā stenokardija (sāpes vai spiediens krūtīs), elpas trūkums, nogurums, neregulāra sirdsdarbība un citas sirdsdarbības traucējumu pazīmes. Ir svarīgi veikt rūpīgu izmeklēšanu un intervēt pacientu, lai noteiktu raksturīgos simptomus.
- Elektrokardiogramma (EKG): EKG var atklāt sirds ritma un elektriskās aktivitātes izmaiņas, kas raksturīgas ICM. Tas var ietvert aritmiju klātbūtni, palēninātas vadītspējas zonas un QRS kompleksu formas un ilguma izmaiņas.
- Ehokardiogrāfija (sirds ultraskaņa): ehokardiogrāfija var palīdzēt vizualizēt sirds struktūras un funkcijas. Ar ECM var noteikt izmaiņas sirds sienas struktūrā un saraušanās funkcijā.
- Koronarogrāfija: šī ir invazīva pārbaude, kurā koronāro artēriju vizualizēšanai tiek izmantota kontrastviela. Ja tiek konstatēta artēriju stenoze (sašaurināšanās), tā var apstiprināt išēmijas un AKI klātbūtni.
- Sirdsdarbības monitorēšana: Ilgstoša EKG monitorēšana var palīdzēt noteikt aritmijas un sirdsdarbības izmaiņas, kas var būt raksturīgas ICM.
- Biomarķieri: Paaugstināts biomarķieru, piemēram, troponīnu un kreatīna kināzes-MB, līmenis var liecināt par sirds muskuļa bojājumiem, kas var rasties ICM gadījumā.
- Medicīniskās vēstures un riska faktoru izpēte: Ārsts pārskatīs arī pacienta slimības vēsturi, tostarp tādu riska faktoru klātbūtni kā hipertensija, diabēts, smēķēšana, iedzimta nosliece un citi.
AKI diagnozes noteikšanai bieži vien ir nepieciešama dažādu metožu un izmeklējumu kombinācija. Ir svarīgi, lai diagnozi noteiktu kardiologs, un aizdomu gadījumā par AKI jākonsultējas ar speciālistu, lai veiktu detalizētāku izmeklēšanu un ārstēšanu.
Diferenciālā diagnoze
Išēmiskās kardiomiopātijas (IKM) diferenciāldiagnoze ietver šī stāvokļa identificēšanu un atšķiršanu no citiem stāvokļiem, kuriem var būt līdzīgi simptomi vai īpašības. Ir svarīgi pareizi identificēt ICM, lai nodrošinātu pacientam vislabāko ārstēšanu un viņa stāvokļa pārvaldību. Šeit ir daži stāvokļi, kas var tikt iekļauti ICM diferenciāldiagnozē:
- Hipertrofiska kardiomiopātija (HCM): HCM ir stāvoklis, kad kreisā kambara sienas ir pārāk biezas, kas var izraisīt līdzīgus simptomus kā HCM, piemēram, stenokardiju un nogurumu. Tomēr HCM ir arī citas raksturīgas pazīmes ehokardiogrāfijā, kas palīdz diferenciāldiagnozē.
- Hipertensīva kardiomiopātija: Hipertensīva kardiomiopātija ir saistīta ar arteriālu hipertensiju (paaugstinātu asinsspiedienu). Tā var izraisīt kreisā kambara sienas sabiezēšanu un stenokardiju. Asinsspiediena līmeņa noteikšana un uzraudzība var palīdzēt diferenciāldiagnozē.
- Aortas stenozes sindroms: Aortas stenoze ir sirds aortas vārstuļa sašaurināšanās, kas var izraisīt stenokardiju un citus ICM līdzīgus simptomus.
- Pulmonālā hipertensija: plaušu hipertensija ir paaugstināts spiediens plaušu artērijās, kas var izraisīt arī elpas trūkumu un nogurumu, kas ir līdzīgi ICM simptomiem.
- Citi sāpju krūtīs cēloņi: sāpes krūtīs var izraisīt dažādi iemesli, piemēram, osteohondroze, elpošanas problēmas un pat trauksmes stāvokļi.
Lai veiktu ICM diferenciāldiagnozi, ārsts var veikt vairākus testus, tostarp elektrokardiogrammu (EKG), ehokardiogrāfiju, koronarogrāfiju (sirds kontrasta angiogrāfiju) un pacienta slimības vēstures un simptomu pārskatu.
Kurš sazināties?
Prognoze
Išēmiskas kardiomiopātijas (IKM) prognoze ir atkarīga no vairākiem faktoriem, tostarp slimības smaguma pakāpes, ārstēšanas efektivitātes un pacienta dzīvesveida maiņas ieteikumu ievērošanas. Svarīgi faktori, kas ietekmē ICM prognozi, ir šādi:
- Sirds muskuļa bojājuma pakāpe: jo vairāk sirds muskulis ir bojāts un deģenerēts, jo sliktāka ir prognoze. Samazināta sirds darbība var izraisīt sirds mazspēju un pazemināt dzīves kvalitāti.
- Ārstēšanas uzsākšanas laiks: agrīna atklāšana un efektīvas ārstēšanas uzsākšana var ievērojami uzlabot prognozi. Ārstēšana ietver medikamentozu terapiju, angioplastiku, koronāro artēriju šuntēšanu vai pat sirds transplantāciju smagas dekompensācijas gadījumos.
- Riska faktoru kontrole: augsta asinsspiediena kontrole, holesterīna līmeņa pazemināšana, smēķēšanas atmešana, cukura diabēta kontrole un veselīga dzīvesveida uzturēšana var uzlabot prognozi un palēnināt ICM progresēšanu.
- Dzīvesveids: Fiziskās aktivitātes, veselīgs uzturs un stresa pārvaldība var samazināt slodzi uz sirdi un palīdzēt uzlabot prognozi.
- Atbilstība ārstēšanai: Ir svarīgi ievērot ārsta ieteikumus un lietot izrakstītās zāles. Nepareiza slimības ārstēšana var pasliktināt prognozi.
- Blakusslimības: Citu veselības stāvokļu, piemēram, hroniskas nieru slimības vai cukura diabēta, klātbūtne var pasliktināt prognozi un sarežģīt ārstēšanu.
ICM prognoze katrā gadījumā var atšķirties. Dažos gadījumos, labi kontrolējot riska faktorus un efektīvi ārstējot, pacienti var dzīvot aktīvu un kvalitatīvu dzīvi. Citos gadījumos, īpaši smagas sirds dekompensācijas gadījumā un efektīvas ārstēšanas trūkuma gadījumā, prognoze var būt mazāk labvēlīga.
Nāves cēloņi
Išēmiska kardiomiopātija ir nopietna sirds slimība, kas var izraisīt dažādas komplikācijas un galu galā izraisīt pacienta nāvi. Galvenais nāves cēlonis ICM gadījumā parasti ir tāda komplikācija kā:
- Miokarda infarkts (sirdslēkme): Viena no bīstamākajām ICM komplikācijām. Šis stāvoklis rodas, ja asins plūsma sirds koronārajās artērijās ir pilnībā vai daļēji bloķēta, kā rezultātā rodas sirds muskuļa daļas nekroze. Ja miokarda infarkts netiek ātri ārstēts ar medicīniskiem pasākumiem, tas var izraisīt nāvi.
- Sirds mazspēja: ICM var izraisīt hronisku sirds mazspēju, kuras gadījumā sirds nespēj efektīvi sūknēt asinis pa visu ķermeni. Šis stāvoklis var izraisīt sliktu veselību un galu galā nāvi.
- Aritmijas: ICM var izraisīt sirds aritmijas, piemēram, priekškambaru fibrilāciju vai kambaru fibrilāciju. Šīs aritmijas var būt bīstamas un var būt letālas.
- Stenokardija: ICM var izraisīt stenokardiju (sāpes krūtīs), kas, ja to neārstē, var izraisīt miokarda infarktu vai aritmijas.
- Sirds aneirisma un aortas disekcija: šīs komplikācijas var rasties arī ICM rezultātā un ir dzīvībai bīstamas.
Nāves risks ICM gadījumā ievērojami palielinās, ja pacients nesaņem savlaicīgu un atbilstošu ārstēšanu, nekontrolē riska faktorus (piemēram, asinsspiedienu, holesterīnu), neuzrauga dzīvesveidu un neievēro ārsta ieteikumus.
Izmantotā literatūra
- Shlyakhto, EV kardioloģija: valsts ceļvedis / red. Autors EV Shlyakhto. - 2. izdevums, pārskatīšana un papildinājums - Maskava: GEOTAR-Media, 2021
- Kardioloģija saskaņā ar Hērstu. 1., 2., 3. sējums. 2023. gads
- Išēmiska kardiomiopātija. Paukovs Vjačeslavs Semjonovičs, Gavrišs Aleksandrs Semjonovičs. 2015. gads

