Raksta medicīnas eksperts
Jaunas publikācijas
Akūta pēcoperācijas endoftalmitīda
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
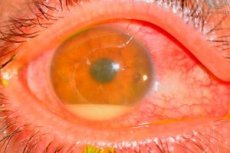
Cēloņi pēcoperācijas endoftalmīts
Izraisītāji visbiežāk ir koagulāzes negatīvie stafilokoki (piemēram, Staph. epidemidis), grampozitīvie (piemēram, Staph. aureus) un gramnegatīvie (piemēram, Pseudomonas sp., Proteus sp.) mikroorganismi.
Infekcijas avotu ir grūti noteikt. Visbiežāk vaininieks tiek uzskatīts par pacienta paša bakteriālo floru plakstiņos, konjunktīvā un asaru kanālos. Citi iespējamie infekcijas avoti ir piesārņoti šķīdumi, instrumenti, vide, tostarp operāciju zāles personāls.
Simptomi pēcoperācijas endoftalmīts
Endoftalmīta smagums ir atkarīgs no patogēna virulences.
- Ārkārtīgi smagu formu raksturo sāpes, ievērojami redzes traucējumi, plakstiņu tūska, hemoze, konjunktīvas injekcija, hioīda sekrēcija, radzenes infiltrāti un liels hipopions.
- Vidēju smaguma pakāpi raksturo fibrīna eksudāta zudums priekšējā kamerā, mazs hipopions, vitreīts, fundus refleksa neesamība un oftalmoskopijas neiespējamība pat netiešā apgaismojumā.
- Vieglu formu var pavadīt tikai nelielas sāpes, acs dibena refleksa neesamība vai neliels zudums, kā arī daļējas oftalmoskopijas iespēja ar netiešu oftalmoskopu.
Laika intervāla noteikšana no operācijas līdz endoftalmīta simptomu attīstībai var būt noderīga, lai noteiktu izraisītāju. Piemēram, Staph. aureus un grampozitīvas baktērijas parasti ir klātesošas 2–4 dienas pēc operācijas smaga endoftalmīta gadījumā. Staph. epidermidis un koagulāzes negatīvie koki parasti parādās 5–7 dienas pēc operācijas ar mazāk izteiktiem simptomiem.
Diagnostika pēcoperācijas endoftalmīts
- Patogēna noteikšana acs iekšējā šķidrumā vai stiklveida ķermenī apstiprina diagnozi. Tomēr negatīva reakcija neizslēdz infekcijas klātbūtni. Paraugu ņemšana operāciju zālē sastāv no šādām darbībām:
- no esošā otrā griezuma ar tuberkulīna šļirces adatu aspirācijas ceļā ņem 0,1 ml ūdens šķidruma paraugu;
- Stiklķermeņa paraugu vislabāk ņemt ar mini-vitrektoru caur pars plana 3,5 mm attālumā no limbus. Ja mini-vitrektors nav pieejams, alternatīva ir daļēja sklerotomija 3,5 mm attālumā no limbus ar šķidrā stiklķermeņa aspirāciju no stiklķermeņa vidusdaļas, izmantojot adatu uz tuberkulīna šļirces. Asins agaram, šķidrajam tioglukolātam un Sabourand agaram pievieno stiklķermeni 0,1–0,3 ml tilpumā. Ja gatavas barotnes nav pieejamas, laba alternatīva ir parauga ievietošana īpašās gatavās asins paraugu plāksnēs. Dažus pilienus uzpilina arī uz stikla, krāsojot to ar Grama vai Gīmsas krāsu.
- Vitrektomija ir indicēta tikai akūta infekcijas procesa gadījumā un redzes samazināšanās līdz gaismas uztverei. Ar lielāku redzes asumu (no roku kustībām un augstāk) vitrektomija nav nepieciešama.
- Izvēlētās antibiotikas ir amikacīns un ceftazidīns, kas ir jutīgi pret lielāko daļu grampozitīvo un gramnegatīvo baktēriju, un vankomicīns, kas ir jutīgs pret koagulāzes negatīvajiem un koagulāzes pozitīvajiem kokiem. Amikacīns ir sinerģisks ar vankomicīnu, bet potenciāli retinotoksiskāks nekā ceftazidīns un nesadarbojas ar vankomicīnu.
- Intravitreāla antibiotiku ievadīšana sākas tūlīt pēc patogēna veida noteikšanas un acs ābola blīvuma samazināšanās. Izmantojot adatu, vidusvitreālajā dobumā lēnām injicē amikacīnu (0,4 mg 0,1 ml) vai ceftazidīnu (2,0 mg 0,1 ml) un vankomicīnu (1 mg 1,0 ml). Adatas slīpumam jābūt vērstam uz priekšu, lai nodrošinātu minimālu zāļu saskari ar makulu. Pēc pirmās injekcijas šļirce jāatvieno un adata jāatstāj dobumā, lai ievadītu otro injekciju. Ja nogulšņu veidošanās iespējamība ir augsta, jāizmanto divas dažādas adatas ar dažādām antibiotikām. Pēc adatas izvilkšanas tiek ievadīta parabulbāra antibiotiku injekcija;
- Terapeitiskās koncentrācijas sasniegšanai var izmantot parabulbaras injekcijas, kas satur 25 mg vankomicīna un 100 mg ceftazidīna vai 20 mg gentamicīna un 125 mg cefuroksīma. Tās tiek izrakstītas katru dienu 5-7 dienas atkarībā no slimības;
- lokāla terapija tiek lietota taupīgi, izņemot gadījumus, kad to pavada infekciozs keratīts;
- Sistēmiskā terapija ir apšaubāma. Endoftalmīta vitrektomijas pētījumu grupa parādīja, ka ceftazidīna un amikacīna vispārēja lietošana ir neefektīva. Šīm antibiotikām, būdamas ūdenī šķīstošas, ir vāja aktivitāte pret grampozitīvām baktērijām un zema caurlaidība redzes orgānam. Iespējams, ka citas antibiotikas, piemēram, lipīdos šķīstošie hinoloni (piemēram, ciprofloksacīns, ofloksacīns) un imepenēms, kuriem ir labāka caurlaidība un plašs pretmikrobu spektrs, ir efektīvākas. Atbilde uz šo jautājumu vēl jāiegūst turpmāko pētījumu gaitā.
- Steroīdu terapija tiek veikta pēc antibiotiku lietošanas, lai mazinātu iekaisumu. Steroīdi ir mazāk bīstami tikai tad, ja baktērijas ir jutīgas pret antibiotikām.
- parabulbārais betametazons 4 mg vai deksametazons 4 mg (1 ml) dienā 5-7 dienas atkarībā no stāvokļa;
- iekšķīgi prednizolons 20 mg 4 reizes dienā 10-14 dienas smagos gadījumos;
- lokāli deksametazons 0,1%, sākotnēji ik pēc 30 minūtēm, pēc tam retāk.
- Turpmākā terapija un tās apjoms tiek noteikts atkarībā no izolētās baktēriju kultūras un klīniskā attēla.
- Uzlabošanās pazīmes ir šūnu reakcijas pavājināšanās un hipopiona un fibrīna eksudāta samazināšanās priekšējā kamerā.Šādā situācijā ārstēšana nemainās neatkarīgi no testa rezultātiem.
- Ja tiek izolētas rezistentas baktēriju kultūras un klīniskā aina pasliktinās, antibiotiku terapija jāmaina.
- Ārstēšanas rezultāti ir slikti, neskatoties uz enerģisku un pareizu terapiju (55% gadījumu sasniegtais redzes asums ir 6/60 vai zemāks).
Dažos gadījumos redzes pasliktināšanās var būt saistīta ar antibiotiku, īpaši aminoglikozīdu, retinotoksicitāti. FAG izrāda hipofluorescenci išēmijas dēļ.
Kas ir jāpārbauda?
Diferenciālā diagnoze
- Atlikušais lēcas materiāls priekšējā kamerā vai stiklveida ķermenī var izraisīt akūtu priekšējo uveītu.
- Toksiska reakcija var rasties uz skalošanas šķidrumu vai operācijas laikā izmantotajiem svešķermeņiem. Retāk uz intraokulārās lēcas priekšējās virsmas veidojas izteikta fibrīna plēve. Šajā gadījumā efektīvas ir lielas steroīdu devas (lokāli vai parabulbāri) kombinācijā ar cikloplastiku, taču var attīstīties sinekijas ar intraokulāro lēcu.
- Sarežģīta vai ilgstoša operācija noved pie radzenes tūskas un uveīta, kas tiek atklāti nekavējoties pēcoperācijas periodā.
Kurš sazināties?
Profilakse
Optimāla profilakse vēl nav noteikta. Tomēr šādi pasākumi var būt noderīgi.
- Esošu infekciju, piemēram, stafilokoku blefarīta, konjunktivīta, dakriocistīta, pirmsoperācijas ārstēšana un personām ar protēzēm kontralaterālās dobuma sanitācija.
- Povidona joda ievadīšana pirms operācijas:
- Ādas sagatavošanai izmantotais komerciāli pieejamais 10% betadīna šķīdums tiek atšķaidīts ar fizioloģisko šķīdumu, lai iegūtu 5% koncentrāciju;
- Dažas minūtes pirms operācijas konjunktīvas maisiņā ievada divus pilienus atšķaidīta šķīduma, un maigas manipulācijas palīdz sadalīt šķīdumu pa acs virsmu. Šo šķīdumu var izmantot plakstiņu apstrādei pirms plakstiņu spekuluma uzlikšanas;
- Pirms operācijas acs ābolu skalo ar fizioloģisko šķīdumu.
- Rūpīga plakstiņu spekuluma novietošana, kas ietver skropstu un plakstiņu malu izolēšanu.
- Profilaktiska antibiotiku lietošana
- Pēcoperācijas antibiotiku ievadīšana subtenona telpā tiek plaši izmantota, taču pierādījumi par metodes efektivitāti nav pietiekami;
- Priekšējās kameras intraoperatīva skalošana, pievienojot antibiotikas (vankomicīnu) infūzijas šķīdumam, var būt efektīvs līdzeklis, bet vienlaikus veicināt rezistentu baktēriju celmu rašanos.


 [
[