Raksta medicīnas eksperts
Jaunas publikācijas
Locītavu hipermobilitāte
Pēdējā pārskatīšana: 04.07.2025

Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.

Hipermobilitāte ir īpašs locītavu un citu ķermeņa struktūru stāvoklis, kurā kustību amplitūda ir daudz lielāka nekā parasti. Parasti hipermobilo locītavu lokanība un elastība ievērojami pārsniedz ķermeņa dabisko, fizioloģisko lokanību, un daudzi speciālisti to uzskata par absolūtu patoloģiju.
Locītavas kustīguma pakāpe ir atkarīga no locītavas kapsulas elastības un tās spējas izstiepties. Tas attiecas arī uz cīpslām un saitēm. Ārstiem nav vienota viedokļa par šo problēmu. Par šo jautājumu notiek dažādas diskusijas. Tomēr lielākā daļa sliecas uzskatīt, ka šis stāvoklis ir patoloģisks un tam nepieciešama ārstēšana. Galvenais arguments par labu šim viedoklim ir tas, ka šis stāvoklis bieži vien ir sāpīgs.
Locītavu hipermobilitātes sindroms
Stāvoklis, kad locītavas ir pakļautas pārmērīgai kustīgumam un lokanībai, tiek saukts par hipermobilitātes sindromu. Šis stāvoklis rodas gan pieaugušajiem, gan bērniem. Tas neapiet pat vecāka gadagājuma cilvēkus. Tajā pašā laikā īpatnība ir tā, ka šo stāvokli raksturo sāpes un diskomforts. Pamatojoties uz šo kritēriju, stāvoklis tiek klasificēts kā patoloģiska parādība. Šis stāvoklis ir īpaši intensīvs fizisko vingrinājumu laikā, pēc ilgstošas aktivitātes un jauniešiem intensīvas kaulu struktūru augšanas periodā. Galvenā sāpīgo sajūtu vieta ir kājas. Bet bieži sāpes var rasties arī rokās un pat mugurkaulā.
Runājot par locītavu hipermobilitāti, mēs galvenokārt domājam palielinātu ceļa locītavas kustīgumu, jo šī ir visizplatītākā patoloģija. Tomēr mūsdienās arvien vairāk ir diskomforta un palielinātas potītes locītavas kustīguma gadījumu. Ārsti vēl nezina, kā izskaidrot šādas pārmaiņas.
Hipermobilitātes sindroms ir ļenganuma un pārmērīgas mobilitātes sindroms.
Šai patoloģijai raksturīga saišu aparāta pārmērīga izstiepšanās, kas izraisa pārmērīgu locītavas kustīgumu. Visbiežāk šī patoloģijas forma skar mugurkaula locītavas, kas kļūst vaļīgas. Šī patoloģija tiek atklāta diezgan reti. Saslimstības biežums nepārsniedz 1%. Tā bieži attīstās kombinācijā ar spondilolistēzi, ko pavada skriemeļu horizontāla nobīde. To bieži uzskata par vienu no šīs slimības simptomiem. Lai stabilizētu skarto locītavu, var būt nepieciešama operācija.
Epidemioloģija
Nevar apgalvot, ka hipermobilitāte ir reta slimība. Tā sastopama aptuveni 15% iedzīvotāju. Tajā pašā laikā daudzi pat nenojauš, ka viņiem ir šī slimība, bet uzskata to vienkārši par ķermeņa īpašību, dabiski nosacītu lokanību. Daudzi uzskata šo simptomu par atsevišķu nepatoloģisku stāvokli, bet vienkārši par vājām saitēm. Patiešām, var būt diezgan grūti atšķirt vāju saišu un cīpslu simptomus no hipermobilitātes.
Bērniem patoloģija ir daudz biežāk sastopama nekā pieaugušajiem un vecāka gadagājuma cilvēkiem - aptuveni 9% gadījumu, savukārt pieaugušo populācijā tas ir 4%. Gados vecāku cilvēku vidū šis stāvoklis veido tikai 2% gadījumu. Jāatzīmē arī, ka sievietes ir vairāk pakļautas hipermobilitātei nekā vīrieši. Viņām šī patoloģija ir aptuveni 3,5 reizes biežāk nekā vīriešu populācijā. Šis sindroms bieži rodas kombinācijā ar citām slimībām un darbojas kā viens no citas slimības simptomiem, visbiežāk saistīta ar muskuļu un skeleta sistēmu.
Cēloņi locītavu hipermobilitāte
Neviens pētnieks, vēl jo mazāk praktizējošs ārsts, nevar sniegt skaidru atbildi uz jautājumu, kas īsti ir patoloģijas cēlonis. Cēloņi joprojām nav pilnībā izprasti. Pastāv tikai pieņēmumi un pat atsevišķas teorijas, kas tikai nedaudz izgaismo šīs patoloģijas izcelsmi un etioloģiju.
Tomēr vairums zinātnieku piekrīt un mēdz apsvērt cēloni molekulārā līmenī. Tādējādi daudzi eksperti uzskata, ka tieši kolagēna, kas ir svarīga cīpslu un muskuļu sastāvdaļa, pārmērīgā stiepjamība ir šāda stāvokļa attīstības ierosinātājs. Ja kolagēna šķiedru stiepjamība pārsniedz normālās vērtības, var teikt, ka locītavai būs pārmērīga kustīgums. Tas var izraisīt lielu kustību amplitūdu, vienlaikus izraisot muskuļu vājumu un saišu aparāta darbības traucējumus.
Saskaņā ar citu teoriju, cēlonis ir vielmaiņas procesu pārkāpums organismā un, pirmkārt, olbaltumvielu struktūru pārkāpums. Pastāv pieņēmumi, ka šādas izmaiņas ir ģenētiskas vai arī tās ir saistītas ar intrauterīnās attīstības īpatnībām. Pastāv arī cits viedoklis, saskaņā ar kuru par paaugstinātas kustīguma cēloni jāuzskata vitamīnu trūkums, īpaši bērnībā. Daži uzskata, ka straujš, straujš svara pieaugums un atpalicis muskuļu masas pieaugums var izraisīt pārmērīgu locītavu kustīgumu. Arī dažādas traumas un locītavu bojājumi bieži vien ir cēlonis.
Riska faktori
Riska grupā ietilpst cilvēki, kuri cieš no dažādām ģenētiskām anomālijām un novirzēm, kā arī tie, kuriem diagnosticēti vielmaiņas traucējumi. Īpaši negatīvi locītavu stāvokli ietekmē olbaltumvielu metabolisma traucējumi, vitamīnu deficīts un olbaltumvielu sintēzes traucējumi. Riska grupā ietilpst cilvēki ar diezgan garu augumu, īpaši, ja viņu svars ir nepietiekams. Arī strauja augšana bērnībā var izraisīt hipermobilitāti.
Pārmērīga mobilitāte apdraud arī sportistus, kuri ir profesionāli sportisti, pakļaujot viņu ķermeni pārmērīgām slodzēm un pastāvīgam nogurumam. Anabolisko steroīdu, dopinga, narkotisko vielu un sporta uzturam paredzēto zāļu lietošana var ietekmēt arī locītavu stāvokli un to kustīgumu.
Jāatzīmē, ka daudziem cilvēkiem, kas iesaistīti tuvcīņā, dažādās cīņas mākslas formās, praktizē cigun, jogu, dažādas ķīniešu veselības prakses, ir arī pārmērīga locītavu kustīgums. Taču šajā sakarā jautājums par to, vai šāds stāvoklis ir patoloģisks, joprojām ir strīdīgs. Lieta ir tāda, ka ar šādu regulāru praksi cilvēks nejūt sāpes un diskomfortu. Tāpēc mēs varam runāt nevis par patoloģisku stāvokli, bet gan par organisma iekšējo rezervju mobilizāciju, kas ļauj cilvēkam pārsniegt ierastās ķermeņa spējas. Pārbaudot to cilvēku locītavas, kuri praktizē šādas prakses, iekaisuma un deģeneratīvi procesi netika konstatēti. Gluži pretēji, tiek novērota atjaunošanās un intensīva audu reģenerācija.
Pathogenesis
Patoģenēze balstās uz dabisko bioķīmisko procesu traucējumiem organismā molekulārā līmenī. Vienlaikus tiek traucēta normāla kolagēna un citu olbaltumvielu savienojumu sintēze. Tas nozīmē arī citu veidu vielmaiņas procesu traucējumus organismā. Tā kā tieši kolagēns nodrošina audu kustīgumu un stiepes spēju, ar tā pārmērīgu sintēzi vai nogulsnēšanos organismā tiek novērota pārmērīga kustīgums un sacietēšanas un pārkaulošanās procesu traucējumi. Kolagēns var arī izraisīt cīpslu un saišu virsmas strauju novecošanos un nodilumu, kā rezultātā tās zaudē elastību un izturību, un viegli pakļaujas transformācijai un dažāda veida mehāniskai iedarbībai.
Tāpat kustīgumu palielina apkārtējo mīksto audu mīkstināšanās, kas nespēj atbalstīt locītavu un nodrošināt tai mehānisko izturību. Mīksto audu pietūkums, sinoviālā šķidruma izsvīdums, kas rodas dažādu iemeslu dēļ, kļūst par faktoru, kas samazina izturību un iznīcina locītavas karkasu.
Veicot histoloģiskos un citoloģiskos pētījumus, var konstatēt, ka locītavā nav iekaisuma procesu. Tomēr tiek atzīmēts augsts reģenerācijas līmenis un stāvoklis, kas tuvs pēctraumatiskai audu atveseļošanai. Ievērojami palielinās arī kolagēna un elastīna daudzums organismā. Pārbaudot locītavu apņemošo sinoviālo šķidrumu, tiek konstatēts samazināts olbaltumvielu un epitēlija šūnu daudzums.
Simptomi locītavu hipermobilitāte
Pirmkārt, šo stāvokli var atpazīt pēc pārmērīgas, nedabiskas locītavu elastības, kas ievērojami pārsniedz normu, ņemot vērā organisma vecuma īpatnības, un ievērojami pārsniedz citu cilvēku spējas. Dažiem cilvēkiem tas ir vienkārši paaugstinātas elastības stāvoklis, kas cilvēku netraucē un nerada neērtības. Bet lielākajai daļai tas joprojām ir patoloģisks stāvoklis, ko pavada sāpes un diskomforts.
Parasti cilvēkam ir diezgan stipras sāpes locītavā, un sāpes pastiprinās vakarā un naktī. Tomēr daudzi atzīmē, ka neliels sāpju sindroms ir novērojams dienas laikā un pat no rīta, pēc cilvēka pamošanās. Ar nelielu traumu vai mehānisku bojājumu sāpes pastiprinās. Ar fizisku slodzi rodas arī pieaugošu sāpju sajūta. Visbiežāk sāp ceļa un potītes locītavas. Ja šis stāvoklis progresē un attīstās ilgu laiku, cilvēka kājas var savīties un pagriezties. Tas ir īpaši pamanāms no rīta, pēc miega un tad, kad cilvēks atrodas mierīgā stāvoklī.
Hipermobilitāti var atpazīt pēc biežām dislokācijām, kas pavada cilvēku visu mūžu. Tajā pašā laikā daudzu dislokāciju īpatnība ir tā, ka tās arī viegli un nesāpīgi samazinās, dažreiz pat spontāni, kustinot locītavu, bez ārējas palīdzības.
Pazīme, ka cilvēkam attīstās hipermobilitāte, var būt arī sinovīts, iekaisuma process locītavas zonā. Visintensīvākajam iekaisumam ir pakļauta locītavas virsmu izklājošā membrāna. Arī pastāvīgas sāpes mugurkaulā, īpaši krūšu rajonā, rada bažas.
Skolioze, kurā mugurkauls ir izliekts, var būt arī viena no hipermobilitātes attīstības pazīmēm. Īpatnēja iezīme ir tā, ka cilvēks nespēj ieņemt vienu pozīciju un ilgstoši tajā palikt. Viņš nespēj kontrolēt savas locītavas. Pat ja viņš pieliek visas pūles, lai saglabātu pozu, pēc kāda laika spontāns izliekums joprojām notiks. Muskuļu sāpju parādīšanās arī ļauj aizdomām par hipermobilitāti agrīnā stadijā.
Ceļa locītavu hipermobilitāte
Šī ir visbiežākā patoloģija, ar kuru pacienti vēršas pie ārsta. Tā rodas vienlīdz bieži gan bērniem, gan pieaugušajiem. To raksturo pastiprināta diskomforta un sāpju sajūta. Sāpes galvenokārt lokalizējas ceļa apvidū, bet tās var izplatīties arī uz potītes locītavu. Sāpes pastiprinās pēc fiziskas slodzes. Sāpes ir arī diezgan stipras kaulu augšanas periodā.
Profesionāliem sportistiem, kuri pastāvīgi rada lielu slodzi kājām, sāpes ir saistītas ar mīksto audu pietūkumu. Diezgan bieži ir arī sinoviālā šķidruma izsvīdums.
Histoloģiskās izmeklēšanas laikā iekaisuma process netiek diagnosticēts. Vispārējai klīniskajai ainai ir daudz līdzību ar traumas sekām. Būtiskas atšķirības raksturīgas arī sinoviālā šķidruma sastāvam. Iespējams noteikt lielu daudzumu olbaltumvielu. Ir arī dažādas šūnas, piemēram, epitēlija šūnas. Audu struktūru bojājumu pakāpe saglabājas normas robežās, tāpēc ar vidēju patoloģiskā procesa smaguma pakāpi cilvēks var turpināt nodarboties ar sportu.
Patellas hipermobilitāte
Galvenā sūdzība ir sāpes. Šī patoloģija var izpausties jebkurā vecumā. Simptomi ir diezgan dažādi un bieži tiek maskēti kā citas slimības simptomi. Gandrīz vienmēr ir nepieciešama diferenciāldiagnostika ar daudzām ģenētiskām un iedzimtām locītavu anomālijām. Ārstam parasti ir grūti nekavējoties noteikt patoloģiju, tāpēc diagnoze un turpmākā ārstēšana visbiežāk balstās uz pacienta sākotnējām sūdzībām.
Interesanti ir tas, ka "zelta vidusceļš" šajā patoloģijā ir ārkārtīgi reti sastopams. Parasti cilvēks vai nu nejūt nekādus simptomus, izņemot palielinātu kustīgumu un lokanību, vai arī cieš no spazmām un stipra sāpju sindroma, kas dod pamatu aizdomām par nopietnu ģenētisku anomāliju. Tāpēc, lai noteiktu pareizu diagnozi, ir nepieciešams labs diagnostikas speciālists.
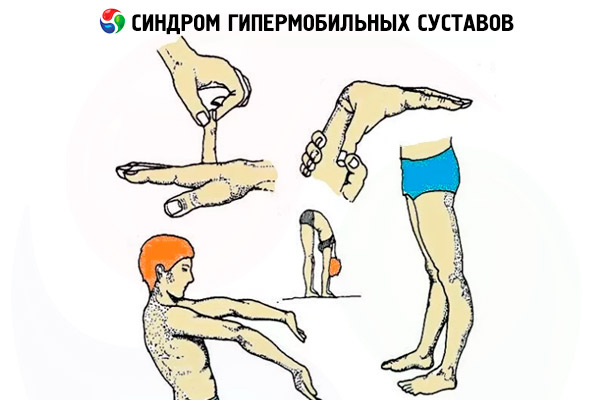
Galvenā diagnostikas metode ir apskate, kas ietver fizisku apskati, izmantojot klasiskās klīniskās metodes, kā arī papildu funkcionālos testus, kas ļauj novērtēt locītavu stāvokli un lokanības pakāpi. Laboratorijas un instrumentālās metodes tiek izmantotas reti. Pamatā tās tiek izmantotas, ja ir aizdomas par iekaisumu vai vienlaicīgu slimību klātbūtni. Galvenā novērtēšanas metode ir Beitona skala, kas ļauj novērtēt lokanību 9 ballu skalā. Šajā gadījumā pacientam tiek lūgts veikt 3 vienkāršas lokanības kustības.
Gūžas hipermobilitāte
Šī patoloģija ir pārmērīga gūžas locītavu lokanība un kustīgums. Visbiežāk tā tiek konstatēta bērnībā. Meitenes ir visvairāk uzņēmīgas pret šo patoloģiju. Saslimstības īpatsvars meiteņu vidū veido aptuveni 80% no patoloģijas. Lielākā daļa pētnieku uzskata, ka slimība ir ģenētiski noteikta. Ģimenes saslimstības gadījumi veido aptuveni trešdaļu gadījumu. Patoģenēze parasti balstās uz kolagēna struktūru metabolisma pārkāpumiem.
Ārstēšana galvenokārt ir osteopātiska. Visbiežāk patoloģijas novēršanai pietiek ar 2–3 sesijām. Pēc šādām sesijām kustību diapazons atgriežas normālā stāvoklī, tiek novērsta lieka muskuļu sasprindzinājuma sajūta un apkārtējo audu vielmaiņas procesi tiek normalizēti.
Visbiežākā iegurņa locītavu pārmērīgas kustīguma komplikācija ir gūžas dislokācija un subluksācija. Tā bieži ir iedzimta anomālija, kas daudz biežāk sastopama bērniem, kuri dzimuši guļus stāvoklī.
Hipermobilitāti var izraisīt arī pats kauls, saišu aparāta elastības vai integritātes pārkāpums, patoloģiskas parādības. Dažreiz tiek traucēta kaula normāla attīstība un tā atrašanās vieta horizontālajā plaknē.
Ir svarīgi laikus atklāt patoloģiju un sākt ārstēšanu. Tad var izvairīties no daudzām nopietnām komplikācijām. Tajā pašā laikā par pirmajām satraucošajām pazīmēm tiek uzskatītas tādas agrīnas izpausmes kā vienas kājas saīsināšanās bērnam uz otras kājas normāla izmēra fona. Par satraucošām pazīmēm tiek uzskatītas: papildu krokas parādīšanās uz augšstilba zīdainim, pilnīga sēžas kroku un sēžamvietas simetrija, kā arī svešas skaņas klātbūtne, pārvietojot celi uz sāniem.
Ārstēšana galvenokārt aprobežojas ar terapeitisko vingrošanu, individuālu aktīvās un pasīvās vingrošanas metožu izmantošanu un savlaicīgu masāžu. Retos gadījumos ir nepieciešama medikamentoza ārstēšana. Tā galvenokārt ir vērsta uz simptomu novēršanu.
Plecu locītavas hipermobilitāte
Paaugstināta pleca locītavas kustīgums ir diezgan izplatīta parādība. Cēlonis ir olbaltumvielu metabolisma pārkāpums un skeleta muskuļu tonusa samazināšanās, kas nodrošina locītavu kustīgumu. Tiek atzīmēts arī saišu aparāta vājums. Anamnēzē ir locītavu sāpes, paaugstināta jutība pret fizisko aktivitāti un biežas traumas. Īpaši bieži sastopama locītavas dislokācija. Šajā gadījumā tiek atzīmēta palielināta kustību amplitūda locītavā un pārmērīgs kustību diapazons.
Šajā gadījumā pastāv šīs patoloģijas locītavu izpausmes un ekstraartikulāras. Pirmajai patoloģijas formai raksturīga locītavu kustīguma palielināšanās.
Patoloģijas ekstraartikulārajai formai raksturīgs iekaisuma procesa klātbūtne citās, tuvumā esošās zonās. Šajā gadījumā palielināta kustīgums bieži vien ir saistīts ar artralģiju un mialģiju. Locītavas apvidū var būt sāpju, smaguma, spiediena sajūta, bet palpācijas laikā cita patoloģija netiek konstatēta. Vairumā gadījumu patoloģiju arī nav iespējams vizualizēt. Raksturīga iezīme ir tā, ka masāžas laikā sāpes pastiprinās, bet pēc kāda laika pēc pilna ārstēšanas kursa pabeigšanas stāvoklis uzlabojas. Bieži vien sāpju sindroma smagums ir atkarīgs no cilvēka emocionālā stāvokļa, vispārējās labsajūtas un vienlaicīgām patoloģijām. Tas var notikt akūtā vai hroniskā formā, ko pavada biežas dislokācijas un subluksācijas.
Tāpat viena no plecu locītavas patoloģijas pazīmēm ir sāpes, kas rodas pašā locītavā, pakāpeniski izplatoties uz visu plecu, lāpstiņu un krūšu kaula zonu.Šo procesu pavada paaugstināta ādas stiepjamība un tās pārmērīgā elastība un ievainojamība.Šī patoloģija ir īpaši bīstama cilvēkiem, kas cieš no sirds problēmām un normālas asinsrites.
Elkoņa hipermobilitāte
Šis stāvoklis var būt iedzimts vai iegūts. Visbiežāk iedzimtas anomālijas ir ģenētiski noteiktas vai izraisa intrauterīnās attīstības patoloģijas, dzemdību traumas. Ir arī ģimenes hipermobilitātes gadījumi.
Iegūtās visbiežāk rodas traumas, savainojuma, pārmērīgas apmācības rezultātā. Šī ir galvenā profesionālā slimība dejotājiem, balerīnām, sportistiem. Šī patoloģija īpaši intensīvi attīstās cilvēkiem, kuriem sākotnēji ir augsts dabiskās lokanības līmenis. Arī pārmērīga locītavu kustīgums var attīstīties uz muskuļu un skeleta sistēmas slimību, citu slimību fona. Kustīgums ievērojami palielinās grūtniecības laikā.
Galvenā pacientu sūdzība papildus kustību augstajai amplitūdai ir sāpes un diskomforts bojātās locītavas zonā.Patoģenēzes pamatā ir vielmaiņas procesu pārkāpums locītavā, kā arī kolagēna struktūru normālas sintēzes pārkāpums.
Diagnoze visbiežāk tiek noteikta, pamatojoties uz klīnisko ainu. Ja nepieciešams, tiek nozīmēti arī laboratoriskie un instrumentālie izmeklējumi. Parasti diagnozes noteikšanai pietiek ar vispārēju fizisku pārbaudi un vairākiem locītavu kustīguma un lokanības testiem.
Ārstēšana galvenokārt ir sarežģīta, tostarp fizioterapijas procedūras, vingrošanas terapija, masāža un zāļu terapija. Ķirurģiskās metodes tiek izmantotas ārkārtīgi reti, tās tiek uzskatītas par neefektīvām.
Temporomandibulārās locītavas hipermobilitāte
Pacienti, kas cieš no šīs slimības, iesniedz daudzas sūdzības. Lielāko daļu no tām izraisa morfoloģiskas un strukturālas izmaiņas pašā locītavā. Pacientiem bieži ir pārmērīga kustība locītavas apvidū, ko pavada sāpes un diskomforts. Šo stāvokli īpaši pastiprina runāšana, košļāšana un rīšana. Ja ir aizdomas par hipermobilitāti, jākonsultējas ar ārstu. Palīdzēs ortopēdiskais zobārsts. Ir svarīgi pēc iespējas ātrāk saņemt visaptverošu ārstēšanu, jo bīstama komplikācija tiek uzskatīta par košanas muskuļu normālas struktūras un lokalizācijas pārkāpumu. Samazinās arī muskuļu tonuss. Procesu var pavadīt košanas muskuļu trofikas pārkāpums, sejas muskuļu funkcionālā stāvokļa pārkāpums. Bieži attīstās iekaisums un infekcijas process. Šajā gadījumā pastāv risks, ka var attīstīties locītavas dislokācija.
Komplikācijas un sekas
Hipermobilitātei var būt komplikācijas, piemēram, cilvēkam ar šādu patoloģiju bieži rodas locītavu un saišu dislokācijas, subluksācijas, sastiepumi. Šādi cilvēki biežāk nekā citi ir pakļauti sastiepumiem un traumām. Pārmērīgas ceļa vai potītes locītavas kustīguma gadījumā var attīstīties invaliditāte, jo, cilvēkam atbalstoties uz kāju, tā sagriežas, kas var beigties ar dislokāciju, smagu traumu, muskuļu vājināšanos. Muskuļu vājuma galējā stadija ir miozīts, atrofija, kas noved pie daļējas vai pilnīgas paralīzes.
Diagnostika locītavu hipermobilitāte
Lai diagnosticētu tādu stāvokli kā hipermobilitāte, nepieciešams sazināties ar kvalificētu speciālistu, kas specializējas locītavu, ekstremitāšu, muskuļu ārstēšanā. Varat sazināties ar savu vietējo terapeitu, kurš pēc tam jūs nosūtīs uz konsultāciju pie nepieciešamā speciālista.
Lai noteiktu diagnozi, parasti pietiek ar anamnēzi. Vispirms ārsts apkopo dzīves anamnēzi, kas jau var daudz pateikt par cilvēku, par viņa dzīvesveidu. No tā, balstoties uz datu analīzi, ārsts var izdarīt secinājumu par iespējamām vienlaicīgām patoloģijām, šāda stāvokļa cēloņiem. Bieži vien, identificējot cēloni, ārsts to novērš, un ar to pietiek, lai pilnībā izārstētu cilvēku.
Vizītes laikā ārsts arī apkopo slimības anamnēzi, tas ir, noskaidro, kas tieši cilvēku nomoka, saņem detalizētu simptomu aprakstu, noskaidro, cik ilgi slimība jau nomoka, kādas bija tās pirmās pazīmes, vai radiniekiem un vecākiem ir līdzīga slimība. Svarīgi arī noskaidrot, vai pastāv faktori, kas palielina kustīgumu vai, gluži pretēji, to samazina? Vai ir sāpes, kāda ir to daba, izpausmes iezīmes, smagums.
Pēc tam, izmantojot klasiskās izpētes metodes – palpāciju, perkusiju, ārsts veic apskati – aptausta, uzklausa iespējamās patoloģijas. Tiek veikti arī speciāli diagnostiskie testi, kas palīdz precīzi noteikt patoloģijas cēloni un attīstības pakāpi. Kā diagnostiskie testi tiek izmantoti dažādi fiziski vingrinājumi, kas demonstrē locītavu elastību, to kustīgumu. Parasti, pamatojoties uz šiem testiem, ir iespējams novilkt robežu starp patoloģisko un dabisko stāvokli, identificēt esošos ievainojumus un bojājumus.
Visbiežāk veicamās pārbaudes ir šādas: pacientam tiek lūgts pieskarties apakšdelma iekšpusei ar īkšķi. Ja cilvēks ir pietiekami elastīgs, viņš nevarēs veikt šo vingrinājumu.
Pēc tam viņi lūdz pieskarties rokas ārējai daļai ar mazo pirkstiņu. Arī šo vingrinājumu var veikt tikai persona ar pārāk lokanām locītavām.
Trešajā posmā cilvēks pieceļas un cenšas ar rokām aizsniegt grīdu. Ceļi nedrīkst būt saliekti. Visbeidzot, ceturtajā testā tiek atzīmēts elkoņu un ekstremitāšu stāvoklis un novietojums, kad rokas un kājas ir pilnībā iztaisnotas. Hipermobilitātes gadījumā elkoņi un ceļi saliecas pretējā virzienā.
Parasti šāds pētījums ir pietiekams diagnozes noteikšanai. Papildu metodes var būt nepieciešamas tikai tad, ja ir aizdomas par kādu papildu patoloģiju, piemēram, iekaisuma vai deģeneratīvu procesu, saistaudu vai epitēlija audu traucējumiem.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Testi
Pirmkārt, tiek noteikti klīniskie testi (standarta). Tas ir klīniskais asins un urīna tests. Tie sniedz aptuvenu priekšstatu par galveno procesu virzienu organismā, ļauj aizdomas par patoloģijām un izstrādāt visefektīvāko programmu turpmākai diagnostikai, kas palīdzēs identificēt patoloģiskos procesus un veikt nepieciešamos pasākumus.
Klīniskā asins analīze var parādīt iekaisuma procesa, vīrusu vai bakteriālas infekcijas, alerģisku reakciju klātbūtni. Svarīgākie diagnostikas rādītāji ir leikocītu līmenis un leikocītu formula. Iekaisuma procesa laikā strauji palielinās ESR, palielinās limfocītu skaits un kopējais leikocītu skaits. Tiek novērota leikocītu formulas nobīde pa kreisi.
Var būt nepieciešama arī urīna analīze, jo urīns ir bioloģisks šķidrums, kas satur vielmaiņas gala produktus. Negatīva pazīme, kas norāda uz iekaisuma procesu attīstību organismā un saistaudu un epitēlija audu iekaisumu, ir glikozes vai olbaltumvielu klātbūtne urīnā.
Iekaisuma un deģeneratīvus procesus var pavadīt leikocitūrija.Šis ir stāvoklis, kad leikocītu skaits urīnā strauji palielinās.
Ja ir aizdomas par bakteriālas izcelsmes iekaisuma procesu, nepieciešama bakterioloģiska izmeklēšana. Tiek izmantotas standarta bakterioloģiskās sēšanas metodes, kurās kultūra tiek iesēta un pēc tam inkubēta, kas ļauj izolēt patogēnu un noteikt tā kvantitatīvās un kvalitatīvās īpašības. Ir iespējams veikt arī antibiotiku jutības testu, kas ļauj izvēlēties optimālo ārstēšanu un noteikt jutīgāko antibiotiku un tās nepieciešamo devu. Pētījuma objekts ir asinis, urīns, iekaisuma eksudāts, sinoviālais (locītavu) šķidrums.
Lai iegūtu sinoviālo šķidrumu, tiek veikta punkcija ar sekojošu bioloģiskā materiāla savākšanu. Ja ir aizdomas par hiperplāziju un ļaundabīga vai labdabīga audzēja attīstību, var būt nepieciešama biopsija ar audu paraugu ņemšanu. Pēc tam tiek veikta citoskopija, kuras laikā iegūtais materiāls tiek iekrāsots, apstrādāts ar dažādiem bioķīmiskiem marķieriem un noteiktas šūnas morfoloģiskās pazīmes un citoloģiskā struktūra. Lai veiktu histoloģisko analīzi, tiek veikta sēšana uz īpašām barības vielām, kas paredzētas audu augšanai. Pamatojoties uz augšanas raksturu un virzienu, tiek noteiktas audzēja galvenās īpašības un izdarīti atbilstoši secinājumi.
Turklāt var būt nepieciešama vitamīnu kvantitatīvā un kvalitatīvā satura analīze asinīs un ķermeņa audos. Var būt nepieciešami specializēti bioķīmiskie testi, jo īpaši olbaltumvielu, olbaltumvielu, atsevišķu aminoskābju, mikroorganismu satura asinīs, to kvantitatīvo, kvalitatīvo īpašību, kā arī attiecības tests.
Bieži vien hipermobilitātes gadījumā, īpaši, ja to pavada sāpes un diskomforts locītavās, tiek nozīmēti reimatiskie testi. Turklāt ieteicams veikt šos testus profilaktiskos nolūkos, vismaz reizi gadā. Tie ļauj agrīnā stadijā identificēt daudzus iekaisuma, deģeneratīvus, nekrotiskus, autoimūnus procesus. Pamatā tie novērtē C reaktīvā proteīna, reimatoīdā faktora, antistreptolizīnu, seromukoīdu rādītājus. Ir svarīgi noteikt ne tikai to daudzumu, bet arī attiecību. Ar šīs analīzes palīdzību ir iespējams arī uzraudzīt ārstēšanas procesu, ja nepieciešams, veikt noteiktas korekcijas.
Reimatoīdais faktors ir akūta patoloģiska procesa indikators organismā. Veselam cilvēkam reimatoīdā faktora nav. Tā klātbūtne asinīs ir jebkuras etioloģijas un lokalizācijas iekaisuma slimības pazīme. Tas bieži notiek ar reimatoīdo artrītu, hepatītu, mononukleozi, autoimūnām slimībām.
Antistreptolizīns ir arī faktors, kas vērsts uz streptokoku infekcijas līzi (likvidāciju). Tas nozīmē, ka tā augšana notiek, palielinoties streptokoku saturam. Tas var liecināt par iekaisuma procesa attīstību locītavas kapsulā, mīkstajos audos.
Ļoti svarīga loma var būt seromukoīdu līmeņa noteikšanai hipermobilitātē. Šīs metodes nozīme ir tāda, ka tā ļauj slimību atklāt ilgi pirms tās klīniskās izpausmes, lai varētu veikt pasākumus tās novēršanai.
Seromukoīdu daudzums palielinās iekaisuma fonā. Tam ir svarīga diagnostiskā vērtība daudzos patoloģiskos stāvokļos, lēnos iekaisumos, kas praktiski netraucē cilvēkam un ir grūti nosakāmi ar klīniskām metodēm.
C-reaktīvais proteīns ir viens no akūta iekaisuma procesa rādītājiem. Šī proteīna daudzuma palielināšanās plazmā norāda uz iekaisuma attīstību. Ja ārstēšanas laikā līmenis samazinās, tas norāda uz ārstēšanas efektivitāti. Jāņem vērā, ka proteīns parāda tikai slimības akūto stadiju. Ja slimība ir kļuvusi hroniska, proteīna daudzums kļūst normāls.
Ja, pamatojoties uz pieejamajiem datiem, nav iespējams pilnībā noteikt cēloni vai klīnisko ainu, var papildus izrakstīt imunogrammu, kas atklāj galvenos imūnsistēmas rādītājus.
Instrumentālā diagnostika
To lieto, ja ārsts diagnostiskās izmeklēšanas laikā nevarēja noteikt precīzu diagnozi, kā arī, ja ārstam ir aizdomas par mīksto audu, locītavu kapsulas iekaisumu vai citu vienlaicīgu patoloģiju attīstību. Visbiežāk tiek veikta rentgena izmeklēšana, datortomogrāfija un magnētiskās rezonanses attēlveidošana.
Rentgena starus var izmantot, lai apgaismotu kaulus, redzētu bojājumus, traumas vai patoloģijas kaulos. Šī metode ir īpaši efektīva, ja nepieciešams vizualizēt kaulu lūzumus, nervu dislokāciju un saspiešanu, kaulu izaugumus un pat artrītu.
Mīksto audu izmeklēšanai var izmantot datortomogrāfiju un magnētiskās rezonanses attēlveidošanu. Muskuļi, saites, cīpslas un pat skrimšļi un apkārtējie mīkstie audi ir labi vizualizējami.
Ja ir aizdomas par vielmaiņas procesu pārkāpumiem muskuļos, kā arī aizdomas par nervu bojājumiem, tiek izmantota EMNG - elektromioneirogrāfijas metode. Ar šīs metodes palīdzību var novērtēt, cik lielā mērā ir traucēta nervu vadītspēja un muskuļu audu uzbudināmība. To novērtē pēc nervu impulsu vadītspējas rādītājiem.
Diferenciālā diagnoze
Bieži vien hipermobilitāte ir jānošķir no cilvēka dabiskās lokanības un citiem patoloģiskiem stāvokļiem, kuriem ir līdzīgas pazīmes. Lai noteiktu diferenciāldiagnozi, ir jānošķir šis stāvoklis no ģenētiskām un iegūtām patoloģijām. Tas ir īpaši svarīgi ģeneralizēta locītavu vaļīguma gadījumā.
Pirmais solis ceļā uz veiksmīgu diferenciāciju ir nepieciešamība diferencēt no saistaudu patoloģijām. Šim nolūkam tiek izmantota standarta klīniskā pārbaude. Visinformatīvākā metode ir palpācija. Obligāta ir arī standarta fiziskā pārbaude. Tiek izmantoti dažādi funkcionālie testi.
Dažas iedzimtas anomālijas var atpazīt pēc to raksturīgā klīniskā attēla.
Ehlersa-Danlosa sindroms ir unikāla slimība, kas pieder pie saistaudu slimību grupas. Daži simptomi robežojas ar saistaudu patoloģiju un ādas patoloģiju. Ādas patoloģija var būt diezgan dažāda. Anomālijas ir ļoti dažādas: no pārmērīga mīkstuma līdz hiperelastībai, ko pavada plīsumi un sasitumi. Pakāpeniski šis stāvoklis noved pie rētu veidošanās, mīkstināšanas un palielinātas saišu, muskuļu un kaulu elastības un kustīguma.
Bieži vien šo stāvokli pavada sāpes, izsvīdums, locītavu un kaulu struktūru dislokācija. Galvenā komplikācija ir kāju nestabilitāte, kuras gadījumā cilvēks nevar paļauties uz apakšējām ekstremitātēm. Visbiežāk tā ir iedzimta.
Ir ārkārtīgi svarīgi atšķirt Ehlersa-Danlosa sindroma IV stadiju no hipermobilitātes, jo šis sindroms nopietni apdraud ķermeni un ir dzīvībai bīstams stāvoklis. Šis sindroms ir bīstams, jo tas var izraisīt asinsvadu, īpaši artēriju, spontānu plīsumu. Var rasties arī dobu vēnu un parenhimatozo orgānu plīsums. Šis stāvoklis ir īpaši bīstams sievietēm grūtniecības laikā, jo var rasties dzemdes plīsums. Stāvokli izraisa kolagēna sintēzes defekts.
Otrajā posmā ir svarīgi atšķirt no Marfāna sindroma, kas ir traucējums, kam raksturīga palielināta kustīgums ne tikai locītavās, bet arī citos orgānos. Personai ir arī īpatnējs izskats. Cilvēks, kas cieš no šī sindroma, ir patoloģiski garš, viņam ir garas, nesamērīgas ekstremitātes attiecībā pret ķermeni. Ķermenis ir tievs, pirksti ir gari. Raksturīgas ir arī acu anomālijas, piemēram, miopija un locītavu nepareiza novietojuma.
Traucējumus izraisa fibrilīna metabolisma traucējumi organismā. Tas ir īpašs glikoproteīnu komplekss, kas ir vissvarīgākā saistaudu sastāvdaļa. Ir arī ārkārtīgi svarīgi savlaicīgi atpazīt šo patoloģiju, jo tā var apdraudēt cilvēka dzīvību. Tādējādi bīstama komplikācija ir aortas aneirisma vai disekcija, aortas kanāla regurgitācija, mitrālā vārstuļa prolapss.
Būtībā šāda patoloģija tiek atklāta bērnībā. Ja ir aizdomas par šo sindromu, nepieciešama visaptveroša pārbaude. Obligāti jāveic laboratorijas testi. Ir svarīgi analizēt asins plazmas aminoskābju sastāvu. Ir svarīgi izslēgt homocistinūriju, vielmaiņas traucējumus. Marfāna sindromam nepieciešama arī papildu diferenciācija. Ir svarīgi to atšķirt no homocistinūrijas. Otrās patoloģijas īpatnība ir garīga atpalicība.
Tiek veikta diferenciācija ar osteoģenēzi. Šīs slimības raksturīga iezīme ir pārmērīgs sklēras plānums, kā arī zilgana nokrāsa sklēras krāsā. Kauli kļūst arvien trauslāki, un cilvēkam bieži rodas lūzumi. Pastāv letālas un neletālas šīs slimības formas. To var atšķirt arī pēc cilvēka maza auguma. Letālā forma ir saistīta ar augstu kaulu trauslumu, kas nav savienojams ar dzīvību. Neletālām formām raksturīga mazāka šo simptomu smaguma pakāpe, kas nerada mirstīgas briesmas. Var attīstīties sirds komplikācijas un kurlums.
Stiklera sindroms atšķiras no hipermobilitātes ar to, ka uz palielinātas locītavu kustīguma fona cilvēkam attīstās īpatnējas sejas iezīmes. Izmainās vaigomatiskais kauls, deguna tiltiņš ir nomākts. Var attīstīties arī sensorineirāls dzirdes zudums. Visbiežāk izpaužas zīdaiņa vecumā. Šādi bērni cieš arī no elpošanas ceļu patoloģijām. Vecākiem bērniem artrīts attīstās kā vienlaicīga slimība, kurai parasti ir tendence progresēt, un tā progresē līdz pusaudža vecumam.
Viljamsa sindroms daudzējādā ziņā ir līdzīgs hipermobilitātei, taču atšķiras ar to, ka tas attīstās uz garīgās un fiziskās attīstības aiztures fona. Arī to galvenokārt diagnosticē bērniem. Saistītās patoloģijas ietver sirds un asinsvadu disfunkciju. Pieaugušā vecumā var attīstīties locītavu kontraktūra. Atšķirīga iezīme ir rupja balss un mazs augums. Bīstama komplikācija ir aortas stenoze, asinsvadu stenoze un sirds slimības.
Locītavu hipermobilitātes tests
Dati ir mainīgi, un tas jāņem vērā, nosakot diagnozi. Ir svarīgi ņemt vērā anamnēzi: personas individuālās īpašības, vecumu, dzimumu, cilvēka skeleta un muskuļu sistēmas stāvokli. Svarīgs ir arī personas fizioloģiskais stāvoklis. Piemēram, jauniešiem novērtējums šajā skalā parasti būs daudz augstāks nekā vecāka gadagājuma cilvēkiem. Arī grūtniecības laikā normālās vērtības var ievērojami mainīties.
Ir svarīgi ņemt vērā, ka pārmērīga elastība vienā vai divās locītavās neliecina par patoloģiju. Slimības klātbūtni var spriest pēc vispārējas elastības klātbūtnes, kas rodas visa ķermeņa līmenī.
Ģenētiskas patoloģijas klātbūtni var apspriest, ja ir vairāku pazīmju kombinācija. Tas ir pamats ģenētiskās analīzes veikšanai, uz kuras pamata jau var izdarīt noteiktus secinājumus.
Beitonas skala
Pateicoties tam, ir iespējams noteikt hipermobilitātes smagumu. To izmanto diagnostikai locītavu līmenī. Katras no tām mobilitāte tiek novērtēta punktos, pēc tam rezultāts tiek summēts un salīdzināts ar skalu.
Beitonas skala ietver 5 kritērijus, pamatojoties uz kuriem tiek novērtēts stāvoklis. Vispirms tiek novērtēta locītavu pasīvā izstiepšanās. Ja cilvēks to var izstiept par 90 grādiem, mēs varam runāt par hipermobilitāti.
Otrais rādītājs ir pasīva īkšķa piespiešana apakšdelma iekšpusei. Parasti elkoņa un ceļa locītavu hiperekstensija nedrīkst pārsniegt 10 grādus. Tiek novērtēta arī lejupvērstā slīpuma vērtība. Kājām jābūt taisnām, un cilvēkam jāpieskaras grīdai ar rokām. Parasti punktu skaits nedrīkst pārsniegt 4 punktus. Tomēr ir gadījumi, kad meitenes uzrāda rezultātus virs 4 punktiem, un tas netiek uzskatīts par patoloģiju. Tas jo īpaši attiecas uz jaunām meitenēm vecumā no 16 līdz 20 gadiem, kuras nodarbojas ar dažādiem sporta veidiem.
Kurš sazināties?
Profilakse
Profilakses pamatā ir veselīgs dzīvesveids. Ir nepieciešams uzturēt optimālu fizisko aktivitāšu līmeni. Jums jāguļ uz cietas virsmas vai jāizmanto speciāli ortopēdiski matrači. Ir svarīgi veikt fiziskus vingrinājumus, kas stiprina muguras muskuļus. Šim nolūkam labi noder peldēšana un teniss. Ir nepieciešams iziet profilaktiskās masāžas kursus. Ja jums ir nosliece uz hipermobilitāti, periodiski jāveic muskuļu relaksantu kursi. Kad parādās pirmās pazīmes, pēc iespējas ātrāk jāapmeklē ārsts un jāveic simptomātiska terapija.
Lai atklātu patoloģiju agrīnā stadijā un veiktu savlaicīgus pasākumus, nepieciešams veikt profilaktiskās medicīniskās pārbaudes, veikt laboratoriskos izmeklējumus, īpaši reimatiskās pārbaudes. Ieteicams tās veikt vismaz reizi gadā cilvēkiem, kas vecāki par 25 gadiem. Tas jo īpaši attiecas uz cilvēkiem ar muskuļu un skeleta sistēmas problēmām.
Lai novērstu recidīvus, pēc slimības ir stingri jāievēro ārsta ieteikumi un jāiziet pilns rehabilitācijas kurss. Ir jāsaprot, ka rehabilitācija ir ilgstoša. Turklāt šī patoloģija prasa pastāvīgu uzraudzību. Ir jāveic pasākumi, kuru mērķis ir koriģēt esošās deformācijas un novērst jaunu veidošanos. Ir svarīgi stiprināt muskuļus, kas atrodas gar mugurkaulu.
Prognoze
Daudziem bērniem prognoze ir labvēlīga – hipermobilitāte parasti izzūd pusaudža gados. Ar pieaugušajiem viss ir citādi. Viņiem ir hipermobilitāte, vairumā gadījumu tā ir jāārstē. Ja ārstēšana tiek uzsākta savlaicīgi, prognoze var būt labvēlīga. Ja nav atbilstošas terapijas, var rasties nopietnas komplikācijas: iekaisuma, deģeneratīvi procesi locītavās. Bieži attīstās sirds komplikācijas, tiek traucēta centrālās nervu sistēmas darbība.
Locītavu hipermobilitāte un armija
Hipermobilitāte var būt par pamatu militārā dienesta atlikšanai vai nepiemērotībai tikai ar iesaucamā izskatošās komisijas lēmumu. Uz šo jautājumu nav iespējams atbildēt nepārprotami, jo problēma tiek risināta visaptveroši: tiek ņemta vērā patoloģijas smagums, ķermeņa galveno funkciju ierobežojums, ietekme uz sniegumu, fiziskās aktivitātes.

