 |
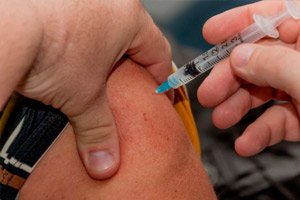
Inokulācija no dzemdes kakla vēžaVakcīna pret dzemdes kakla vēzi ir vakcīna, kas neļauj inficēties ar bīstamu cilvēka papilomas... |
Dalies sociālajos tīklos
 |
Inokulācija no dzemdes kakla vēžaVakcīna pret dzemdes kakla vēzi ir vakcīna, kas neļauj inficēties ar bīstamu cilvēka papilomas... |